1 概述
阿爾茨海默病(Alzheimer’s disease,AD)是一種起病隱襲、呈進行性發展的神經退行性疾病,臨牀特徵主要爲認知障礙、精神行爲異常和社會生活功能減退[1]。一般在 65 歲以前發病爲早髮型,65 歲以後發病爲晚發型,有家族發病傾向被稱爲家族性阿爾茨海默病,無家族發病傾向被稱爲散發性阿爾茨海默病[1]。據世界衛生組織報告,目前全球約有 5000 萬人患有癡呆症,其中阿爾茨海默病是最常見的類型[1]。阿爾茨海默病可能的危險因素包括:增齡、女性、低教育水平、吸菸、中年高血壓與肥胖、聽力損害、腦外傷、缺乏鍛鍊、社交孤獨、糖尿病及抑鬱障礙等[1]。
阿爾茨海默病是慢性進行性中樞神經系統變性病導致的癡呆,是癡呆最常見的病因和最常見的老年期癡呆。AD以漸進性記憶障礙、認知功能障礙、人格改變以及語言障礙等神經精神症狀爲特徵。
阿爾茨海默病常起病於老年或老年前期、多緩慢發病,逐漸進展,以癡呆爲主要表現。起病於老年前或者,多有同病家族史、病情發展較快。一般認爲,年齡每增加5年,患病率將增加1倍。
Alzheimer(1907)首先描述一例55歲女性患者出現進行性癡呆5年,屍檢腦組織銀染法檢查發現,大腦皮質存在含神經原纖維纏結的異常神經細胞,並有成叢的變性神經纖維。Blessed等(1968)報告一組老年癡呆患者,生前對他們進行精神檢查和功能評分,後來屍檢發現,這組患者主要由兩大類疾病引起,大部分患者具有AD的腦病理特點,小部分患者爲多梗死性癡呆。
20世紀60~70年代許多臨牀醫生認爲本病少見,並認爲早老性癡呆與老年性癡呆不相關。Blessed、Tomlinson和Roth(1968)發表的里程碑式的論文“臨牀與病理關係研究”,證實80歲、90歲和100歲老年性癡呆患者的病理改變,與Alzheimer所描述的55歲婦女的病理改變是相同的。本病以神經細胞內神經原纖維纏結(NFT)、細胞外老年斑、腦皮質神經元減少、及腦實質血管澱粉樣變性爲病理特徵。20世紀70年代後期,尤其近20年隨着影像學技術和現代神經科學的發展,對本病的認識有了巨大進步。
《國際疾病分類診斷標準第9次修訂版》(ICD-9,1978)中,將65歲前發病稱爲早老性癡呆,65歲後發病稱爲老年性癡呆。近年來研究證明,這兩個年齡組的臨牀表現及神經病理特點無本質性差異,因此提出採用Alzheimer型老年性癡呆(senile dementia of Alzheimer type,SDAT)。
《國際疾病分類診斷標準第10次修訂版》(ICD-10,1993)中採用Alzheimer病性癡呆(dementia of Alzheimer’s disease)這一術語,通常簡稱爲Alzheimer病(Alzheimer’s disease,AD)。本病根據家族史可分爲家族性Alzheimer病(familial Alzheimer’s disease,FAD)和散發性Alzheimer病(sporadic Alzheimer’s disease,SAD)。
4 別名
senile dementia;老年性癡呆;Alzheimer型老年性癡呆;dementia of Alzheimer’s disease;SDAT;senile dementia of Alzheimer type;老年前期癡呆
7 流行病學
阿爾茨海默病是最常見和最重要的腦變性疾病,隨着全球人口老齡化,AD的發病率呈逐年顯著上升趨勢。多數資料顯示65歲以上患病率約爲5%,85歲以上爲20%,婦女患病率約3倍於男性。目前在世界範圍內約有1500萬人罹患AD,65歲以上老年人中AD發病率以每年0.5%的速度穩定增加,85歲以上老年人則以每年8%的速度增長。
美國對1.5萬例60歲以上老年人的17個系列研究發現,中~重度癡呆的平均發病率是4.8%。AD的發病率隨年齡增高,年發病率在60歲前約爲3/10萬,60歲後爲125/10萬;患病率在60~69歲爲300/10萬,70~79歲爲3200/10萬,80歲以上爲1.08萬/10萬。嚴重危害老年人的身心健康並影響生存質量,給病人造成深重的痛苦,給家庭及社會帶來沉重的負擔,已成爲嚴重的社會問題,引起各國政府和醫學界的普遍關注,美國每年用於AD的財政花費竟高達600億美元。
流行病學資料顯示AD的危險因子包括出生序列、出生時母親年齡、Down綜合徵家族史及頭部外傷史等,低教育程度作爲AD的危險因子和腦力勞動具有保護作用至今未明。AD患者常出現精神疾病表現,約20%的病人住進精神病院。
國內已有多篇老年人癡呆的流行病學調查。AD在老年人中的患病率差別很大,從0.2%~5.81%。如前已述,產生差別的原因是多方面的。這些調查在方法上大多相似,如大多以MMSE爲篩查工具,且大多以文化水平不同來確定不同的界限值。但對複查和確定診斷則在方法上有區別。多數診斷依據病史及臨牀症狀和體徵,或以各種神經心理功能測試結果爲主再結合臨牀而診斷。調查大多在大中城市進行,如北京、天津、上海、武漢和常州。其中僅高氏等的調查包括城市、城鎮和農村。在癡呆類型的構成上,以北京和上海分別代表我國北方和南方,其結果有很大差異。至於AD的患病率也不同。如同爲北方的天津市的調查結果是65歲以上的老年性癡呆的患病率最高(5.81%),不僅高於北京的調查,也高於上海的調查結果。同樣,同爲南方的幾篇調查結果也有很大差異。常州65歲以上老年人身心健康調查結果是老年性癡呆的患病率爲0.6%,明顯低於上海調查結果中的患病率。看來,調查結果不同,不能以地區不同爲主要原因。國內幾篇主要的老年性癡呆的專題調查結果,雖然各調查結果顯示AD的患病率有很大差異,但均表現爲女性患者高於男性,大多高2~3倍以上。其他幾篇報道有類似結果;僅趙氏的調查結果是男性和女性AD的患病率相等。如前所述,這種性別上的差異可能是由於婦女的壽命傾向較長,因此表現婦女患AD的危險性比男性要高。此外,由於女性壽命長,寡居多,以及老年人中女性一般受教育少,都可造成不利的心理因素,致易患AD。
家族性Alzheimer病(FAD)約佔AD患者的1%以下,爲常染色體顯性遺傳,病人的一級親屬尤其女性患病風險高,常在70歲前發生AD,但遺傳素質也受多種因素的影響,例如,雙胞胎之一於60歲發病,姊妹也可能80歲才發病或因其他疾病死亡時未發生AD。
8 阿爾茨海默病的病因
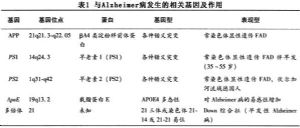
在阿爾茨海默病的發病中,遺傳是主要的因素之一[1]。目前確定與阿爾茨海默病相關的基因有 4 種,分別爲澱粉樣前體蛋白(amyloid precursor protein,APP)基因、早老素 1(presenilin 1,PSEN1)基因、早老素 2(presenilin 2,PSEN2)基因和載脂蛋白 E(apolipoprotein E,ApoE)基因。其中,前 3 種基因的突變或多態性與早髮型家族性阿爾茨海默病的關係密切,ApoE 與散發性阿爾茨海默病的關係密切[1]。
Alzheimer病的病因迄今不明,一般認爲AD是複雜的異質性疾病,多種因素可能參與致病,如遺傳因素、神經遞質、免疫因素和環境因素等。
8.1 神經遞質
AD患者海馬和新皮質的乙酰膽鹼(acetylcholine,Ach)和膽鹼乙酰轉移酶(ChAT)顯著減少,Ach由ChAT合成,皮質膽鹼能神經元遞質功能紊亂被認爲是記憶障礙及其他認知功能障礙的原因之一。Meynert基底核是新皮質膽鹼能纖維的主要來源,AD早期此區膽鹼能神經元減少,是AD早期損害的主要部位,出現明顯持續的Ach合成不足;ChAT減少也與癡呆的嚴重性、老年斑數量增多及杏仁核和腦皮質神經原纖維纏結的數量有關。但對此觀點尚有爭議。AD患者腦內毒蕈鹼M2受體和菸鹼受體顯著減少,M1受體數相對保留,但功能不全,與G蛋白第二信使系統結合減少;此外,也累及非膽鹼能遞質,如5-羥色胺(serotonin,5-HT)、γ-氨基丁酸(GABA)減少50%,生長抑素(somatostatin)、去甲腎上腺上腺上腺素(norepinephrine)及5-HT受體、穀氨酸受體、生長抑素受體均減少,但這些改變爲原發或繼發於神經元減少尚未確定。給予乙酰膽鹼前體如膽鹼或卵磷脂和降解抑制劑毒扁豆鹼,或毒蕈鹼拮抗藥直接作用於突觸後受體,並未見改善。
8.2 遺傳素質和基因突變
10%的AD患者有明確的家族史,尤其65歲前發病患者,故家族史是重要的危險因素,有人認爲AD一級親屬80~90歲時約50%發病,風險爲無家族史AD的2~4倍。早發性常染色體顯性異常AD相對少見,目前全球僅有120個家族攜帶確定的致病基因,與FAD發病有關的基因包括21號、14號、1號和19號染色體。迄今發現,FAD是具有遺傳異質性的常染色體顯性遺傳病。
(1)某些家族21號染色體上澱粉樣蛋白前體(amyloid protein precursor,APP)基因突變,已發現早發性FAD有幾種APP基因突變,發病年齡<65歲,極少見。
(2)有些家系與14號染色體上的跨膜蛋白早老素1(presenilin 1,PS1)基因突變有關,FAD起病早,與30%~50%的早發性AD有關,是55歲前發病的FAD的主要原因,呈惡性病程。
(3)已發現一個德國家系FAD與位於1號染色體上的跨膜蛋白早老素2(presenilin 2,PS2)基因突變有關,可能是Aβ1~42過量導致FAD。
(4)位於19號染色體上的載脂蛋白Eε-4(Apo E4)等位基因多態性存在於正常人羣,Apo E4等位基因可顯著增加晚發FAD或60歲以上散發性AD的風險(表1);ApoE有3個等位基因:ε2,ε3,ε4,可組成ε4/ε4、ε4/ε3、ε4/ε2、ε3/ε3、ε3/ε2和ε2/ε2等基因型,ε4增加AD的發病風險和使發病年齡提前,ε2減少AD的發病風險和延遲發病年齡,ApoEε4/ε4基因型80歲後發生AD的風險是非ε4基因型的3倍,常在60~70歲發病,以上爲統計學結果,不表示必然關係,對這些結果的解釋必須謹慎,只能看作敏感因素,Apo E ε4不能簡單地用於AD的診斷。
(5)其他蛋白如α2巨球蛋白及其受體、低密度脂蛋白受體相關蛋白(low-density lipoprotein receptorrelated protein)基因,也顯著增加老年人AD的患病風險。
8.3 免疫調節異常
免疫系統激活可能是AD病理變化的組成部分,如AD腦組織B淋巴細胞聚集,血清腦反應抗體(brain-reactive antibodies)、抗NFT抗體、人腦S100蛋白抗體、β-AP抗體和髓鞘素鹼性蛋白(MBP)抗體增高。AD的B細胞池擴大,可能反映神經元變性和神經組織損傷引起的免疫應答。外周血總淋巴細胞、T細胞和B細胞數多在正常範圍,許多患者CD4/CD8細胞比值增加,提示免疫調節性T細胞缺損。AD患者IL-1、IL-2和IL-6生成增加,IL-2的生成與病情嚴重性有關。AD患者外周血MBP和含脂質蛋白(PLP)反應性IFN-γ分泌性T細胞顯著高於對照組,CSF中MBP反應性IFN-γ分泌性T細胞是外周血的180倍,但這種自身應答性T細胞反應的意義還不清楚。
8.4 環境因素
流行病學研究提示,AD的發生亦受環境因素影響,文化程度低、吸菸、腦外傷和重金屬接觸史、母親懷孕時年齡小和一級親屬患Down綜合徵等可增加患病風險;Apo E2等位基因、長期使用雌激素和非甾體類抗炎藥可能對患病有保護作用。年齡是AD的重要危險因素,60歲後AD患病率每5年增長1倍,60~64歲患病率約1%,65~69歲增至約2%,70~74歲約4%,75~79歲約8%,80~84歲約爲16%,85歲以上約35%~40%,發病率也有相似增加。AD患者女性較多,可能與女性壽命較長有關。頭顱小含神經元及突觸較少,可能是AD的危險因素。
9 阿爾茨海默病的發病機制
阿爾茨海默病患者大腦的病理改變呈瀰漫性腦萎縮,鏡下病理改變以老年斑(senile plaques,SP)、神經原纖維纏結(neurofibrillarytangle,NFT)和神經元減少爲主要特徵。SP 中心是β澱粉樣蛋白(β-amyloid protein,Aβ),NFT 的主要組分是高度磷酸化的微管相關蛋白,即 tau 蛋白[1]。
目前比較公認的阿爾茨海默病發病機制認爲 Aβ的生成和清除失衡是神經元變性和癡呆發生的始動因素,其可誘導 tau 蛋白過度磷酸化、炎症反應、神經元死亡等一系列病理過程[1]。同時,阿爾茨海默病患者大腦中存在廣泛的神經遞質異常,包括乙酰膽鹼系統、單胺系統、氨基酸類及神經肽等[1]。
AD的臨牀表現反映大腦皮質神經元變化的分佈和發展。從患者屍體解剖得到的病理材料肯定只能表現患者的最後期變化。疾病的過程只能以死亡時發現的病理改變爲基礎,再推論出來。
大體上腦有萎縮,重量常少於1000g;尤以顳、頂及前額區的萎縮最明顯。枕葉皮質和初級運動及軀體感覺皮質則無明顯萎縮。冠狀切面示腦室系統對稱性擴大,皮質變薄。組織學上,AD患者大腦皮質神經元不同程度地減少,星形膠質細胞增生肥大。AD的最典型改變是神經原纖維纏結(Neurofibril tangles)、老年斑(Senile plaque)和顆粒空泡變性(Granulovacuolar degeneration)。
神經原纖維纏結在神經元胞質中,可用嗜銀染色清楚地顯示。這些嗜銀纖維最先出現在胞質的樹突底部,爲粗而彎曲的纖維。以後聚集成團或奇特的三角形和襻形。纏結特別多見於新皮質的錐體細胞,如額葉、顳葉以及海馬和杏仁核。電鏡檢查發現纏結由成對的螺旋形細絲組成。每一神經元細絲寬爲100A(1A=0.1mm,下同),而螺旋爲每隔800A就有一個扭結。
研究證明神經原纖維纏結也可見於生理老化腦(非病理性物質),計算神經原纖維纏結的數量及其分佈,可能有助於AD的診斷。葛原茂樹對116例50~100歲的患者分爲3組,計算海馬、齒狀回和梭狀回的神經原纖維纏結的數量。結果發現非癡呆組中50歲年齡段患者的海馬和齒狀回中未發現神經原纖維纏結,60~90歲則見神經原纖維纏結隨增齡而增加;梭狀回則各年齡段均有幾個(<10個/mm2)神經原纖維纏結,且不受增齡影響。但AD組患者的海馬和齒狀回的神經原纖維纏結比非癡呆組明顯增多,且梭狀回中神經原纖維纏結也大多>10個/mm2;兩組神經原纖維纏結的出現率有顯著差異。腦血管病癡呆組與非癡呆組比,各部位的神經原纖維纏結均無顯著差異。可見生理老化腦與AD腦的本質區別在於前者的神經原纖維纏結只限於海馬和齒狀回這樣的古皮質,而後者在新皮質代表的梭狀回中,神經原纖維纏結顯著增多,且不受增齡影響。與臨牀聯繫,海馬對記憶起重要作用,健康老年人可有嚴重健忘而人格和思維往往保持良好;AD則不僅有遺忘,思維和判斷也明顯衰退,且有人格障礙。
神經原纖維纏結並不只有AD纔有。正常老年人已如上述。已發現腦中有神經原纖維纏結的主要疾病。伸舌樣癡呆(Down’s syndrome)在活到年齡較大時腦中可發現神經原纖維纏結。腦炎後帕金森病以黑質和藍斑、海馬和腦幹網狀結構中含纏結的神經元爲特徵。進行性核上性麻痹患者的腦幹頭部和丘腦下部,有神經原纖維纏結。電鏡研究表明,進行性核上性麻痹患者的神經原纖維纏結是直的,與AD者呈扭曲狀不同。與AD的纏結相似者見於關島的肌萎縮側索硬化-帕金森癡呆複合徵、亞急性硬化性全腦炎、嬰兒型神經軸索變性、長春新鹼和長春鹼腦脊髓病、鉛性腦病、結節性硬化、蒼白球黑質色素變性,脂褐質症和拳擊家癡呆。AD-皮克病複合爲皮克病的典型病理學改變與大量神經原纖維纏結並存,但這種現象極罕見。
實驗性神經原纖維纏結見於鋁或鉛中毒,紡錘抑制劑如長春新鹼和長春鹼、秋水仙素和鬼臼脂中毒,生山黧豆中毒劑如亞膠二丙腈,銅或維生素E缺乏,逆行性和繼發性變性(Wallerian degeneration)。神經原纖維纏結在如此衆多的不同情況中發生,提示神經原纖維纏結可能是神經損傷的非特異性反應。在健康細胞中,神經細絲促進細胞內成分在軸索中轉送。當有神經原纖維纏結存在時,此機制被破壞。
老年斑爲很小區域的組織變性。由沉着的顆粒和殘存的神經元突起組成。老年斑呈不規則球形,直徑5~150µm,可以銀深染。老年斑集中在大腦皮質和海馬,但也見於紋狀體、杏仁核和丘腦。與典型老年斑相似的澱粉樣變性斑見於有些家族性AD患者的小腦中。典型老年斑有3層結構。最外層爲變性的神經元突起,中層爲腫脹的軸索和樹狀突,中心爲澱粉樣變性核心。用電鏡觀察,老年斑的組成爲增厚的軸索、異常的樹狀突和呈結節狀的隆起的異常終端,以及充滿增厚神經原纖維的神經元突起,和圍繞澱粉樣纖維中心區的緻密層狀體。整個老年斑中突觸顯著減少。靠近老年斑邊緣爲肥大的星形細胞,而斑內可見小膠質細胞。在組織化學上,在老年斑內早期有氧化酶活性增加,隨後至晚期酶活性和線粒體內含物減少。氧化酶活性侷限在老年斑緻密層狀物中。近代研究表明神經原纖維纏結髮展到一定程度,可使神經元變性、破壞,殘留下嗜銀的螺旋斑塊,中間爲澱粉樣核心,即老年斑。故從局部而言,老年斑是神經原纖維纏結髮展到晚期的產物。
AD的第3個病理特徵是神經元內顆粒空泡變性,由胞質內成簇的空泡組成。這些空泡大至5µm,內含0.5~145µm的顆粒。中央顆粒可用常規的蘇木素和伊紅法染色。在AD中,顆粒空泡變性高度選擇性地見於海馬的錐體細胞或顳葉內側。60歲以上無癡呆的老年人的海馬中,顆粒空泡變性的頻度及程度也有增加。但無癡呆者極少達到嚴重程度。
除以上描述的神經病理變化外,AD者腦內還有神經元喪失,皮質紫褐質聚集和星形細胞增生。檢查高爾基體發現受累神經元的樹狀突有進行性分解。水平的樹狀突分支首先受累,隨後爲頂部樹狀突和胞體的改變。核和核仁的體積、神經元內的RNA含量和蛋白質合成減少。神經元進行性喪失反映腦組織中神經節苷脂含量減少。白質內有輕度膠質增生,且白質內腦苷脂也相應減少。
AD不是瀰漫性病。從神經影像學研究發現,與臨牀早期症狀有關的海馬、顳頂聯合皮質和前額皮質顯示或局部血流減少,或局部代謝下降,或局部體積減小。早期表現慢性進行性失語者,屍檢證明後部皮質萎縮。組織學研究發現有特殊分佈的變化。顆粒空泡變性幾乎無例外地發生在海馬。神經原纖維纏結和老年斑也選擇性地累及皮質。這些變化在顳頂枕聯合區最嚴重,且主要累及顳葉邊緣區和扣帶回後部。扣帶回前部、初級運動皮質、初級軀體感覺皮質和枕區大多不受累。在邊緣系統皮質中,海馬、內側顳區和杏仁核受累。杏仁核也是選擇性地受累,尤其皮質內側核羣特別受累,而腹外側核不受累。AD的病變不僅累及大腦皮質,也累及皮質下。在基底核中也描述有神經細胞喪失、顆粒空泡變性和有神經原纖維纏結的神經元。非皮質區可見到神經原纖維纏結、老年斑和顆粒空泡變性。基底核有彌散的膽鹼能纖維投射到皮質。這提示其受累可能是AD患者膽鹼能缺陷的原因。在腦幹的藍斑和迷走神經核中,細胞密度和活性也減少。一般認爲AD皮質發生變化的原因在於皮質下系統不能利用特殊的神經遞質。但Mamn等研究發現皮質和皮質下神經元的損害都很嚴重。皮質下神經細胞變性的程度與癡呆的程度密切相關,表明皮質和皮質下損害對癡呆的產生同等重要。二者的病理關係可能是原發或繼發的,也可能共同存在,平行發展。Mamn等還發現神經原纖維的變性是皮質和皮質下神經細胞共同的基本異常變化。提出皮質和皮質下平行,共同存在的病理變化可能是AD的發病機制。神經細胞的異常使產生蛋白質的能力下降,而這些蛋白質具有維持正常生理功能的作用。
AD的神經遞質研究發現有特殊遞質變化,且變化的區域有選擇性。化學檢查證明膽鹼能系統中有關酶特別受累,如乙酰膽鹼、膽鹼乙酰轉換酶和乙酰膽鹼酯酶全部減少。AD突觸後乙酰膽鹼受體正常,提示本病主要累及突觸前膽鹼能神經元,化學變化的分佈與細胞變化分佈圖非常平行。在海馬、顳中回、頂葉和額葉皮質中,與乙酰膽鹼合成有關的酶-膽鹼乙酰化酶明顯減少。此外,還有單膠系統和氨基酸類神經遞質的改變。
總之,AD的病理學改變包括神經原纖維纏結、老年斑、顆粒空泡變性、神經元喪失和星形細胞增生。受累神經元有樹狀突的進行性變性,蛋白合成活性降低,神經細胞傳遞受損。神經元功能、細胞連接性和突觸的關係被破壞。突觸前膽鹼神經元特別受損害。這種受累神經元集中在顳葉後部、頂葉和額葉聯合皮質區以及海馬。智能受損的嚴重度和模式與神經元變化的量和區域分佈有關。
在討論AD的神經病理學時,還應考慮到澱粉樣血管病。澱粉樣血管病又稱嗜剛果或斑樣血管病,是一種在大腦半球軟膜和皮質實質血管的中層和內層中,有澱粉樣物質沉着的血管性疾病。繼發於血管病的梗死或腦內出血可與AD的病理變化同時發生。也可以說AD的患者常有澱粉樣血管病的病理改變。二者並存的情況可達到27%~89%,且隨年齡增長,併發率也增多。
另一值得提出的是AD患者除臨牀可見帕金森病的症狀和體徵外,在病理上也可能見到黑質的病理改變。Leverenz等在40例經臨牀和屍檢診斷爲AD的患者中,發現伴有帕金森病症狀的20例中,18例有黑質的病理學改變;14例有kewy體。認爲AD和帕金森病之間可能有某種聯繫,聯繫的基礎則不明。
10 阿爾茨海默病的臨牀表現
1.患者起病隱襲,精神改變隱匿,早期不易被家人覺察,不清楚發病的確切日期,偶遇熱性疾病、感染、手術、輕度頭部外傷或服藥患者,因出現異常精神錯亂而引起注意,也有的患者可主訴頭暈、難於表述的頭痛、多變的軀體症狀或自主神經症狀等。
2.逐漸發生的記憶障礙(memory impairment)或遺忘是AD的重要特徵或首發症狀。
(1)近記憶障礙明顯:患者不能記憶當天發生的日常瑣事,記不得剛做過的事或講過的話,忘記少用的名詞、約會或貴重物件放於何處,易忘記不常用的名字,常重複發問,以前熟悉的名字易搞混,詞彙減少。遠事記憶可相對保留,早年不常用的詞也會失去記憶。Albert等檢查病人記憶重要政治事件日期和識別過去及當前重要人物的照片,發現記憶喪失在某種程度上包括整個生命期。
(2)Korsakoff遺忘狀態:表現爲近事遺忘,對1~2min前講過的事情可完全不能記憶,易遺忘近期接觸過的人名、地點和數字,爲填補記憶空白,病人常無意地編造情節或遠事近移,出現錯構和虛構,學習和記憶新知識困難,需數週或數月重複,才能記住自己的牀位和醫生或護士的姓名。檢查時重複一系列數字或詞,即時記憶常可保持,短時和長時記憶不完整,但仍可進行某些長時間建立的模式。
3.認知障礙(cognitive impairment)是AD的特徵性表現,隨病情進展逐漸表現明顯。
(1)語言功能障礙:特點是命名不能和聽與理解障礙的流利性失語,口語由於找詞困難而漸漸停頓,使語言或書寫中斷或表現爲口語空洞、缺乏實質詞、冗贅而喋喋不休;如果找不到所需的詞彙,則採用迂迴說法或留下未完成的句子,如同命名障礙;早期複述無困難,後期困難;早期保持語言理解力,漸漸顯出不理解和不能執行較複雜的指令,口語量減少,出現錯語症,交談能力減退,閱讀理解受損,朗讀可相對保留,最後出現完全性失語。檢查方法是讓受檢者在1min內說出儘可能多的蔬菜、車輛、工具和衣服名稱,AD患者常少於50個。
(2)視空間功能受損:可早期出現,表現爲嚴重定向力障礙,在熟悉的環境中迷路或不認家門,不會看街路地圖,不能區別左、右或泊車;在房間裏找不到自己的牀,辨別不清上衣和褲子以及衣服的上下和內外,穿外套時手伸不進袖子,鋪檯布時不能把檯布的角與桌子角對應;不能描述一地與另一地的方向關係,不能獨自去以前常去的熟悉場所;後期連最簡單的幾何圖形也不能描畫,不會使用常用物品或工具如筷子、湯匙等,仍可保留肌力與運動協調。系由於頂-枕葉功能障礙導致軀體與周圍環境空間關係障礙,以及一側視路內的刺激忽略。
(3)失認及失用:可出現視失認和麪容失認,不能認識親人和熟人的面孔,也可出現自我認識受損,產生鏡子徵,患者對着鏡子裏自己的影子說話。可出現意向性失用,每天晨起仍可自行刷牙,但不能按指令做刷牙動作;以及觀念性失用,不能正確地完成連續複雜的運用動作,如叼紙菸、劃火柴和點菸等。
(4)計算力障礙:常弄錯物品的價格、算錯賬或付錯錢,不能平衡銀行賬戶,最後連最簡單的計算也不能完成。
4.精神障礙
(1)抑鬱心境、情感淡漠、焦慮不安、興奮、欣快和失控等,主動性減少,注意力渙散,白天自言自語或大聲說話,害怕單獨留在家中,少數病人出現不適當或頻繁發笑。
(2)部分病人出現思維和行爲障礙等,如幻覺、錯覺、片段妄想、虛構、古怪行爲、攻擊傾向及個性改變等,如懷疑自己年老虛弱的配偶有外遇,懷疑子女偷自己的錢物或物品,把不值錢的東西當作財寶藏匿,認爲家人作密探而產生敵意,不合情理地改變意願,持續憂慮、緊張和激惹,拒絕老朋友來訪,言行失控,冒失的風險投資或色情行爲等。
5.檢查可見早期患者仍保持通常儀表,遺忘、失語等症狀較輕時患者活動、行爲及社會交往無明顯異常;嚴重時表現爲不安、易激惹或少動,不注意衣着,不修邊幅,個人衛生不佳;後期仍保留習慣性自主活動,但不能執行指令動作。通常無錐體束徵和感覺障礙,步態正常,視力、視野相對完整。如病程中出現偏癱或同向偏盲,應注意是否合併腦卒中、腫瘤或硬膜下血腫等,疾病晚期可見四肢僵直、錐體束徵、小步態、平衡障礙及尿便失禁等,約5%的患者出現癲癇發作和帕金森綜合徵,伴帕金森綜合徵的患者往往不能站立和行走,整天臥牀,生活完全依靠護理。
11 實驗室檢查
11.1 酶聯免疫吸附(ELISA)夾心法
檢測AD患者腦脊液tau蛋白、AB蛋白,生化檢測CSF多巴胺、去甲腎上腺上腺上腺素、5-HT等神經遞質及代謝產物水平的變化。
11.2 PCR-RFLP技術
檢測APP、PS-1和PS-2基因突變有助於確診早發家族性AD,Apo E4基因明顯增加的攜帶者可能爲散發性AD患者,但這些指標尚不能用作疾病的臨牀診斷。
11.3 測定Apo E表型
ApoE多態性是Alzheimer病(AD)危險性的重要決定因子。Shimaro等(1989)首先描述AD與ε4的關係,他們運用IEF研究發現AD患者ε4頻率比對照組高2倍。此後,Rose研究組等相繼報道遲發性家族性AD(FAD)病人ε4頻率增高,這些研究都描述、證實和討論了ε4與AD的關係。Schachter等(1994)率先報道百歲老人普遍攜帶ε2等位基因。高齡老人攜帶ε2數量是年輕人的2倍。因此,ε2基因似乎不僅可保護人們免患AD,而且還與長壽有關。
12 輔助檢查
12.1 腦電圖
AD病人的腦電地形圖中,delta及theta功率瀰漫性對稱性增強,alpha功率在大部分區域下降。
2.腦CT 在瀰漫性腦萎縮的CT診斷中,顳葉和海馬萎縮、下角擴大(橫徑>7.7mm)有助於AD病人與正常腦老化的鑑別。腦CT可排除如由腦積水、慢性硬膜下血腫、腦腫瘤和腦梗死等所致與AD相似的癡呆等症狀和臨牀病程的器質性腦病。AD於早期其腦CT可能正常。AD是海馬型癡呆,屍檢和CT可見海馬萎縮。海馬萎縮與早期記憶損害有關,這預示可能發生AD。因此,CT示海馬萎縮可作爲早期診斷的標誌。採用Meese腦脊液腔線性測量法比較兩組腦CT數值,發現A±D病人組較正常老人組有明顯皮層萎縮和腦溝增寬。病人組與對照組間:額角寬度爲(5.78±1.82)cm及(5.25±0.60)cm,三腦室寬度爲(8.93±2.72)mm及(5.18±1.82)mm,腦室腦比率爲3.06±0.61,5.14±0.61,側裂寬度爲(9.46±3.84)mm及(6.16±1.37)mm,額溝寬度爲(5.45±2.05)mm及(3.71±1.49)mm,縱裂寬度爲(5.88±1.91)mm及(3.61±1.78)mm,頂裂寬度爲(5.61±2.02)mm及(4.23±1.69)mm,P值均<0.05。病例組腦白質低密度爲21例,佔AD者的70%。腦CT表現在AD診斷上僅爲參考,但腦CT指數的量化分析有助於鑑別腦萎縮性癡呆與正常增齡性腦萎縮,並對病情的預後估計有幫助,也爲AD病人的腦形態學改變提供了客觀依據。
12.2 腦MRI
腦MBI可提供大腦結構性改變的更新的診斷信息,用MRI測顳葉前部和海馬結構的體積,發現AD病人的體積明顯小於對照組。MRI測顳葉中部結構萎縮的程度,以區別AD與同齡對照組,其敏感性爲81.0%,特異性爲67.0%。MRI測乳頭體垂直直徑,發現AD組乳頭體有明顯萎縮。
12.3 單光子發射計算機斷層攝影術——SPECT
研究證明,AD的腦血流恆定地減少,其減少程度與癡呆嚴重程度相關。顳、頂、枕三級聯合皮層在認知和學習上有重要作用。對132例認知缺損者作隨訪研究發現:雙顳頂區灌注減少者,AD的符合率達80%。觀察臨牀診斷爲AD者的CT和SPECT,在86%病人的CT發現海馬及其周圍結構萎縮的同時,SPECT顯示顳葉血流減少,且與其萎縮程度呈正相關。其中10例經病理證實爲AD者均有以上表現。推測海馬結構及其周圍組織的萎縮可導致投射纖維的破壞和缺失,致使其對應支配的大腦皮層之代謝和腦血流減少。
12.4 正電子發射斷層攝影術——PET
PET證明AD的大腦代謝活性降低,且以聯合皮質下降最爲明顯;95病人的大腦葡萄糖代謝下降與其癡呆的嚴重程度相一致。退行性變的癡呆,尤其是AD,代謝障礙遠在神經影像學發現形態學改變之前就已出現,可引起記憶和認知改變。典型的代謝降低區域是突出地分佈在頂-顳聯繫皮質,此後是額葉皮質。不影響原始皮質、底節、丘腦和小腦。隨疾病的進展,顳-頂和額聯繫區的特徵區域葡萄糖腦代謝率(CMRgl)降低會進一步惡化,與癡呆嚴重程度相關。這些典型分佈有助於將AD和其他疾病的鑑別,依靠典型的受累和非受累區域的所見可區分AD與非AD,具有極高的敏感性和特異性。PET利用這些有特異性的代謝率就可以在早期,僅有輕度的功能性異常、記憶障礙和輕度癡呆時發現AD。在各種試驗的區值中,葡萄糖代謝率與臨牀症狀的嚴重程度相關最密切。但是,感覺運動皮層的CMRglu並不依癡呆的程度而改變。獨特的神經心理障礙與典型AD分佈的局部代謝紊亂範圍有明顯聯繫:以記憶減退爲主時,雙側顳葉代謝下降;語言障礙左顳頂皮層代謝下降有關;視覺結構行爲改變和失用有右頂功能障礙。
12.5 神經心理學及量表檢查
對癡呆的診斷與鑑別有意義,常用簡易精神狀態檢查量表(mini-mental state examination,MMSE)、韋氏成人智力量表(WAIS-RC)、臨牀癡呆評定量表(CDR)和Blessed行爲量表(BBBS)等,神經心理測試可確定記憶、認知、語言及視空間功能障礙的程度,建立癡呆的診斷,Hachinski缺血積分(HIS)量表用於與血管性癡呆的鑑別。
13 臨牀特徵與評估
13.1 臨牀特徵
A(activity)是指生活功能改變:發病早期主要表現爲近記憶力下降,對患者的一般生活功能影響不大,但是從事高智力活動的患者會出現工作能力和效率下降。隨着疾病的進展,工作能力的損害更加突出,同時個人生活能力受損的表現也越發明顯。在疾病晚期,患者在包括個人衛生、喫飯、穿衣和洗漱等各個方面都需要完全由他人照顧。
B(behavior)是指精神和行爲症狀:即使在疾病早期,患者也會出現精神和行爲的改變,如患者變得主動性缺乏、活動減少、孤獨、自私、對周圍環境興趣減少、對周圍人較爲冷淡,甚至對親人也漠不關心,情緒不穩、易激惹。認知功能的進一步損害會使精神行爲症狀惡化,可出現片斷的幻覺、妄想(多以被偷竊和嫉妒爲主);無目的漫遊或外走;睡眠節律紊亂,部分患者會出現晝夜顛倒情況;撿拾收藏廢品;可表現爲本能活動亢進,如性脫抑制、過度進食;有時可出現激越甚至攻擊行爲。
C(cognition)是指認知損害:阿爾茨海默病的神經認知損害以遺忘爲先導,隨後會累及幾乎所有的認知領域,包括計算、定向、視空間、執行功能、理解概括等,也會出現失語、失認、失用。
13.2 臨牀評估
3.認知測評:認知功能篩查[簡易智能精神狀態檢查量表(MMSE)或蒙特利爾認知評估量表(MoCA)]、生活能力評估(ADL)、癡呆嚴重程度評估(CDR)、認知功能的總體評估(ADAS-Cog),以及專門針對某個特定認知維度的評估如記憶力評估[霍普金斯詞語學習測驗修訂版(HVLT-R)]、語言能力評估[波士頓命名測驗(BNT)]、注意力/工作記憶評估[數字廣度測驗(DST)]、視覺空間能力評估[畫鍾測驗(CDT)]、執行功能評估[連線測驗(TMT)]等。
4.實驗室檢查:除常規生化項目(應包括同型半胱氨酸)外,應重點排除甲狀腺功能異常、維生素 B12及葉酸缺乏、貧血、神經梅毒等可能會影響認知功能的軀體疾病。
5.腦電圖:用於除外克-雅病(Creutzfeldt-Jakob disease,CJD)等。
6.腦影像:推薦磁共振成像(magnetic resonance imaging,MRI)(包括海馬相)除外腦血管病變及明確腦萎縮程度,亦可考慮通過氟脫氧葡萄糖-正電子發射斷層成像(fluorodeoxyglucose positronemission tomography,FDG-PET)反映大腦不同部位的代謝水平。
7.阿爾茨海默病生物標誌物檢查:正電子發射斷層成像(positron emission tomography,PET)掃描顯示 Aβ或 tau 成像陽性。腦脊液中 Aβ42 蛋白水平下降,總 tau 蛋白和磷酸化 tau 蛋白水平升高。遺傳學檢查也可進行基因突變的檢測。
14 診斷
到目前爲止,尚未找到對AD的臨牀診斷有特異性的標誌。長期以來認爲AD的確診要靠病理診斷;且認爲除了病理診斷,在生前做出正確診斷是不可能的。臨牀誤診可達到27%~57%。在流行病學調查中,只能依據縱向觀察來提高臨牀診斷的準確性。流行病學調查的AD的發病率和患病率有很大差異,一個重要的原因是臨牀診斷的標準和依據不同。有些學者企圖用腦活檢做出生前正確診斷。如計算海馬區神經原纖維纏結和老年斑數;如25個顯微鏡視野中各有1個以上時,與臨牀診斷的符合率可達81%~88%。由於正常老年人也有一定數量的神經原纖維纏結和老年斑,且有同樣的分佈,評價活檢的診斷價值應慎重。
14.1 診斷標準
目前臨牀廣泛應用NINCDS-ADRDA診斷標準,由美國國立神經病語言障礙卒中研究所(NINCDS)和Alzheimer病及相關疾病協會(ADRDA)建立的NINCDS-ADRDA專題工作組(1984)推薦,內容如下。
1.很可能的Alzheimer病(probable Alzheimer’s disease) ①臨牀檢查確認癡呆,神經心理測試MMSE及Blessed癡呆量表支持;②必須有2種或2種以上認知功能障礙;③進行性加重的記憶力及其他智能障礙;④無意識障礙,可伴精神和行爲異常;⑤發病年齡40~90歲,多發於65歲後;⑥排除其他可導致進行性記憶和認知功能障礙的腦部疾病。
2.可能的Alzheimer病(possible Alzheimer’s disease) ①特殊認知功能障礙進行性加重,如語言(失語)、運動技能(失用)和知覺(失認);②日常生活能力減退和行爲異常;③類似疾病家族史,並有神經病理證據;④實驗室檢查:腰穿常規檢查,EEG呈非特異性改變如慢活動增加,CT檢查顯示腦萎縮,必要時可複查。
3.排除導致癡呆的其他腦部疾病,Alzheimer病的臨牀特點 ①疾病進展過程中可有穩定期;②合併症狀包括抑鬱、失眠、尿失禁、妄想、錯覺、幻覺、感情或行爲失控、體重減輕等;③某些患者有神經系統體徵,尤其疾病後期,如肌張力改變、肌陣攣或步態失調等;④疾病後期可能有抽搐發作;⑤CT檢查腦爲正常範圍。
4.不支持可能的Alzheimer病的臨牀特徵 ①突發卒中樣起病;②局竈性神經系統體徵如偏癱、感覺缺失、視野缺損和共濟失調,尤其疾病早期發生;③病程早期出現抽搐發作和步態障礙。
5.可考慮爲Alzheimer病的臨牀症狀 ①病人有癡呆綜合徵的表現,但缺乏足以引起癡呆的神經、精神或軀體疾病證據;②患者可伴軀體或腦部疾病,但不能導致癡呆;③患者表現爲單一認知功能障礙,有進行性加重病程,缺乏明顯的病因。
6.確診的Alzheimer病(definite Alzheimer’sdisease) ①符合很可能的Alzheimer病的臨牀診斷標準;②屍檢或腦活檢組織病理改變符合Alzheimer病的特徵表現。
14.2 診斷要點
阿爾茨海默病的診斷要點爲:
①起病隱襲,進行性加重,出現工作及日常生活功能的損害;
15 鑑別診斷
在做出阿爾茨海默病診斷前,須排除其他常見的老年期神經與精神障礙,如譫妄、老年期抑鬱障礙、老年期精神病、中樞神經系統感染及炎症、血管性認知損害和變性病如路易體癡呆、額顳葉癡呆等[1]。
Alzheimer病應注意與以下疾病鑑別。
15.1 輕度認知功能障礙(MCI)
僅有記憶力障礙,無其他認知功能障礙,如老年性健忘。人類的單詞記憶、信息儲存和理解能力通常在30歲達到高峯,近事和遠事記憶在整個人生期保持相對穩定,健忘是啓動回憶困難,通過提示回憶可得到改善;遺忘是記憶過程受損,提示也不能回憶。AD患者還伴有計算力、定向力和人格等障礙,這在正常老年人很少見。
15.2 譫妄
譫妄起病較急,通常由系統性疾病或腦卒中引起,譫妄時可意識模糊,癡呆患者意識清楚。
15.3 抑鬱症
DSM-Ⅳ提出抑鬱症狀包括抑鬱心境,訴說情緒沮喪,對各種事物缺乏興趣和高興感,有罪或無用感;食慾改變或體重明顯減輕,睡眠障礙如失眠或睡眠過度,活動減少,易疲勞或體力下降,難以集中思維或優柔寡斷;反覆想到死亡或自殺。臨牀診斷抑鬱心境至少要有一個症狀,診斷重度抑鬱要有5個以上症狀,持續超過2周。
15.4 皮克病
皮克病(Pick’s disease)早期表現爲人格改變、自知力差和社會行爲衰退,遺忘、空間定向及認知障礙出現較晚。CT顯示特徵性額葉和顳葉萎縮,與AD的瀰漫性腦萎縮不同。
15.5 血管性癡呆
血管性癡呆(VD)患者多有卒中史,認知障礙發生在腦血管病事件後3個月內,癡呆可突然發生或呈階梯樣緩慢進展,神經系統檢查可見局竈性體徵;特殊部位如角回、丘腦前部或旁內側部梗死可引起癡呆,CT或MRI檢查可顯示多發梗死竈,除外其他可能病因。
15.6 帕金森病(PD)癡呆
PD患者的癡呆發病率可高達30%,表現爲近事記憶稍好,執行功能差,但不具有特異性,神經影像學無鑑別價值。須注意約10%的AD患者可發現Lewy小體,20%~30%的PD患者可見老年斑和神經原纖維纏結,Guamanian Parkinson癡呆綜合徵患者可同時有癡呆和帕金森病症狀,常在腦皮質和白質發現神經原纖維纏結,老年斑和Lewy小體不常見。
15.7 瀰漫性Lewy體癡呆
瀰漫性Lewy體癡呆(dementia with Lewybody,DLB)表現爲帕金森病症狀、視幻覺、波動性認知功能障礙,伴注意力、警覺異常,運動症狀通常出現於精神障礙後一年以上,患者易跌倒,對精神病藥物敏感。
15.8 額顳癡呆
額顳癡呆(FTD)較少見,起病隱襲,緩慢進展,表現爲情感失控、衝動行爲或退縮,不適當的待人接物和禮儀舉止,不停地把能拿到的可喫或不可喫的東西放入口中試探,食慾亢進,模仿行爲等,記憶力減退較輕。Pick病是額顳癡呆的一種類型,病理可見新皮質或海馬神經元胞質內出現銀染包涵體Pick小體。
15.9 正常顱壓腦積水
正常顱壓腦積水(NPH)多發生於腦部疾病如蛛網膜下隙出血、缺血性腦卒中、頭顱外傷和腦感染後,或爲特發性。出現癡呆、步態障礙和排尿障礙等典型三聯症,癡呆表現以皮質下型爲主,輕度認知功能減退,自發性活動減少,後期情感反應遲鈍、記憶障礙、虛構和定向力障礙等,可出現焦慮、攻擊行爲和妄想。早期尿失禁、尿頻,後期排尿不完全,尿後滴尿現象。CT可見腦室擴大,腰穿腦脊液壓力正常。
15.10 其他
AD尚需與酒精性癡呆、顱內腫瘤、慢性藥物中毒、肝功能衰竭、惡性貧血、甲狀腺功能減低或亢進、Huntington舞蹈病、肌萎縮側索硬化症、神經梅毒、CJD等引起的癡呆綜合徵鑑別。
16 阿爾茨海默病的臨牀分期
第1期(病期1~3年):主要表現爲學會新知識有障礙,遠期回憶能力有損害。視空間技能損害表現爲圖形定向障礙,結構障礙。語言障礙表現爲列述一類名詞能力差,命名不能。人格障礙表現爲情感淡漠。偶有易激惹或悲傷。運動系統正常。EEG和CT檢查表現均正常。
第2期(病期2~10年):記憶力障礙表現爲近及遠記憶力明顯損害。視空間技能損害表現爲構圖差。空間定向障礙。語言障礙表現爲流利型失語。計算力障礙表現爲失算。運用能力障礙表現爲意想運動性失用。人格障礙表現爲漠不關心,淡漠。運動系統表現爲不安,EEG表現爲背景腦電圖爲慢節律,CT表現爲正常或腦室擴大和腦溝變寬。
第3期(病期8~12年):此期表現爲智能嚴重衰退,運動功能障礙表現爲四肢強直或屈曲姿勢,括約肌功能損害表現爲尿、便失禁。EEG表現爲彌散性慢波,CT表現爲腦室擴大和腦溝變寬。
18 阿爾茨海默病的治療
對AD的治療,至今仍未找到特異療效的方法,一般生活上的照顧和護理極爲重要。注意病人的飲食、營養和日常的清潔衛生,儘量督促病人自己料理生活,鼓勵病人蔘加適當活動,以減緩其精神衰退。避免讓病人單獨從事有可能發生危險的活動。對臥牀的病人要嚴防發生褥瘡、合併感染和骨折等。
18.1 治療原則
1.儘早診斷,及時治療,終身管理。
2.現有的抗阿爾茨海默病藥物雖不能逆轉疾病,但可以延緩進展,應儘可能堅持長期治療。
3.針對癡呆伴發的精神行爲症狀,非藥物干預爲首選,抗癡呆治療是基本,必要時可使用精神藥物,但應定期評估療效和副作用,避免長期使用。
4.對照料者的健康教育、心理支持及實際幫助,可改善阿爾茨海默病患者的生活質量。
18.2 針對精神行爲症狀的非藥物干預
針對精神行爲症狀(behavioral and psychological symptoms ofdementia,BPSD)的非藥物干預強調以人爲本。採用非藥物干預措施可促進和改善功能,促進社會活動和體力活動,增加智能刺激,減少認知問題、處理行爲問題,解決家庭衝突和改善社會支持。面向患者的非藥物干預方法有環境治療、感官刺激治療、行爲干預、音樂治療、舒緩治療、香氛治療、認可療法、認知刺激治療等多種形式。面向照料者的支持性干預同等重要。制定和實施非藥物干預技術時尤其應注意個體化特點。
18.3 改善認知的藥物
(1)多奈哌齊(donepezil):通過競爭性和非競爭性抑制乙酰膽鹼酯酶,從而提高神經元突觸間隙的乙酰膽鹼濃度。可每日單次給藥。常見的副作用包括腹瀉、噁心、睡眠障礙,較嚴重的副作用爲心動過緩。多奈哌齊的推薦起始劑量是 5 mg/d(對藥物較敏感者,初始劑量可爲 2.5 mg/d,1 周後增加至 5 mg/d),1 個月後劑量可增加至10 mg/d。如果能耐受,儘可能用 10 mg/d 的劑量,使用期間應定期複查心電圖。
(2)卡巴拉汀(rivastigmine):屬氨基甲酸類,能同時抑制乙酰膽鹼酯酶和丁酰膽鹼酯酶。日劑量大於 6 mg 時,其臨牀療效較爲肯定,但高劑量治療時,不良反應也相應增多。目前卡巴拉汀的透皮貼劑已經上市,使該藥物使用更加方便。
美金剛作用於大腦中的穀氨酸-谷胺酰胺系統,爲具有中等親和力的非競爭性 N-甲基-D-天冬氨酸(N-methyl-D-aspartate,NMDA)拮抗劑。用法爲初始劑量 5 mg,第 2 周加量至 10 mg、第 3 周加量至15 mg、第 4 周加量至 20 mg,每日 1 次,口服。對腎功能有損害的患者,美金剛劑量應酌減。
3.對中度或中重度的阿爾茨海默病患者,使用 1 種膽鹼酯酶抑制劑和美金剛聯合治療可以獲得更好的認知、日常生活能力和社會功能,改善精神行爲症狀。
4.2019 年 11 月 2 日,國家藥品監督管理局有條件批准了甘露特鈉膠囊用於治療輕度至中度阿爾茨海默病。
用於改善認知功能和促進腦部代謝的藥物有:氨酯醒、Y氨酷酸、腦復新、核糖核酸、氧化麥角鹼、石杉鹼及膽鹼前體二甲氨乙醇等,以及鈣離子拮抗劑:西比靈、尼莫地平等可有幫助。一般患者不需要服用抗精神病藥物,如有精神興奮或抑鬱、行爲紊亂、難以管理者,可給少量神經阻滯劑或抗焦慮或抗抑鬱藥物,但需注意副反應,當症狀改善後,宜及時停藥。
18.4 針對精神行爲症狀的藥物治療
1.抗精神病藥:主要用於控制嚴重的幻覺、妄想和興奮衝動症狀。
抗精神病藥使用應遵循“小劑量起始,根據治療反應以及不良反應緩慢增量,症狀控制後緩慢減量至停藥”的原則使用。常用的藥物包括利培酮、奧氮平、喹硫平等(參考劑量見表 1-1)。對於高齡(通常爲 85 歲以上)老人,可選擇表 1-1 推薦劑量的 1/2 作爲起始劑量。
表 1-1 常用抗精神病藥物治療精神行爲症狀的推薦起始劑量與維持劑量
2.抗抑鬱藥:主要用於治療抑鬱、輕度激越和焦慮。常用的藥物如曲唑酮(25~100 mg)、舍曲林(25~100 mg)、西酞普蘭(10~20 mg,要注意 QTc 間期)、米氮平(7.5~30 mg)等。
3.心境穩定劑:可緩解衝動和激越行爲等症狀。常用藥物如丙戊酸鈉(250~1000 mg)。
18.5 常規治療
18.5.1 與遞質障礙有關的治療
針對AD患者存在遞質系統障礙,學者們開展了廣泛性的治療。尤其對膽鹼能系統缺陷的治療研究較多。爲提高膽鹼能活性的治療分3類:
①增強乙酰膽鹼合成和釋放的突觸前用藥如膽鹼和卵磷脂:許多研究顯示在一定條件下,如在膽鹼活性增加或對膽鹼額外需求時,增加腦內局部膽鹼和卵磷脂,能誘導乙酰膽鹼合成增加。認爲應用膽鹼和卵磷脂的治療是可行的。尤其治療方便、安全,已廣泛用於臨牀。但多年臨牀觀察未發現對AD的症狀有改善,結果令人失望。因爲在正常情況下,膽鹼的攝取是飽和的,增加細胞膽鹼和卵磷脂,並不能增加乙酰膽鹼的合成和釋放。
②限制乙酰膽鹼降解以提高其活性的藥物如毒扁豆鹼:毒扁豆鹼是經典的膽鹼酯酶抑制劑,應用後可增加突觸間隙乙酰膽鹼的濃度,提高中樞膽鹼能活性,改善AD患者的症狀。臨牀應用一般從每天6mg開始,逐漸加量。顯效範圍10~24mg/d,分4~6次口服。患者在記憶、學習、行爲和實際操作上似有改善。但隨治療時間延長,療效反而減弱,且有副作用,因而應用有限。對1組20例AD患者長期用毒扁豆鹼治療,採用雙盲、交叉評定療效。結果有些患者表現行爲有改善;但用正規神經心理測驗檢查,結果表明無效應。
他克林(tacrine)(四氫氨基吖啶,THA)或是中樞神經系統的強抗乙酰膽鹼酶藥。又因結構上的原因還能提高乙酰膽鹼釋放及延長突觸前膽鹼能神經元活性,自Summers等報道他克林治療17例AD,14例的認知缺陷明顯改善後,引起學者們更多的研究。
Davis等總結8篇他克林治療AD的報道。4篇肯定了他克林的療效,AD患者的認知功能有改善;但另4篇觀察結果認爲他克林治AD的效果可疑或無效。結合其他作者的研究結果,Davis等認爲他克林治療AD時,用量要充足,每天160mg。但僅1/4的患者能耐受此劑量。判斷是否有效則應觀察30周。治療從小劑量開始,40mg/d,用6周,第6周增至80mg/d,第13周起,120mg/d,第19周起160mg/d。副作用是噁心、嘔吐、轉氨酶升高、竈性肝細胞壞死。治療前及治療中,均應檢測肝功能。
③突觸後用藥即膽鹼能激動劑:氯貝膽鹼(氨甲酰甲膽鹼)爲高選擇性乙酰膽鹼受體激動劑,可顯著提高乙酰膽鹼系統的活性。但它不通過血腦屏障,需在腹壁等處置藥泵,或通過導管給予腦室內注射。治療後患者的記憶、情緒、行爲、學習和生活自理能力可顯著改善。部分患者有噁心,少數有抑鬱。
關於AD的神經遞質障礙和有關的藥物治療已取得很大進展。但已知藥物的治療作用小,或療效短。且AD有多種遞質系統障礙,應注意有針對性地選擇用藥,或聯合用藥。AD是皮質神經元進行性變性。至病程晚期,神經元及突觸已破壞,藥物失去靶細胞則難以發揮作用。早期診斷及早期治療,可能對病情的發展有緩解作用,對改善症狀有效。
18.5.2 改善腦循環和腦代謝
學者們也試圖用改善腦代謝的藥物來治療AD。如萘呋胺(草酸萘呋胺酯)即克拉瑞啶(clarantin),研究認爲萘呋胺(克拉瑞啶)可直接促進三羧酸循環,有效地增強細胞內代謝,促進葡萄糖的運轉,提高對葡萄糖和氧的利用;還可延緩細胞衰老過程。動物試驗證明萘呋胺(克拉瑞啶)有保護海馬神經對抗缺血性損害。臨牀觀察結果表明萘呋胺(克拉瑞啶)對智力損傷的老年人,可改善其日常活動能力、記憶和智力。
用大劑量吡拉西坦(腦復康)治療可能性大的AD,觀察1年。結果證明大劑量吡拉西坦(腦復康)可延緩AD患者的病情發展,對改善命名、遠和近記憶有較大作用。
銀杏葉特殊提取物的製劑可改善神經元代謝,對神經遞質障礙有陽性影響。用銀杏葉製劑治療原發性退行性癡呆,採用神經心理學的方法觀察,證明有顯著療效。
維生素類(維生素B12、B6、E等)治療AD也有報道。維生素B12在乙酰膽鹼合成過程中,對前體物膽鹼的合成起輔酶作用。維生素B6爲神經遞質生物合成的輔酶。輔酶Q10同線粒體內的ATP合成有關。ATP被維生素B6及其酶反應所利用。維生素E防止體內過氧化物生成,對延緩衰老有作用。這些維生素類可使AD患者的某些症狀有改善。
18.5.3 鈣離子拮抗劑的治療作用
腦細胞鈣代謝失衡與老化的關係已引起廣泛的注意和重視。隨着年齡的增長,人體逐漸出現鈣自體平衡失調,細胞內鈣濃度過高或超載,如果鈣超載發生在神經細胞,可引起神經可塑性及認知功能降低,出現癡呆。尼莫地平(尼莫通)是二氫吡啶類鈣通道阻滯劑第2代新藥,原先用於治療和預防蛛網膜下腔出血後腦血管痙攣所致的缺血性神經障礙等。後因發現鈣離子水平升高與大腦老化和癡呆有關,故而推斷阻斷鈣進入神經元的藥物應能減少或推遲老年人腦功能的喪失。動物實驗表明,該藥在神經元中是一種強的鈣拮抗劑。它作用於神經元依賴性L型鈣通道上的雙氫吡啶受體,使細胞內鈣離子濃度降低,促進受傷神經元的再生,增強衰老動物中樞神經系統可塑性,改善學習和記憶能力。在臨牀治療中,尼莫地平(尼莫通)對高血壓、AD所致的記憶障礙有明顯療效。但其確切機制尚未闡明。
18.5.4 雌激素的治療作用
雌激素替代療法可明顯延緩AD的發生,尤其是對老年婦女癡呆有一定作用,其機理尚不清楚。Tang等隨訪長達5年的1124例絕經後婦女發現,服用雌激素者降低產生老年性癡呆的危險性30%~40%,服用者156例中僅6%產生老年性癡呆,而未服用者968例中16%患老年性癡呆。但到目前爲止,尚未有一大規模的雙盲、安慰劑、隨機的研究表明雌激素在老年性癡呆中的確切作用,有待於進一步的研究加以闡明。
18.5.5 神經代謝激活劑
主要包括神經營養因子、吡拉西坦(腦復康)、茴拉西坦(三樂喜)、胞磷膽鹼、三磷腺苷(ATP)、細胞色素C等。這類藥物可促進腦細胞對氨基酸、磷脂及葡萄糖的利用,從而起到增強記憶力、反應性和興奮性,改善或消除精神症狀的作用。這類藥在臨牀上已得到廣泛的應用。
18.5.6 干擾Aβ形成和沉積的藥物
AD老年斑的核心成分是Aβ,它是由APP在加工修飾過程中經不同的剪切方式形成的39~43個氨基酸殘基所組成,它被認爲是AD發病的主要原因之一。用人工合成的Aβ1-42免疫接種,經動物試驗結論:Aβ1-42免疫接種可產生抗Aβ1-42抗體,引起單核/小膠質細胞的激活,從而清除了Aβ1-42,,因此,免疫療法成爲AD的一種新的治療方法。Aβ免疫接種在美國已進入臨牀試用。
18.5.7 基因治療
利用重組技術將正常基因替換有缺陷的基因,達到根治基因缺陷的基因治療,目前尚不能實現。
基因修飾細胞的移植是神經系統疾病基因治療的離體方法。其基本理論是正常的供體組織或基因修飾的自體細胞移植物,可糾正畸變的神經迴路,替換神經遞質,並提供神經營養因子而修復中樞神經系統功能。將正常神經元功能和存活所需的神經生長因子輸入到中樞神經系統,治療AD已做了大量研究。
神經生長因子是最重要的生物活性因子,已知最典型的神經營養因子,對某些神經元具有分化形成、成活和生長的重要功能。海馬部分神經切除的大鼠,學習和記憶能力顯著下降,並與中樞膽鹼能神經功能的下降呈正相關,且伴有腦中神經生長因子表達下降。輸入外源性神經生長因子,可有效地防止中樞膽鹼能神經系統損害,動物的學習、記憶改善。
已有首例用神經生長因子治療AD的報道。腦內注射後1個月,系列詞語記憶改善,但其他認知功能無變化。神經生長因子正謹慎地用於臨牀。它的應用可能逆轉或至少減慢AD病人的智能衰退。但還有許多亟待解決的問題。
18.5.8 將基因工程和腦移植技術結合起來
①建立AD的動物模型。
②建立NGF基因修飾的星形膠質細胞株。
③確定NGF基因修飾星形膠質細胞株在體外的有效表達。
④移植細胞的存活、生長、發育、與宿主整合及基因修飾細胞表達NGF的形態學證實。
⑥基因修飾細胞移植後,對AD的行爲治療作用的評價(Morris水迷宮)。
18.5.9 幹細胞治療
幹細胞是一種未分化細胞,具有自我複製和分化成多種功能細胞的能力。神經幹細胞不僅存在於胚胎神經系統,也存在於成年腦的某些部位,如海馬、紋狀體、視下核等處。現在,無論是胚胎神經幹細胞或成體神經幹細胞,都已成功分離,可在體外培養和傳代,再接種到腦內仍可存活和擴增。
①從流產的人腦胚分離神經幹細胞,經體外擴增後,接種到腦內使之繼續複製、擴增。
②將來自人腦的神經幹細胞進行培養,加入生長因子、細胞因子、維A酸類化合物或促生長的天然成分定向分化爲所需功能細胞以治療神經退行性疾病。
③癌基因或長壽基因轉染形成的永生性神經幹細胞,可爲老年癡呆的基因治療提供一個性能優越的載體。
④成體腦內不少部位存在神經幹細胞,但處於靜止狀態,不進行擴增,可通過載體把某些生長因子帶入中樞,誘發和促進內源性神經幹細胞的增殖和分化。
18.6 擇優方案
目前治療老年癡呆的藥物種類甚多,治療AD的研究經驗指出,病人往往對某種特定藥物的反應有顯著差別。這種反應的差別與以下因素有關:AD發病階段,癡呆的程度(早期、中期或晚期)、腦功能損傷程度、遺傳因素和存在於個體間的藥物反應。在此推薦的藥物是臨牀上特別是近來在臨牀上常用的療效較好的藥物。
18.6.1 促進腦循環、腦代謝的藥物
銀杏黃酮苷(金鈉多)是由銀杏葉中提取出來的有效成分製成的現代藥品。已大量應用臨牀,是一種安全有效促智藥。
18.6.2 鈣離子拮抗劑
尼莫地平,因老年特別是老年癡呆病人的神經細胞積累過多的鈣離子,是形成老化和老年癡呆發病的動因之一,國內外研究已證明尼莫地平不僅選擇性擴張腦血管,增加血流量,且對神經細胞有直接的作用。現在我國各大、中醫院已廣泛使用尼莫地平治療各型癡呆病,療效較好。
18.6.3 清除自由基抗氧化藥物
中藥丹蔘是迄今爲止發現的抗氧化作用最強的天然產物之一,可改善記憶。
18.6.4 膽鹼酯酶抑制劑
石杉鹼甲(Huperzine A)其作用強度是毒扁豆鹼的3倍。臨牀上用於治療老年癡呆和單純記憶障礙,有確切的治療效果,且未有明顯的毒副作用。
18.7 康復治療
18.7.1 高壓氧治療
高壓氧治療是指在超過1個標準大氣壓環境下吸入氧氣而達到治療目的的一種有效醫療方法,它是醫學領域中一個重要組成部分。可用於各種原因所致老年性癡呆且有氧代謝的能量代謝障礙。實驗研究表明,高壓氧治療有利於改善腦缺氧及消除腦水腫。高壓氧可增加血氧含含量,提高血氧分分壓,增加血氧彌散能力,改善腦組織的供氧狀態。Boerama的觀察證明,高壓氧可促進腦血管的修復,從而有利於腦功能的恢復,一般主張應用1ATA氧壓。壓力過高可能引起腦血流量重新增加,並影響腦代謝進行。高壓氧治療的次數應根據腦電圖的改善而決定。爲減少腦缺氧後遺症發生,一般應治療1~2個療程。
18.7.2 藥物治療
參考擇優方案。
18.7.3 物理治療
①作業療法:根據病人的功能障礙,選擇一些病人感興趣、能幫助其恢復功能和技能的作業,讓病人按指定要求進行訓練,如積木、拼板、書法、繪畫、針織等。使病人集中精力,增強注意力、記憶力,增加體力及耐心,增加愉快感,重建對生活的信心。
②現實導向治療:早期的研究顯示,現實導向(reality orientation)治療,可提高癡呆患者的認知功能(Hanley,1981)。近期的研究通過觀察MMSE和言語流利度證實了現實導向治療的效果。兩個研究(Karlsson,1985;Widerlov,1989)探討了整合提高(integrity-promoting)護理程序對AD患者的作用,即增加情緒、智力和體力交流,在實行這一程序2個月後,實驗組的短期記憶和視覺感受明顯改善,對照組的病情惡化。而且與實驗組相比,對照組患者注意力下降,心不在焉顯著增加,此外,一個重要的發現是實驗組CSF中生長抑素顯著增加,而對照組下降。在另一個研究中,AD患者和多發性梗死癡呆,接受這一程序治療3個月(Widerlov,1989)。短期記憶,着裝能力和體力活動改善,而混亂(confusion)減少。
③經皮電神經刺激(TENS):Scherder在一系列研究中觀察了增加軀體感覺刺激對早期AD患者記憶、獨立生活能力和情緒的影響。這些刺激包括經皮電刺激、觸覺神經刺激和兩者結合等(Scherder等,1998)。其研究結果表明,與安慰劑治療的對照組相比,刺激組AD患者的非語言短期記憶,非語言和語言性長期記憶和語言流利程度均顯著改善。更具體來說,這些改善提示:治療後患者學習新事物,從記憶庫裏再處理熟悉信息、貯存、翻譯和再處理非語言信息等方面的能力改善。獨立生活能力和情緒方面也有較大程度的改善。
④光治療:以人工光源或日光輻射能量治療疾病的方法稱爲光療法。老年大鼠的研究表明:通過環境刺激,可改善晝夜時間系統解剖和功能的退變。Witing(1993)證實,增加白天環境光的強度,可使老年大鼠紊亂的睡眠活動晝夜節律恢復至青年大鼠的水平。Lucassan等證實增加光刺激可防止與衰老有關的視交叉上核(SCN)加壓素神經元數目的減少。以上證據均爲光治療提供了有利的依據,雖然具體的治療方法還需要進一步的研究,但光治療不失爲一種有前景的治療方法。光療法所採用的人工光源有紅外線、可見光、紫外線、激光4種。
⑤體育鍛煉治療:有研究表明在正常老化和視交叉上核損毀的大鼠靜息和活動期的破碎指數明顯增加,健美訓練可顯著改善破碎指數。從而爲AD提供新的治療策略。現有的結構和功能研究表明,老年大鼠,在某種意義上講,老年健康和癡呆患者的中樞神經系統仍保存有相當的可塑性。總之,越來越多的證據表明,神經元的激活對衰老和老年性癡呆的退行性改變具有保護作用,儘管其他的可能機制不能排除,DNA的損傷和修復間平衡的改善可能是其機制之一。通過體育鍛煉以達到對神經元的刺激,促進其功能的恢復,這將爲治療老年性癡呆提供新的策略和思路。
⑥磁療法:應用磁聲治療疾病的方法稱爲磁療法。磁場作用於人體時可以改變人體生電流的大小和方向,並可感應產生微弱的渦電流,影響體內電子運動的方向和細胞內外離子的分佈、濃度和運動速度,改變細胞膜電位,影響神經的興奮性,改變細胞膜的通透性、細胞內外的物質交換和生物化學過程。磁場的方向還可以影響體內脂質、肌漿球蛋白、線粒體等大分子的取向而影響酶的活性和生物化學反應,人本身也是一磁體。已有研究表明,一定強度的磁場對人體有利,故研究磁療法在老年性癡呆中的應用有着十分實際的意義。
⑦傳導熱療法:以各種熱源爲介體,將熱直接傳導於人體以治療疾病的方法稱爲傳導熱療法。常用的傳導熱源有蠟、沙、泥、熱空氣、蒸汽、坎離砂、化學熱袋等,一般取材方便、設備簡單、容易操作、應用方便。各種傳導熱源作用於人體時共同的主要治療作用是溫熱效應,能促進神經系統的修復再生,可改善老年性癡呆患者神經元喪失狀況,從而起到改善其智力的作用。
⑧冷療法:以低於人體溫度的低溫治療疾病的方法稱爲冷療法。冷療法又稱冷凍療法。治療時使人體溫度呈一定程度的下降,但不致造成細胞死亡、組織破壞。冷凍不同於冰凍,冰凍的溫度低於冷凍,達到冰點以下,可使細胞內外溶質濃縮,形成冰晶、冰屑,可致細胞損傷、死亡。本節僅敘述局部冷凍療法。其對神經系統的影響:冷刺激可使軸突反應減弱,運動神經抑制,繼而感覺神經抑制,神經傳導速度減慢,甚至暫時喪失功能,感覺的敏感性降低,因而有解痙、鎮痛,甚至麻醉的作用。但瞬間的冷刺激可引起神經興奮。有利於神經系統的修復和再生,有利於改善AD患者神經元喪失的狀況,從而有利於AD患者的康復。冷療法治療技術主要包括:冰袋法、冰貼法、冷敷法、浸泡法、蒸發冷凍法。
20 阿爾茨海默病的預防
老年性癡呆是老年人中危害甚大的疾病之一。隨着人的壽命不斷提高亦日漸增長,對此病的預防對老年人來說是非常重要的。
一級預防:對AD的預防由於迄今爲止病因未明,有些危險因素在病因中已提到過的,有些是可以預防和干預的。如預防病毒感染,減少鋁中毒,加強文化修養,減少頭外傷等。
二級預防:因AD確診困難,故需加強早期診斷技術,早期進行治療。一般認爲AD是衰老過程的加速。Jobst等對確定的和可能性大的AD和無認知功能缺陷的老年人每年做1次頭顱CT檢查。由不知臨牀診斷者測量中部顳葉厚度。結果確定的和可能性大的AD患者顳葉萎縮明顯快於無認知缺損的老年人。故對疑有此病和確定此病的老年人,定期做此方面的檢查,並給予積極的治療是非常必要的。
三級預防:雖然AD的患者的認知功能減退,但仍應儘量鼓勵患者參與社會日常活動,包括腦力和體力活動。尤其是早期患者,儘可能多的活動可維持和保留其能力。如演奏樂器、跳舞、打牌、打字和繪畫等,都有助於病人的生活更有樂趣,並有可能延緩疾病的進展,因爲嚴重的癡呆患者也可對熟悉的社會生活和熟悉的音樂起反應。
21 疾病管理
隨着阿爾茨海默病早期診斷和治療以及總體醫療保健水平的提高,患者的生存時間在逐漸延長。阿爾茨海默病的長程管理,既需要專科醫生(精神科/神經科)的指導,也需要老年科醫生的支持,更需要社區衛生人員、長期照護機構醫護人員的密切配合。阿爾茨海默病患者在不同病期需要解決不同的問題,如語言及運動康復、針對吞嚥困難的物理治療、營養支持、排便訓練等,不僅不同專業人員之間需要很好地溝通協調,不同機構間也應該做到醫療信息共享,以便爲阿爾茨海默病患者提供連續服務。
22 相關藥品
生長抑素、去甲腎上腺素、腎上腺素、穀氨酸、磷脂、毒扁豆鹼、長春新鹼、長春鹼、維生素E、氧、多巴胺、葡萄糖、他克林、氯貝膽鹼、萘呋胺、吡拉西坦、尼莫地平、茴拉西坦、胞磷膽鹼、腺苷、細胞色素C、維A酸、銀杏黃酮苷、丹蔘、石杉鹼甲、加壓素
24 參考資料
- ^ [1] 國家衛生健康委辦公廳.精神障礙診療規範(2020 年版)[Z].2020-11-23.