3 適應證
高壓氧適用於:
1.對急性腦缺血、缺氧性疾病的搶救,如電擊傷、自縊、溺水、麻醉意外等疾病。此類疾病多因病因單純、無器質性損傷者,搶救及時而復甦效果滿意,但應及時、早期使用。①若提高心肺復甦成功率,在無其他絕對禁忌證者,應儘早進行高壓氧治療。②復甦後心跳、呼吸、血壓不穩定,全身缺氧未解除,有抽搐發作者。③腦外傷腦缺血一腦水腫惡性循環未控制者。④復甦後預計出現或已出現肺水腫,影響通氣功能和氣體交換致再度缺氧威脅時。⑤出現早期神經系統受累徵象者。均爲高壓氧的首選對象。
4.氣栓症。
5.局部肢體的缺血缺氧性疾病。如急性動、靜栓塞,斷肢(指)再植術後、血栓閉塞性脈管炎、突發性耳聾、骨筋膜間隔綜合徵、凍傷等。
5 準備
1.向患者或家屬介紹本治療的目的、方法和注意事項,取得合作。
2.使用氧艙前,在控制臺先打開總電源、艙內照明、對講機。系統全面地檢查控制開關、儀表、艙門密封性能,觀察窗玻璃、供氣源、供氧源壓力、管道及閾門的通暢及泄漏情況,通迅對講系統等是否正常。
3.檢查艙內治療、搶救設施是否完好正常,如急救藥品器材、供氧面罩及減壓呼吸器等是否完備。
4.患者及工作人員入艙後,先收繳進艙違禁物品,如火柴、打火機、香菸、電動玩具等易燃易爆物品,然後檢查遞物筒門密封情況後關閉艙門。
6 方法
6.1 1.治療時機的選擇
高壓氧治療若在未建立有效的循環功能和恢復自主呼吸時入艙搶救,往往失敗居多,因此對心肺腦復甦的搶救時,按治療目的可分爲三個階段。
(1)初期復甦(BLS)階段:不宜入艙。旨在艙外設法恢復心跳和呼吸,建立有效循環和恢復自主呼吸,爲入艙作準備。
(2)二期復甦(ALS)階段:指呼吸、心跳已恢復至腦水腫出現時。此期很快出現腦缺氧-腦水腫,應儘早入艙搶救治療。
(3)後期復甦(PLS)階段:目的是預防和減輕神經系統受累症狀和其它臟器恢復不全(功能衰竭)的治療。應給予足夠次數的治療,以期使後遺症減少到最低程度。
6.2 2.治療方案的選擇
從以下幾方面選擇。
(1)壓力:一般以0.15~0.2mPa(表壓)。病情嚴重時可先高後低,即先0.2mPa待病情穩定後降至0.15mPa,目的是迅速改善與糾正缺氧,又可延長在艙內停留時間。若病情許可,如復甦順利又無嚴重併發症時可從0.15mPa起步治療。若在治療過程中出現併發症,如肺水腫時可維持升壓到0.2mPa氧壓下治療,病情穩定後降到0.15mPa、0.1mPa和3mPa原則上不宜用於急診搶救工作,前者壓力太低,無“高氧效應”;後者壓力太高,易發生氧中毒和減壓病,使病情更趨複雜,搶救失敗。
(2)吸氧方案:從以下方面考慮。
①儘量採用間歇吸氧法,即穩壓後吸氧30~40分鐘後,休息(改吸空氣)5~10分鐘,再吸氧30~40分鐘,然後減壓出艙。
②吸氧次數:以2次反覆即可,實在因病情嚴重,無法減壓時可再次吸氧。因爲機體對氧的自動調節閾值爲53.2~79.8kPa在0.15~0.2mPa吸氧時血氧分分壓已達到此值,再延長吸氧時間,血氧分分壓不再升高且呈下降曲線。因此,無此必要,且可發生或加重肺部氧中毒(早期病員可無症狀)的症候。
③必要時可採用1日2次或1日3次的方案,如氣性壞疽的治療。
(3)治療次數:視病情的機體狀況而有不同。
①對CPCR的復甦搶救一般3~6次可決定轉歸。由於腦水腫的高峯期可長達7天,因此3~6次治療可安全渡過腦水腫期。
②對伴有重要臟器功能衰竭或功能不全者;或爲了鞏固療效,減輕神經系統損害的後遺症,可延長治療次數,需30~40次治療才能作最後判斷。
6.3 3.多人艙操作規程
(1)加壓速率,爲防止中耳氣壓傷,加壓時應遵循以下規定。表壓0.03mPa以下宜慢,以0.002~0.004mPa/min;表壓在0.03~0.06mPa時應以0.006~0.008mPa/min;表壓在0.006mPa以上時速率可增快,但最快不得超過0.015mPa/min。
(2)加壓時應密切觀察艙內人員的反應,經常詢問有無異常反應和不適感。如有耳痛,應立即停止加壓,囑做開張咽鼓管口動作(捏鼻鼓氣)或吞嚥動作。若無效時可略減壓排氣,待耳痛症狀消失後再繼續加壓;如患者仍無法忍受則減壓出艙。切忌強行加壓,以防中耳氣壓傷發生。
(3)達預定壓力後,打開氧源閥門,通知艙內人員戴面罩吸氧。氧源壓力不必強求,可調節到0.5~0.8mPa。
(4)供氧方案及氧濃度按治療方案嚴格執行。供氧量:半開放式供氧裝置按10~15L/min;密封循環式供氧2~4L/min,或採用供需式供氧裝置,可自動調節氧流量。
(5)在穩壓吸氧過程中要密切觀察艙內患者吸氧量和面部表情,後者防止氧中毒的發生。此外,要注意觀察控制臺上的測氧儀指針,若艙內氧濃度超過25%時,必須進行通風換氣,以降低艙內氧濃度。
(6)減壓時應嚴格按照減壓方案減壓,不得任意縮短減壓時間,以防減壓病的發生。
(7)操縱人員在工作時必須集中精力,不得擅離工作崗位。搶救危重昏迷患者時必須二人以上操作。
(12)工作完畢應詳細作好各種文件資料的記錄,以備查詢。
(13)工作完畢後作艙內清潔衛生處理,每週艙內徹底消毒二次;遇有手術或危重患者搶救時應及時消毒。
6.4 4.單人艙操作規程
操作前準備工作與多人艙相同,若用壓縮空氣加壓,患者戴面罩吸氧則操作規程與多人艙相同。但若用純氧加壓法則有以下幾點不同。
(1)洗艙:患者入艙關閉艙門後,用氧氣流量計的微調旋鈕,按0.006~0.010
mPa/min速率加壓到0.02mPa,然後關閉進艙旋鈕,打開排氣閥使壓力降至“0”,反覆2~3次後,再持續加壓。其目的是“以氧驅氮”,使艙內原有空氣完全被氧氣置換,使艙內氧濃度達85%以上,纔有治療效果。也可以用上法在達到0.02mPa時不關閉進氧旋鈕而打開排氣閥門,保持壓力錶指針不動狀態下(進氧與排氣量相等)持續5分鐘後再繼續加壓。採用此法(持續洗艙法)也能保證艙內氧濃度在85%以上。
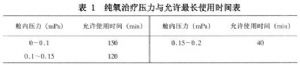
(2)按治療方案規定不得超過0.2mPa(表壓)穩壓時間應嚴格執行“使用純氧治療各壓力與允許最長使用時間表(表1)
(3)加減壓速率與多人艙相同,因艙容小,故應謹慎操艙,減壓到壓力錶爲“0”時方能打開密閉門,禁止艙內有餘壓時開啓艙門。
(4)其他同多人艙。
7 注意事項
1.高壓氧治療是一種方法或手段,應合理、正確使用才能發揮其獨特的長處,而避免對機體的不良影響。其次應綜合使用,因爲復甦搶救是極其複雜的,任何人想僅用高壓氧一種方法來達到復甦的目的,無疑是天真幼稚的和不切合實際的。高壓氧也可看作是綜合搶救措施中的一種方法或一個組成部分。因此,強調綜合治療是十分必要的,如低溫、抗感染、脫水、水電解質酸鹼平衡、激素等措施在艙內也應使用,使起相輔相成、協同作用,才能提高復甦搶救的成功率。
2.防火 嚴禁易燃、易爆器帶入艙門,如火柴、打火機等;禁用一切有發生明火可能的電器醫療設備,如電烙鐵、電動呼吸器等;使用除顫起搏器時,艙內需要大量換氣,使氧濃度降到23%左右。使用單人純氧艙時不得穿尼龍、腈綸等化纖衣服,防止靜電火花產生。
3.進艙人員排空大小便後再進艙。手錶、鋼筆等貴重物品不宜帶入艙內,以免損壞。
4.持續吸氧請參照下列壓力-吸氧時限表(表2)。

5.艙內若使用氣囊式供氧裝置(即一級吸氧裝置一用於急診搶救昏迷者),吸氧時嚴禁擠壓、拍擊氣囊,以防肺氣壓傷發生。
6.嚴格遵守減壓方案減壓,如需更改須經制訂治療方案的醫師准許,以免發生減壓病。
7.艙內搶救危重病員時,必須保持呼吸道通暢,靜脈輸液、輸血時最好用開放式吊瓶;若用普通輸液瓶時,應提高滴管液平面;減壓時須插入長血漿分離針頭到液平面上,保證排氣,並控制輸液速度,以防“氣栓症”發生。
8.減壓時重危病員身上所有管道必須開放;氣管插管應放開氣囊,以防氣囊破裂或壓迫氣管軟骨造成壞死。
9. 10ml以上安瓿,在0.2mPa下開啓時玻片有飛濺爆破危險,應儘量在艙外將藥物抽吸好經遞物筒送入艙內。
10.艙內氧濃度應始終保持在<25%以下,如有超過,應及時通風換氣。
12.高壓氧艙區應設置滅火裝置如滅火器、滅火彈、消防栓等。
8 副作用
8.1 (1)氣壓傷
分以下三種病說明。
A.診斷:加壓後出現耳痛、耳鳴、頭暈,重者放射到頸、腮、面頰部;若鼓膜破裂則上述症狀消失。檢查時可見鼓膜內陷,鬆弛部和鼓膜周圍出血、充血,重者可有中耳腔內滲液、出血或鼓膜破裂穿孔。
B.治療:鼓膜未破者,可予局部用血管收縮劑及鎮痛劑;鼓膜破裂者,避免用沖洗及局部用藥,保持乾燥;停止高壓氧治療;中耳腔內有滲液或出血者,一般可自行吸收。
A.診斷:加壓後鼻竇部位疼痛,檢查時局部有壓痛並可見阻塞性病變,如粘膜腫脹、滲出、出血等。X線攝片可見竇內混濁呈雲霧狀陰影。
B.治療:血管收縮劑滴鼻,局部熱敷、理療及對症處理;不宜再行高壓氧治療。
③肺氣壓傷:極少見。
A.診斷:輕者咯血或痰中帶血;重者肺出血,口鼻流泡沫狀血液並出現呼吸、循環障礙。檢查肺叩診有濁音區(出血區)及高清音區(肺氣腫區);聽診有呼吸音低弱及細溼囉音;心音低、心界擴大、心律紊亂、脈細弱等。
8.2 (2)氧中毒
從兩方面來分析。
①診斷:
A.肺型:胸骨後劇痛、刺激性乾咳、窒息感、呼吸困難、紫紺。肺部X線片示散在,片狀或雲霧狀陰影。低於0.15mPa氧壓下長時間吸氧有可能發生此型。
B.神經型:眩暈、噁心、顏面部小肌肉顫動和全身抽搐、昏迷。高於0.15mP氧壓下發生,但極少見。
②治療
A.預防爲主,應嚴守高壓氧允許使用壓力和吸氧時限。
B.採用間歇性吸氧方案。
C.若須在高壓下持續吸氧,應降低氧濃度。
D.制定方案時最好使用肺型氧中毒劑量單位。一次治療最長不得超過1425UPTD。1UPTD爲呼吸1ATA(絕對壓)的100%氧經歷1分鐘所造成的肺氧中毒程度。
E.艙內發生時立即取下吸氧面罩,改吸空氣。若全艙吸氧時,立即空氣通風,使艙內氧壓降低,然後漸減壓出艙。
8.3 (3)減壓病
①診斷
B.中型:皮膚瘙癢,下肢及軀幹、背、臀部軟組織出現大理石樣花紋,肌肉、關節、骨骼劇痛,同時伴部分神經系統與胃腸道症狀,如頭昏、頭痛、眩暈、耳鳴、噁心、嘔吐、腹痛等;
C.重型:中樞神經、呼吸、循環系障礙,如昏迷、癱瘓、心衰、呼吸困難、紫紺等,若不及時搶救則有生命危險。
上述三種副作用,只要嚴格遵守操作規程,嚴格壓力-吸氧時限,嚴格執行減壓方案都是可以避免的。