1 拼音
yù fáng ài zī bìng 、méi dú hé yǐ gān mǔ yīng chuán bō gōng zuò shí shī fāng àn 》de tōng zhī
《預防艾滋病、梅毒和乙肝母嬰傳播工作實施方案》由衛生部於2011年2月12日發佈。
爲提高人羣對預防艾滋病、梅毒和乙肝母嬰傳播的認識,爲孕產婦提供預防艾滋病、梅毒和乙肝母嬰傳播的綜合防治服務,最大程度地減少因艾滋病、梅毒和乙肝母嬰傳播造成的兒童感染,改善婦女、兒童的生活質量及健康水平,根據《艾滋病防治條例》、《中國遏制與防治艾滋病行動計劃(2011-2015)》、《中國預防與控制梅毒規劃(2010-2020年)》、《全國乙型病毒性肝炎防治規劃》,制定本實施方案。
2 一、策略
(一)加強政府領導,落實部門責任。各級政府及衛生行政部門應當充分認識預防艾滋病、梅毒和乙肝母嬰傳播工作的重要性,將這項工作納入政府重要議事日程,進行科學規劃,實行目標管理,加強監督考覈,形成政府領導的長效工作機制。同時加大財政經費支持,有效整合資源,合理安排資金,確保各項措施落實。各地應當建立以衛生部門爲主體、各相關部門參與的協作機制,充分發揮各部門優勢,各司其職,全面開展預防艾滋病、梅毒和乙肝母嬰傳播工作。
(二)開展社會動員,促進廣泛參與。各級衛生行政部門要積極協調婦兒工委、廣電、教育、人口計生、民政、婦聯、共青團等相關部門和組織,廣泛開展社會動員。利用媒體宣傳、學校教育、社區宣教、家庭參與等多種形式,開展羣衆性艾滋病、梅毒和乙肝防治知識的健康教育,特別關注疫情相對嚴重或偏遠貧困地區人羣、流動人口及青少年。爲感染者及其家庭提供關懷和支持,減少歧視,營造良好的綜合防治氛圍。
(三)整合服務資源,提高干預效果。各級醫療衛生機構應當整合預防艾滋病、梅毒和乙肝母嬰傳播工作,爲接受孕產期保健服務的孕產婦提供全面、系統的預防艾滋病、梅毒和乙肝母嬰傳播的綜合干預服務。嚴格執行技術服務標準,建立適宜的檢測、諮詢、干預、隨訪等服務流程,健全防治物品及時供應和合理應用制度,提高干預效果。
(四)擴大覆蓋範圍,促進常規開展。各地應當不斷擴大預防艾滋病、梅毒和乙肝母嬰傳播工作的覆蓋面,在婚前保健、孕前保健、孕產期保健、兒童保健、性病防治、計劃生育等服務領域,開展預防艾滋病、梅毒和乙肝母嬰傳播綜合干預服務,早發現、早干預、早隨訪,使更多育齡婦女、孕產婦及其家庭受益。各級衛生部門應當建立與常規婦幼保健工作相結合的預防艾滋病、梅毒和乙肝母嬰傳播服務模式,充分發揮三級婦幼保健網絡的作用,促進預防艾滋病、梅毒和乙肝母嬰傳播工作的常規化和持續開展。
3 二、措施
各級醫療衛生機構在開展常規孕產期保健服務的同時,應當爲孕產婦提供全面、綜合、系統的預防艾滋病、梅毒和乙肝母嬰傳播干預服務(服務流程見附件1)。
3.1 (一)廣泛開展健康教育,預防育齡婦女感染。
1. 各級衛生部門要與各相關部門密切合作,發揮部門優勢,開展形式多樣的健康教育活動,製作並張貼宣傳欄、宣傳畫,舉辦有針對性的講座以及組織多種形式的活動,利用廣播和電視專欄、學校課程、節假日專題宣傳、諮詢等活動,爲育齡婦女、農民工、青少年及其家庭發放宣傳冊、小摺頁等宣傳材料,開展預防艾滋病、梅毒、乙肝母嬰傳播知識的宣傳,提高大衆防治知識水平。
2. 各級醫療衛生機構應當在婦產科、計劃生育門診、青少年保健門診、孕婦學校、婚前保健門診、社區衛生服務機構等多種服務場所開展健康教育,結合常規醫療保健服務,發放相關健康教育材料,爲有需求的服務對象提供諮詢和指導,提高服務對象對預防艾滋病、梅毒和乙肝感染及母嬰傳播服務的認識和利用。爲感染艾滋病、梅毒和乙肝的育齡婦女及其家人提供預防母嬰傳播的信息、醫療保健及轉介服務;幫助其制訂適宜的家庭生育計劃,指導其正確避孕、選擇安全的性行爲方式和使用安全套,減少非意願妊娠和疾病傳播。建議梅毒感染婦女在梅毒治癒後計劃懷孕。
3.2 (二)提供艾滋病、梅毒和乙肝檢測與諮詢服務。
各級醫療衛生機構要結合孕產期保健和助產服務,主動爲所有孕產婦提供預防艾滋病、梅毒和乙肝母嬰傳播的檢測與諮詢服務。在孕產婦初次接受孕產期保健時,同時提供艾滋病、梅毒和乙肝的相關檢測,儘早明確感染狀況,儘早爲感染孕產婦提供干預措施;要確保臨產時才尋求助產服務的孕產婦及時獲得相關檢測與諮詢,並可獲得干預服務。
3.2.1 1. 檢測前信息提供。
結合孕產期保健服務,爲所有孕產婦提供艾滋病、梅毒和乙肝母嬰傳播的檢測前諮詢,告知母嬰傳播的危害及接受相關檢測的必要性等核心信息。
3.2.2 2. 提供艾滋病、梅毒和乙肝檢測。
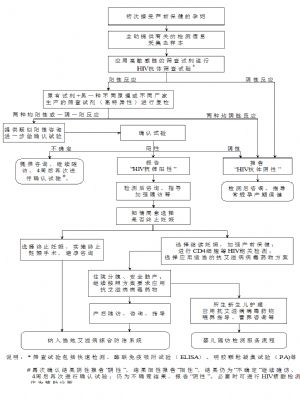
爲孕產婦提供規範的艾滋病抗體篩查,及時對艾滋病篩查結果陽性者進行艾滋病確認試驗,尤其要確保臨產孕產婦儘早獲得艾滋病抗體篩查,以及時爲孕產婦及所生兒童提供艾滋病母嬰傳播的干預措施(孕產婦艾滋病抗體檢測及服務流程見附件2圖2和圖3)。
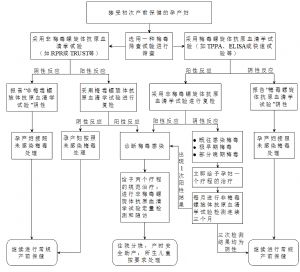
梅毒血清學檢測方法有非梅毒螺旋體抗原血清學試驗和梅毒螺旋體抗原血清學試驗兩類。採用其中一類試驗對首次就診的孕產婦進行梅毒篩查,對篩查結果陽性者,需用另一類試驗進行複檢,確定其是否爲梅毒感染(孕產婦梅毒檢測及服務流程見附件3)。
爲孕產婦進行乙肝病毒表面抗原檢測,有條件的機構要爲檢測結果陽性者提供乙肝病毒病原體血清學(乙肝兩對半)檢測。
3.2.3 3. 檢測後諮詢。
爲孕產婦提供艾滋病、梅毒和乙肝檢測後諮詢服務。爲檢測結果爲陰性的孕產婦提供改變危險行爲、避免艾滋病、梅毒和乙肝感染等重要信息;爲檢測結果爲陽性的孕產婦提供保密的諮詢服務,告知預防母嬰傳播干預措施信息,進行配偶/性伴的告知和檢測指導,與感染孕產婦商討並由其知情選擇妊娠結局,提供必要的轉介服務等。
3.3 (三)加強感染孕產婦及所生兒童孕產期保健和兒童保健服務。
各級醫療保健機構應當加強對艾滋病、梅毒和乙肝感染孕產婦的孕產期保健和隨訪服務,包括採取安全性行爲指導、營養指導、相關感染症狀和體徵的監測、安全助產等服務。爲自願選擇終止妊娠的感染孕產婦提供安全的終止妊娠服務。針對孕產婦綜合狀況及疾病感染程度,提供餵養方式指導、心理支持、家庭防護等方面的指導。
爲感染艾滋病、梅毒、乙肝的孕產婦所生的新生兒進行有針對性的護理,提供嬰兒餵養指導,開展常規兒童保健,加強生長發育監測,預防營養不良。
3.4 (四)爲艾滋病感染孕產婦及所生兒童提供干預措施。
3.4.1 1. 應用抗艾滋病病毒藥物。
各級醫療衛生機構應當爲艾滋病感染孕產婦及所生嬰兒提供免費的抗艾滋病病毒藥物。提供抗艾滋病病毒藥物前,應當對孕產婦進行艾滋病症狀觀察、CD4+T淋巴細胞計數及病毒載量檢測,並對孕產婦的感染狀況進行評估,確定臨牀分期,結合CD4+T淋巴細胞計數及病毒載量檢測結果,選擇適宜的抗病毒用藥方案。
預防艾滋病母嬰傳播的抗艾滋病病毒藥物應用方案可分爲預防性抗病毒用藥方案和治療性抗病毒用藥方案。對於處於艾滋病臨牀Ⅰ期或Ⅱ期,免疫功能相對較好,CD4+T淋巴細胞計數>350/mm3的艾滋病感染孕產婦,建議採用預防性抗病毒用藥方案;對於處於艾滋病臨牀Ⅲ期或Ⅳ期,CD4+T淋巴細胞計數≤350/mm3的艾滋病感染孕產婦,建議採用治療性抗病毒用藥方案。艾滋病感染孕產婦及所生兒童抗艾滋病病毒用藥方案見附件4。
在應用抗病毒藥物前和用藥過程中,應當爲感染孕產婦及所生兒童提供持續的諮詢指導及相關監測,提高用藥依從性;定期進行血常規、尿常規、肝功能、腎功能等檢測,密切關注可能出現的藥物副作用;在發現孕產婦感染艾滋病時,孕期每3個月和產後4~6周對孕產婦各進行一次CD4+T淋巴細胞計數的檢測,同時在發現孕產婦感染艾滋病時和孕晚期各進行一次病毒載量的檢測,觀察並評價孕產婦的病情,並提供必要的處理或轉介服務。
3.4.2 2. 提供適宜的安全助產服務。
各級醫療保健機構應當爲艾滋病感染孕婦及其家人提供充分的諮詢,告知住院分娩對保護母嬰安全和實施預防艾滋病母嬰傳播措施的重要作用,幫助其及早確定分娩醫院,儘早到醫院待產。醫療保健機構應當爲艾滋病感染孕產婦提供安全的助產服務,儘量避免可能增加艾滋病母嬰傳播危險的會陰側切、人工破膜、使用胎頭吸引器或產鉗助產、宮內胎兒頭皮監測等損傷性操作,減少在分娩過程中傳播艾滋病病毒的機率。
3.4.3 3. 提供科學的嬰兒餵養諮詢、指導。
各級醫療保健機構應當對艾滋病感染孕產婦所生兒童提倡人工餵養,避免母乳餵養,杜絕混合餵養。醫務人員應當與艾滋病感染孕產婦及其家人就人工餵養的接受性、知識和技能、負擔的費用、是否能持續獲得足量、營養和安全的代乳品、及時接受醫務人員綜合指導和支持等條件進行評估。對於具備人工餵養條件者儘量提供人工餵養,並給予指導和支持;對於因不具備人工餵養條件而選擇母乳餵養的感染產婦及其家人,要做好充分的諮詢,指導其堅持正確的純母乳餵養,餵養時間最好不超過6個月,同時積極創造條件,儘早改爲人工餵養。
3.4.4 4. 爲艾滋病感染孕產婦所生兒童提供隨訪與艾滋病檢測。
各級醫療衛生機構應當在艾滋病感染孕產婦所生兒童滿1、3、6、9、12和18月齡時分別對其進行隨訪,提供常規保健、生長發育監測、感染狀況監測、預防營養不良指導、免疫接種等服務,並詳細記錄隨訪的相關信息。
負責艾滋病感染孕產婦所生兒童隨訪服務的醫療衛生機構按照兒童感染早期診斷檢測時間和技術要求採集血樣,登記相關信息後,及時將血樣轉送到省級婦幼保健機構。省級婦幼保健機構接收血樣後轉送至省級艾滋病確證中心實驗室或國家艾滋病參比實驗室進行檢測,並在得到檢測結果後及時將結果反饋到各血樣本送檢單位。
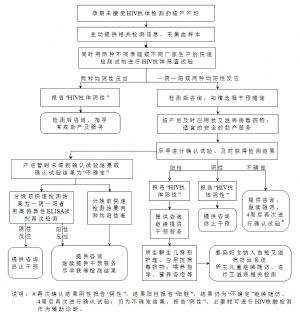
爲艾滋病感染孕產婦所生嬰兒在其出生後6周及3個月(或其後儘早)採血進行艾滋病感染早期診斷檢測(兒童艾滋病感染早期診斷檢測流程見附件5)。如6周早期診斷檢測結果呈陽性反應,則之後儘早採集血樣進行第二次早期診斷檢測,兩次不同時間樣本檢測結果均呈陽性反應,報告“嬰兒艾滋病感染早期診斷檢測結果陽性”,確定兒童感染艾滋病,及時轉介嬰兒至兒童抗病毒治療服務機構。兩次不同時間(其中至少一次於嬰兒滿3個月後採血)樣本檢測結果均呈陰性反應,報告“嬰兒艾滋病感染早期診斷檢測結果陰性”,嬰兒按照未感染兒童處理,繼續提供常規兒童保健隨訪服務。
艾滋病感染孕產婦所生兒童未進行艾滋病感染早期診斷檢測或早期診斷檢測結果陰性者,應當於12月齡、18月齡進行艾滋病抗體檢測,以明確艾滋病感染狀態(兒童抗體檢測及服務流程見附件6)。
3.4.5 5. 預防性應用複方新諾明。
對CD4+ T淋巴細胞計數≤350個細胞/mm3的艾滋病感染孕產婦,建議應用複方新諾明,以預防機會性感染;艾滋病感染孕產婦所生兒童符合下列條件之一者也應當預防性應用複方新諾明:(1)艾滋病感染早期診斷檢測結果爲陽性;(2)CD4+T淋巴細胞百分比<25%;(3)反覆出現艾滋病機會性感染臨牀症狀;(4)母親應用抗艾滋病病毒藥物時間不足4周。複方新諾明用藥方法、停藥指徵及注意事項等詳見《預防艾滋病母嬰傳播技術指導手冊》。
3.5 (五)爲梅毒感染孕產婦及所生兒童提供干預措施。
3.5.1 1. 爲梅毒感染孕婦提供規範治療。
各級醫療保健機構應當爲梅毒感染孕婦提供規範(全程、足量)的治療,以治療孕婦的梅毒感染和減少梅毒母嬰傳播。根據孕婦流行病學史、臨牀表現和實驗室檢測結果對孕婦是否感染梅毒進行診斷,並對感染孕婦給予相應的規範治療(治療方案見附件7)。對於孕早期發現的梅毒感染孕婦,應當在孕早期與孕晚期各提供1個療程的抗梅毒治療;對於孕中、晚期發現的感染孕婦,應當立刻給予2個療程的抗梅毒治療,2個治療療程之間需間隔4周以上(最少間隔2周),第2個療程應當在孕晚期進行。對臨產時發現的梅毒感染產婦也應當立即給予治療。在孕婦治療梅毒期間應當進行隨訪,若發現其再次感染或復發,應當立即再開始一個療程的梅毒治療。所有梅毒感染孕婦的性伴侶應進行梅毒血清學檢測及梅毒治療。
3.5.2 2. 提供適宜的安全助產服務。
各級醫療保健機構應當爲梅毒感染孕產婦提供適宜的安全助產服務,儘量避免可能增加梅毒螺旋體經血液、體液母嬰傳播的危險,減少在分娩過程中新生兒感染梅毒的機會。
3.5.3 3. 爲梅毒感染孕產婦所生兒童提供預防性治療。
各級醫療保健機構應當對孕期未接受規範性治療,包括孕期未接受全程、足量的青黴素治療,接受非青黴素方案治療或在分娩前1個月內才進行抗梅毒治療的孕產婦所生兒童進行預防性治療;對出生時非梅毒螺旋體抗原血清學試驗陽性、滴度不高於母親分娩前滴度的4倍且沒有臨牀表現的兒童也需要進行預防性治療(治療方案見附件7)。
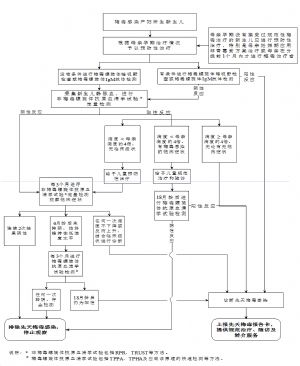
3.5.4 4. 爲梅毒感染孕產婦所生兒童提供隨訪和先天梅毒的診斷與治療。
各級醫療保健機構應當對梅毒感染孕產婦所生兒童進行定期隨訪,提供梅毒相關檢測直至明確其梅毒感染狀態(隨訪與感染狀態監測流程見附件8),並記錄相關信息。對出生時非梅毒螺旋體抗原血清學試驗陽性且滴度高於母親分娩前滴度的4倍,或暗視野顯微鏡檢測到梅毒螺旋體,或梅毒螺旋體IgM抗體檢測陽性的兒童診斷爲先天梅毒;對出生時非梅毒螺旋體抗原血清學試驗陰性或出生時非梅毒螺旋體抗原血清學試驗陽性、滴度低於母親分娩前滴度的4倍的兒童進行隨訪,對隨訪過程中非梅毒螺旋體抗原血清學試驗由陰轉陽或滴度上升且有臨牀症狀的兒童,或者隨訪至18月齡時梅毒螺旋體抗原血清學試驗仍持續陽性的兒童亦診斷爲先天梅毒。對診斷先天梅毒的兒童給予規範的治療(治療方案見附件7),並上報先天梅毒感染的信息。對出生時非梅毒螺旋體抗原血清學試驗陽性、滴度低於母親分娩前滴度的4倍但有先天梅毒臨牀症狀的兒童,應當先給予規範的治療並隨訪,18月齡時梅毒螺旋體抗原血清學試驗陽性者診斷爲先天梅毒,上報先天梅毒感染的信息。
3.6 (六)爲乙肝表面抗原陽性孕產婦及所生兒童提供干預措施。
對於乙肝表面抗原陽性孕產婦,醫務人員應當詳細瞭解其肝炎病史及治療情況,密切監測肝臟功能,給予科學的營養支持和指導。對乙肝表面抗原陽性孕產婦所生新生兒,在出生後24小時內注射乙肝免疫球蛋白(100國際單位)。按照國家免疫規劃要求,完成24小時內及1月齡和6月齡兒童的三次乙肝疫苗接種。
3.7 (七)爲艾滋病、梅毒和乙肝感染孕產婦提供關懷和支持。
醫療衛生機構、社區及其他相關機構和組織應當根據本機構服務的特點和能力,通過多種形式或渠道爲艾滋病、梅毒和乙肝感染孕產婦及其家庭提供預防母嬰傳播的相關諮詢、避孕諮詢指導、心理支持、綜合關懷及轉介服務等醫療保健綜合服務,營造減少歧視的社會氛圍,降低艾滋病、梅毒和乙肝對婦女、兒童及家庭的影響。
4 三、職責與分工
4.1 (一)衛生行政部門的職責與分工。
衛生部婦社司牽頭負責全國預防艾滋病、梅毒和乙肝母嬰傳播工作的組織協調與管理;醫政司負責協調艾滋病、梅毒和乙肝感染孕產婦及其所生兒童的相關診療工作;疾控局負責艾滋病、梅毒相關檢測的組織協調工作;規財司負責預防艾滋病、梅毒和乙肝母嬰傳播工作經費的統籌安排和管理,提供必要的經費支持。
省、地市、縣級衛生行政部門承擔本轄區預防艾滋病、梅毒和乙肝母嬰傳播工作的組織、協調與管理工作,明確職責分工,建立健全以婦幼保健部門牽頭,醫政、疾控、規財等部門密切配合的協作機制,抓好預防艾滋病、梅毒和乙肝母嬰傳播各項工作的落實。
4.2 (二)醫療衛生機構的職責與分工。
4.2.1 1. 各級婦幼保健機構。
中國疾病預防控制中心婦幼保健中心承擔全國的預防艾滋病、梅毒和乙肝母嬰傳播技術指導工作,組織國家級專家技術指導組,制訂工作計劃和實施方案,編寫培訓教材,進行師資培訓,配合衛生部對工作開展情況進行監督指導和評價,負責全國相關信息的管理,組織經驗交流和推廣以及開展相關科學研究等。
各省、地市、縣級婦幼保健機構承擔本轄區的預防艾滋病、梅毒和乙肝母嬰傳播綜合防治工作的技術指導,組成本轄區專家技術指導組,開展工作督導與檢查,進行人員培訓,協助衛生行政部門建立符合本地區情況的預防艾滋病、梅毒和乙肝的工作及服務流程;負責本轄區相關信息的管理,包括資料的收集、整理、上報、分析和反饋等工作。
4.2.2 2. 各級疾病預防控制機構。
中國疾病預防控制中心承擔全國艾滋病、梅毒相關檢測的技術支持和質量控制等工作。各級疾病預防控制機構承擔本轄區艾滋病、梅毒檢測的技術指導,承擔孕產婦及其兒童的艾滋病確認試驗、CD4+T淋巴細胞計數、病毒載量、嬰兒艾滋病感染早期診斷工作。
4.2.3 3. 各級醫療機構。
各級醫療保健機構結合常規孕產期保健、產科和兒童保健工作,開展預防艾滋病、梅毒和乙肝母嬰傳播的醫療和技術服務。爲所有孕產婦提供艾滋病、梅毒和乙肝的檢測與諮詢;對感染的孕產婦實行首診負責制,爲艾滋病感染孕產婦及其所生兒童提供抗病毒藥物應用、安全助產、餵養指導、兒童定期隨訪與檢測、預防性應用複方新諾明、嬰兒早期診斷的血標本採集及轉運等服務和干預措施;爲梅毒感染孕產婦提供規範治療,爲其所生兒童提供預防性治療及梅毒感染狀況監測;爲乙肝病毒表面抗原陽性的孕產婦所生兒童在出生後24小時內注射乙肝免疫球蛋白和接種乙肝疫苗。嚴格規範相關藥品、試劑,特別是乙肝免疫球蛋白的存儲和使用,保障其安全的使用和有效性。參與並接受預防艾滋病、梅毒和乙肝母嬰傳播的相關技術指導和培訓,負責收集、上報相關信息資料。
5 四、技術保障
爲全面、整合開展預防艾滋病、梅毒和乙肝母嬰傳播工作,保障各項干預措施的規範落實,各地區應當不斷提高醫療衛生機構及人員的服務能力,規範醫療衛生機構實驗室檢測技術,加強普遍性防護,減少醫源性感染及職業暴露。
5.1 (一)加強服務能力建設。
各級衛生行政部門應當規範承擔預防艾滋病、梅毒和乙肝母嬰傳播工作的醫療衛生機構的資質和人員准入,加強醫療衛生機構產科及實驗室的建設。
有計劃地開展國家、省、地市、縣、鄉村的逐級培訓。所有承擔預防艾滋病、梅毒和乙肝母嬰傳播服務的相關人員都應當定期接受相關的專業技能培訓。國家級專家技術指導組負責編寫全國統一的培訓教材,各省(區、市)根據實際需要確定培訓內容和培訓形式。
5.2 (二)規範實驗室檢測技術和檢測服務。
各級衛生行政部門應當充分整合並利用當地衛生資源,建立和健全符合本地區特點的、綜合的預防艾滋病、梅毒和乙肝母嬰傳播相關檢測服務制度及流程。
各級醫療衛生機構應當按照《全國艾滋病檢測技術規範》、《全國艾滋病檢測工作管理辦法》等有關文件要求開展相關檢測服務;配備必要的檢測設備和合格的檢驗人員;加強實驗室管理,完善相關工作制度,嚴格實驗室質量控制,保障工作順暢運轉。
5.3 (三)預防醫源性感染及職業暴露。
承擔預防艾滋病、梅毒和乙肝母嬰傳播工作的醫療衛生機構,應當遵照普遍性防護原則,落實各項防護措施,嚴格執行有關消毒隔離制度,最大限度地避免醫源性感染及醫護人員的職業暴露。
各級醫療機構應當按照有關要求,建立健全職業暴露防護及應急處理機制,並與當地的疾病預防控制機構建立聯繫。發生職業暴露後,儘快進行暴露情況的報告和登記,及時採集暴露案例的信息,進行暴露評估,確定是否需要使用相應的預防性藥物及進行流行病學監測。
6 五、信息管理
建立健全預防艾滋病、梅毒和乙肝母嬰傳播管理信息系統,完善信息資料收集、管理及逐級上報制度。指定保密意識及責任心強的專職人員負責信息管理工作。加強信息的收集、報告、審覈、管理及質量控制,確保信息數據上報的及時性、完整性和準確性,提高對信息數據的分析、利用及管理能力。
6.1 (一)信息數據的收集與上報。
各級醫療衛生機構應當建立記錄艾滋病、梅毒和乙肝檢測、諮詢信息的婚前保健、孕產期保健、產時保健等相關登記;定期收集、整理和彙總相關檢測、諮詢信息;對檢測發現的艾滋病或梅毒感染孕產婦進行隨訪和個案信息調查;按照預防艾滋病、梅毒和乙肝母嬰傳播相關報表上報流程及要求(見附件9)及時填寫和逐級上報預防艾滋病、梅毒和乙肝母嬰傳播工作月報表及系列個案登記卡,並通過預防艾滋病、梅毒和乙肝母嬰傳播管理信息系統進行數據信息的網絡報告。
對所發現的孕產婦、婚檢婦女中艾滋病、梅毒感染者或乙肝患者,還應當按照《中華人民共和國傳染病防治法》和《艾滋病疫情信息報告管理規範》等相關要求進行傳染病疫情報告。
6.2 (二)質量控制。
在數據信息收集過程中,各級醫療衛生機構應當認真核對各類原始登記與記錄,確保相關報表信息符合邏輯、完整、準確;及時對報告的數據信息進行逐級審覈與彙總,確保數據信息管理、利用與分析的及時性和有效性。
各級衛生行政部門應當對本地區數據信息的及時性、完整性與準確性進行覈查,定期組織開展信息漏報、重報等情況的專題調查,對相關報表中的錯誤信息進行修訂,減少錯報、重報及漏報,提高數據信息質量。
7 六、監督指導與評估
建立國家、省、地市、縣級預防艾滋病、梅毒和乙肝母嬰傳播工作的監督指導與評估體系。衛生部婦社司負責制訂國家級監督指導及評估方案,定期組織專家進行監督指導和評估。各級衛生行政部門應當根據本地區年度工作計劃及國家方案制訂本地區方案,定期組織和開展自查和監督指導,並定期向上級衛生行政部門提交督導評估報告和工作報告,不斷提高轄區內預防艾滋病、梅毒和乙肝母嬰傳播工作質量。
8 七、資金和物資管理
各級衛生、財政部門應當加強預防艾滋病、梅毒和乙肝母嬰傳播相關資金和物資的管理。各省級衛生行政部門要結合本地情況整合資源,統籌使用艾滋病防治專項經費,有效利用其他項目經費和國際合作項目資金,避免中央財政、國際合作項目和本地資金的重複投入。
對中央財政專項資金實行專賬管理,專款專用,不得以任何形式截留、擠佔,不得挪用或改變專項資金的性質和用途,不得用於與本工作無關的其他支出。經費支持的試劑、藥品、設備等相關物資,應當按照專項資金管理辦法和《中華人民共和國政府採購法》等有關規定進行招標採購,嚴格管理。對各種補助經費,各省級衛生行政部門要制訂發放管理辦法。各項補助經費的發放要進行詳細記錄,便於檢查。各級衛生、財政部門應當加強專項資金的監督檢查工作,並接受上級部門組織的資金檢查。
12 附件4 艾滋病感染孕產婦及所生兒童抗艾滋病病毒用藥方案
預防艾滋病母嬰傳播抗病毒藥物的應用可分爲預防性抗病毒用藥方案和治療性抗病毒用藥方案。對於處於艾滋病臨牀I期或II期,免疫功能相對較好,CD4+T淋巴細胞計數>350/mm3的艾滋病感染孕產婦,建議採用預防性抗病毒用藥方案;對處於艾滋病臨牀Ⅲ期或Ⅳ期,CD4+T淋巴細胞計數≤350/mm3的艾滋病感染孕產婦,建議採用治療性抗病毒用藥方案。
12.1 一、預防性應用抗病毒藥物
12.1.1 (一)孕產婦預防性應用抗病毒藥物。
1.孕期和分娩時。
從妊娠14周或14周後發現艾滋病感染後儘早開始服用齊多夫定(AZT)300mg +拉米夫定(3TC)150mg +洛匹那韋/利托那韋(克力芝)(LPV/r)400/100mg,每天2次;或者AZT300mg+3TC150mg,每天2次,依非韋倫(EFV)600mg,每天1次,直至分娩結束。
2.分娩後。
若選擇人工餵養,產婦可在分娩結束後停止抗病毒藥物的應用;若選擇母乳餵養,產婦持續應用抗病毒藥物至停止母乳餵養後1周。
12.1.2 (二)嬰兒應用抗病毒藥物。
1.奈韋拉平(NVP)方案:新生兒出生體重≥2500g,服用NVP 15mg(即混懸液1.5ml),每天1次;出生體重<2500g且≥2000g,服用NVP 10mg(即混懸液1.0ml),每天1次;出生體重<2000g,服用NVP 2mg/kg(即混懸液0.2ml/kg),每天1次;至出生後4~6周。
2.齊多夫定(AZT)方案: 新生兒出生體重≥2500g,服用AZT 15mg(即混懸液1.5ml),每天2次;出生體重<2500g且≥2000g,服用AZT 10mg(即混懸液1.0ml),每天2次;出生體重<2000g,服用AZT 2mg/kg(即混懸液0.2ml/kg),每天2次;至出生後4~6周。
無論嬰兒選擇哪種抗病毒藥物,都應在出生後儘早(6~12小時內)開始服用。
12.1.3 (三)孕期沒有接受HIV檢測,臨產時才發現艾滋病感染的孕產婦。
1.選擇人工餵養者。
(1)產婦: 服用單劑量NVP 200mg,及AZT 300mg + 3TC 150mg,每天2次,至分娩結束;產後繼續服用AZT 300mg + 3TC 150mg,每天2次,連續服用7天。
(2)嬰兒:出生後儘早(6~12小時內)服用單劑量NVP 2mg/kg(即混懸液0.2ml/kg),同時服用AZT 4mg/kg(即混懸液0.4ml/kg),每天2次,至出生後4~6周。或出生後儘早(6~12小時內)服用NVP,出生體重≥2500g,服用NVP 15mg(即混懸液1.5ml),每天1次;出生體重<2500g且≥2000g,服用NVP 10mg(即混懸液1.0ml),每天1次;出生體重<2000g,服用NVP 2mg/kg(即混懸液0.2ml/kg),每天1次;至出生後4~6周。
2.選擇母乳餵養者。
可以選擇應用以下兩種抗病毒藥物方案中的任一種。
(1)產婦:服用AZT+3TC+LPV/r或AZT+3TC+EFV(用法及劑量同上),至停止母乳餵養後1周。
嬰兒:出生後儘早(6~12小時內)服用NVP,每天1次,至出生後6周(用量同前)。
(2)產婦: 服用單劑量NVP 200mg,及AZT 300mg + 3TC 150mg,每天2次,至分娩結束;產後繼續服用AZT 300mg + 3TC 150mg,每天2次,連續服用7天。
嬰兒:出生後儘早(6~12小時內)服用NVP,每天1次,至母乳餵養停止後1周(對於產後才發現的感染產婦,產婦可暫不用抗病毒藥物,嬰兒採用此方案)。
12.2 二、治療性應用抗病毒藥物
12.2.1 (一)孕產婦治療性應用抗病毒藥物。
儘早開始服用AZT 300mg + 3TC 150mg,每天2次,EFV 600mg,每天1次;或者CD4+T淋巴細胞計數<250/mm3時,還可以選擇儘早服用AZT 300mg +3TC 150mg +NVP 200mg,每天2次。
12.2.2 (二)嬰兒應用抗病毒藥物。
1.NVP方案:新生兒出生體重≥2500g,服用NVP 15mg(即混懸液1.5ml),每天1次;出生體重<2500g且≥2000g,服用NVP 10mg(即混懸液1.0ml),每天1次;出生體重<2000g,服用NVP 2mg/kg(即混懸液0.2ml/kg),每天1次;至出生後4~6周。
2.AZT方案: 新生兒出生體重≥2500g,服用AZT 15mg(即混懸液1.5ml),每天2次;出生體重<2500g且≥2000g,服用AZT 10mg(即混懸液1.0ml),每天2次;出生體重<2000g,服用AZT 2mg/kg(即混懸液0.2ml/kg),每天2次;至出生後4~6周。
15 附件7 梅毒感染孕產婦及所生兒童治療方案
15.1 一、梅毒感染孕產婦治療方案
(一)推薦方案。
1.普魯卡因青黴素G,80萬單位/日,肌內注射,連續15日;
2.苄星青黴素240萬單位,分兩側臀部肌內注射,每週1次,共3次。
(二)替代方案。
1.若沒有青黴素,可用頭孢曲松,1克/日,肌內注射或靜脈給藥,連續10 天;
2.青黴素過敏者:可用紅黴素治療(禁用四環素、多西環素),紅黴素500mg,每日4次,口服,連服15天。
15.2 二、梅毒感染孕產婦所生新生兒的預防性治療方案
出生後應用苄星青黴素G,5萬單位/公斤體重,分雙臀肌肉注射。
15.3 三、先天梅毒患兒的治療方案
(一)腦脊液正常者。
苄星青黴素G,5萬單位/公斤,1次注射(分兩側臀肌)。
(二)腦脊液異常者。
水劑青黴素G,每日5萬單位/公斤,分2次靜脈滴注,連續10~14天;或普魯卡因青黴素G,每日5萬單位/公斤,肌注,連續10~14天。如無條件檢查腦脊液者,可按腦脊液異常者治療。
17 附件9 預防艾滋病、梅毒和乙肝母嬰傳播相關報表上報流程及要求
17.1 一、預防艾滋病、梅毒和乙肝母嬰傳播相關報表上報流程
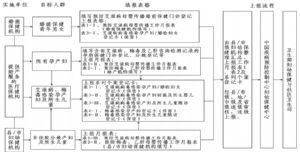
17.2 二、預防艾滋病、梅毒和乙肝母嬰傳播相關報表上報時限及要求
(一)預防艾滋病、梅毒和乙肝母嬰傳播工作月報表(表1、表1-Ⅰ、表1-Ⅱ、表1-Ⅲ,表2、表2-Ⅰ、表 2-Ⅱ)。
各級醫療保健機構應每月將上月預防艾滋病、梅毒和乙肝母嬰傳播工作月報表(本機構填寫部分)上報至本轄區的縣(市、區)級婦幼保健機構。各級婦幼保健機構收集、整理、匯總和審覈後,形成 “預防艾滋病母嬰傳播工作月報(彙總)表”(表1)及“預防梅毒、乙肝母嬰傳播工作月報(彙總)表(表2)”,儘快完成網絡報告。各省於每月15日前完成本省預防艾滋病、梅毒和乙肝母嬰傳播工作月報表的逐級審覈、彙總與網絡報告,將本省彙總表上報至中國疾病預防控制中心婦幼保健中心。
艾滋病感染孕產婦/婚檢婦女基本情況登記卡(表3-Ⅰ)應於獲得艾滋病感染孕產婦/婚檢婦女確認試驗陽性結果後5日內填寫完成。對既往已確認感染者,本次預防艾滋病母嬰傳播服務中瞭解其感染狀態後5日內填寫完成。
艾滋病感染孕產婦妊娠及所生嬰兒登記卡(表3-Ⅱ)應於艾滋病感染孕產婦出現妊娠結局或產褥期(分娩至產後42日)後5日內填寫完成。
艾滋病感染產婦及所生兒童隨訪登記卡(表3-Ⅲ)應分別於艾滋病感染產婦所生兒童滿1、3、6、9、12、18個月後 5日內填寫完成。
梅毒感染孕產婦登記卡(表4-I)應於孕產婦診斷爲梅毒感染後5日內填寫完成。
梅毒感染孕產婦及所生兒童隨訪登記卡(表4-II)應於梅毒感染產婦所生兒童死亡、診斷先天梅毒感染或排除梅毒感染後5日內填寫完成。如梅毒感染孕產婦自然流產、人工終止妊娠、死亡或確定失訪,或者所生兒童滿18月齡後確定失訪,應在其後5日內填寫完成。
各級醫療保健機構應於各類個案登記卡填寫完成後5日內,完成網絡報告或由婦幼保健機構完成網絡代報。各級婦幼保健機構和(或)衛生行政部門對各級醫療衛生機構隨時通過網絡報告的各類“個案登記卡”,進行逐級審覈與網絡上報,於醫療保健機構網絡報告後的10日內完成省級終審。縣級婦幼保健機構負責將相關的原始登記及系列個案登記卡留存備案。
17.3 三、預防艾滋病、梅毒和乙肝母嬰傳播相關報表
17.3.1 表1 預防艾滋病母嬰傳播工作月報(彙總)表
(由婦幼保健機構彙總)
省(自治區、直轄市) 市(縣)
年 月
編號 | 項 目 | 人數 | 指標說明 | ||
1. | 接受婚前保健人數 | 男 | 由表1–Ⅰ彙總獲得。 | ||
2. | 女 | ||||
3. | 男 | ||||
4. | 女 | ||||
5. | 接受HIV抗體檢測人數 | 男 | |||
6. | 女 | ||||
7. | HIV抗體陽性人數 | 男 | |||
8. | 女 | ||||
9. | 孕期 | 接受初次產前保健的孕婦數 | 由表1–Ⅱ彙總獲得。 | ||
10. | |||||
11. | 接受HIV抗體檢測孕婦數 | ||||
12. | HIV抗體陽性孕婦數 | ||||
13. | 住院分娩 | ||||
14. | |||||
15. | |||||
16. | |||||
17. | |||||
18. | |||||
19. | |||||
20. | 住院分娩活產數 | ||||
21. | |||||
22. | 非住院分娩 | 由表1–Ⅲ彙總獲得。 | |||
23. | |||||
24. | |||||
25. | |||||
26. | |||||
27. | |||||
28. | 非住院分娩活產數 | ||||
29. | |||||
30. | 地區產婦總數 | ||||
31. | 地區活產總數 | ||||
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
17.3.2 表1–Ⅰ 預防艾滋病母嬰傳播工作月報表
(由婚前保健機構填寫)
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
17.3.3 表1–Ⅱ 預防艾滋病母嬰傳播工作月報表
(由助產機構填寫)
編號 | 項 目 | 人數 | 指標說明 | |
9. | 孕 期 | 接受初次產前保健的孕婦數 | ||
10. | ||||
11. | 接受HIV抗體檢測孕婦數 | |||
12. | HIV抗體陽性孕婦數 | |||
13. | 住 院 分 娩 | |||
14. | ||||
15. | ||||
16. | 本機構住院分娩產婦中在孕期未接受艾滋病諮詢與檢測,僅在住院分娩時才接受艾滋病諮詢的產婦人數,以產時登記或出具相關信息材料爲依據統計。 | |||
17. | 本機構住院分娩產婦中在孕期未接受HIV抗體檢測,僅在住院分娩時才接受該檢測的產婦人數,依據分娩登記及艾滋病檢測結果報告單填寫。 | |||
18. | ||||
19. | ||||
20. | 住院分娩活產數 | 包括所有住院分娩活產數。 | ||
21. | ||||
注:如果1個孕產婦在孕產期多次接受諮詢、檢測,則僅上報1次。
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
17.3.4 表1–Ⅲ 預防艾滋病母嬰傳播工作月報表
(由縣/市婦幼保健機構填寫)
市(縣) 年 月
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
17.3.5 表2 預防梅毒、乙肝母嬰傳播工作月報(彙總)表
(由婦幼保健機構彙總)
省(自治區、直轄市) 市(縣)
年 月
編號 | 項 目 | 人數 | 指標說明 | ||
1. | 孕期 | 接受初次產前保健的孕婦數 | 由表2–Ⅰ彙總獲得。 | ||
2. | |||||
3. | |||||
4. | |||||
5. | |||||
6. | 住院分娩 | 由表2–Ⅰ彙總獲得。 | |||
7. | |||||
8. | |||||
9. | |||||
10. | |||||
11. | 乙肝 | ||||
12. | |||||
13. | |||||
14. | |||||
15. | |||||
16. | |||||
17. | 非住院分娩 | 由表2–Ⅱ彙總獲得。 | |||
18. | |||||
19. | |||||
20. | 乙肝 | ||||
21. | |||||
22. | |||||
23. | |||||
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
17.3.6 表2–Ⅰ 預防梅毒、乙肝母嬰傳播工作月報表
(由助產機構填寫)
編號 | 項 目 | 人數 | 指標說明 | ||
1. | 孕期 | 接受初次產前保健的孕婦數 | |||
2. | |||||
3. | |||||
4. | |||||
5. | |||||
6. | 住院分娩 | ||||
7. | |||||
8. | |||||
9. | |||||
10. | |||||
11. | 乙肝 | ||||
12. | 本機構住院分娩產婦中在孕期未接受乙肝病毒病原體血清學檢測(乙肝表面抗原或兩對半),僅在住院分娩時才接受該檢測的產婦人數,依據分娩登記及相關檢測結果報告單填寫。 | ||||
13. | 本機構住院分娩產婦中在孕期未接受乙肝病毒病原體血清學檢測(乙肝表面抗原或兩對半),僅住院分娩時才接受該檢測、且乙肝表面抗原陽性的產婦人數。 | ||||
14. | |||||
15. | |||||
16. | |||||
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
17.3.7 表2–Ⅱ 預防梅毒、乙肝母嬰傳播工作月報表
(由縣/市婦幼保健機構填寫)
市(縣) 年 月
編號 | 項 目 | 人數 | 指標說明 | ||
17. | 非住院分娩 | ||||
18. | |||||
19. | |||||
20. | 乙肝 | ||||
21. | |||||
22. | |||||
23. | |||||
填報時間: 填報人:
填報單位負責人: 填報單位(蓋章):
編號:□□□□□□—□□□—□□□□—□□□
17.3.8 表3–Ⅰ 艾滋病病毒感染孕產婦/婚檢婦女基本情況登記卡(保密)
一、基本情況 姓名: 身份證號: . 出生日期: 年 月 日(如出生日期不詳,實足年齡: 歲) 民族: 漢、 壯、 滿、 回、 苗、 維吾爾、 彝、 土家、 蒙古、 藏、 其他 文化程度: 文盲/半文盲、 小學、 初中、 高中(含中專、職業高中、技工學校等) 大專或大學、 碩士及以上、 不詳 職業: 學生(研究生、大學、中學)、 教師、 保育員及保姆、 餐飲食品業、 商業服務、 醫務人員、 工人、 農民工、 農民、 牧民、 漁(船)民、 幹部職員、 離退人員、 家務及待業、 其他 、 不詳 婚姻狀況: 未婚、 已婚( 初婚、 再婚)、 同居、 離婚、 喪偶 孕產情況: 孕次、 產次、 現有子女數 現住址(詳填): 省 市 縣(區) 鄉(鎮、街道) 村 (門牌號) 戶口所在地: 省 市 縣(區) 鄉(鎮、街道) 村 (門牌號) 工作單位: 聯繫電話(非必填): 孕產婦/婚檢婦女屬於: 本縣區、 本市其他縣區、 本省其他地市 外省、 港澳臺、 外籍 (國家) |
確認艾滋病病毒感染時期: 婚前檢查、 人工流產、 引產、 孕期保健、 產時、 產後、 其他 本次妊娠前是否已知HIV感染(僅感染孕產婦填寫): 否、 是:本次是確認HIV感染後第 次妊娠 注射毒品、 性傳播、 採血(漿)、 輸血/血製品、 母嬰傳播、 職業暴露、 不詳、 其他 |
三、丈夫/性伴情況 姓名: 出生日期: 年 月 日(如出生日期不詳,實足年齡: 歲) 民族: 漢、 壯、 滿、 回、 苗、 維吾爾、 彝、 土家、 蒙古、 藏、 其他 文化程度: 文盲/半文盲、 小學、 初中、 高中(含中專、職業高中、技工學校等) 大專或大學、 碩士及以上、 不詳 職業: 學生(研究生、大學、中學)、 教師、 保育員及保姆、 餐飲食品業、 商業服務、 醫務人員、 工人、 農民工、 農民、 牧民、 漁(船)民、 幹部職員、 離退人員、 家務及待業、 其他 、 不詳 HIV檢測結果: 不詳、 陰性、 陽性,確認感染的時間: 年 月 日、 不詳 注射毒品、 異性傳播、 同性傳播、 採血(漿)、 輸血/血製品、 母嬰傳播、 職業暴露、 不詳、 其他 |
報告單位(蓋章): 報告醫生: 聯繫電話: 填報日期: 年 月 日 |
備註(非必填): |
編號:□□□□□□—□□□—□□□□—□□□
17.3.9 表3–Ⅱ 艾滋病病毒感染孕產婦妊娠及所生嬰兒登記卡(保密)
姓名: 身份證號: . 本次妊娠末次月經時間: 年 月 日,預產期: 年 月 日,初檢孕周: 周 妊娠結局: 分娩、 自然流產、 人工終止妊娠,終止妊娠孕周: 周、 其他 是否失訪: 未失訪、 已失訪,失訪時期: 孕周或產後 周 孕產期異常情況(多選): 未發生、 早產、 中重度貧血、 妊娠高血壓疾病、 胎膜早破、 滯產、 產後出血、 妊娠合併糖尿病、 妊娠合併心臟病、 妊娠合併肝病、 妊娠梅毒、 其他 分娩時間: 年 月 日 時 分, 孕周+ 天,總產程 小時 分 分娩地點: 市級以上助產機構、 縣(區)級助產機構、 鄉(街道)級助產機構、 家中、 其他 產科操作(多選): 無、 側切、 人工破膜、 胎吸、 產鉗、 宮內頭皮監測、 不詳、 其他 會陰裂傷: 無、 Ⅰ度裂傷、 Ⅱ度裂傷、 Ⅲ度裂傷及以上 分娩胎數: 單胎、 雙胎、 三胎、 其他 (多胎請另附本表分別填寫圍產兒、新生兒有關內容) 孕產婦結局: 存活、 死亡,死亡原因 、 不詳 圍產兒異常情況(多選): 無、 早產或低出生體重、 圍產期肺炎、 新生兒窒息、 出生缺陷 、 其他 隨訪情況:孕期隨訪 次 | |||||
二、孕產婦抗艾滋病病毒藥物應用情況: 用藥、 未用藥(跳至“三、孕產婦複方新諾明用藥情況”) 開始用藥時間: 孕期, 孕周、 產時、 產後 孕期: 未用藥、 用藥,藥物名稱: + + ,漏服情況: 未漏服、 漏服 次 產時: 未用藥、 用藥,藥物名稱: + + ,漏服情況: 未漏服、 漏服 次 產後: 未用藥、 用藥,藥物名稱: + + ,漏服情況: 未漏服、 漏服 次 停止用藥情況: 未停藥、 已停藥,停藥時間: 孕期, 孕周、 產時、 產後 天 | |||||
三、孕產婦複方新諾明用藥情況: 用藥、 未用藥(跳至“四、孕產婦相關檢測情況”) 開始用藥時間: 孕期, 孕周、 產時、 產後 停止用藥情況: 未停藥、 已停藥,停藥時間: 孕期, 孕周、 產時、 產後 天 | |||||
檢測孕周/時間 | 檢測結果 孕周 | 檢測結果 孕周 | 檢測結果 孕晚期 孕周/ 產時 | 檢測結果 產後 周 | |
白細胞計數(´ 109/L) 總淋巴細胞計數(´ 109/L) 血小板計數(´ 109/L) 血紅蛋白(g/L) 血糖(mmol/L) 谷丙轉氨酶(ALT)(u/L) 穀草轉氨酶(AST)(u/L) 總膽紅素(T.BIL)(μmol/L) 血肌酐(μmol/L) 血尿素氮(mmol/L) CD4細胞計數(個/mm3) CD8細胞計數(個/mm3) 病毒載量(拷貝/ mL) | . ; . ; ; ; . ; . ; . ; . ; . ; . ; ; ; ; | . ; . ; ; ; . ; . ; . ; . ; . ; . ; ; ; ; | . ; . ; ; ; . ; . ; . ; . ; . ; . ; ; ; ; | . ; . ; ; ; . ; . ; . ; . ; . ; . ; ; ; ; | |
梅毒螺旋體抗原血清學試驗(TPPA、TPHA等)、 非梅毒螺旋體抗原血清學試驗(RPR、TRUST等)、 其他___________ 梅毒螺旋體抗原血清學試驗檢測結果: 陰性、 陽性、 不確定、 不詳 非梅毒螺旋體抗原血清學試驗檢測結果: 陰性、 陽性、 不確定、 不詳 滴度: 未檢測、 1:8以下、 1:8~1:64、 1:64~1:128、 1:128~1:256、 1:256以上 | |||||
乙肝 | 表面抗原(HBsAg) | ||||
e抗原(HBeAg) | |||||
丙肝 | HCV-IgG | ||||
HCV-IgM | |||||
五、新生嬰兒情況(如有多個活產嬰兒,請分別填寫嬰兒基本情況及用藥情況) 姓名: 性別: 男、 女 出生日期: 年 月 日 出生體重: 克 出生身長: . 釐米 隨訪情況: 隨訪中、 已失訪 存活情況: 存活、 死亡,死亡原因 ,死亡時間: 年 月 日 | |||||
六、新生嬰兒抗艾滋病病毒藥物應用情況: 用藥、 未用藥(跳至“報告單位(蓋章)處”) 開始用藥時間: 年 月 日,停止用藥時間: 年 月 日 藥物名稱: + + ,漏服情況: 未漏服、 漏服 次 | |||||
報告單位(蓋章): 報告醫生: 聯繫電話: 填報日期: 年 月 日 | |||||
備註(非必填): | |||||
孕產婦編號:□□□□□□—□□□—□□□□—□□□
兒童編號:□□□□□□—□□□—□□□□—□□□—□
17.3.10 表3–Ⅲ 艾滋病病毒感染產婦及所生兒童隨訪登記卡(保密)
孕產婦姓名: 身份證號: .
兒童姓名: 性別: 男、 女 出生日期: 年 月 日
民族: 漢、 壯、 滿、 回、 苗、 維吾爾、 彝、 土家、 蒙古、 藏、 其他
現住址(詳填): 鄉(鎮、街道) 村 (門牌號); 聯繫電話(非必填):
隨訪日期: 年 月 日 兒童月齡: 月 隨訪人姓名:
一、感染婦女情況
(一)隨訪情況: 隨訪、 未隨訪、 已失訪,失訪原因
(二)存活情況: 存活、 死亡,死亡原因 、 不詳
(三)轉介服務: 未提供、 提供,轉介原因 ,轉介機構
(四)避孕情況: 未避孕、 不詳
避孕,避孕方法(可多選): 安全套、 宮內節育器、 口服避孕藥、 不詳、 其他
開始應用避孕方法時間: 年 月
二、兒童情況
(一)隨訪情況: 隨訪、 未隨訪、 已失訪,失訪原因
(二)存活情況: 存活、 死亡,死亡原因 ,死亡時間: 年 月 日
(三)轉介服務: 未提供、 提供,轉介原因1 ,轉介機構1
轉介原因2 ,轉介機構2
(四)生長發育:體重: 不詳、 . 千克, 年齡別體重評價: 下 中 上
(五)餵養方式: 純母乳餵養、 人工餵養、 混合餵養、 其他
(六)輔食添加: 未添加、 已添加, 月齡開始添加
(七)疾病情況(多選): 未發現、 病理性黃疸、 上呼吸道感染、 病理性腹瀉、 肺炎、 貧血、
(八)相關症狀(多選): 未發現、 間歇或持續性發熱、 持續性咳嗽、 皮疹、
全身性淋巴結腫大、 口、咽部念珠菌感染、 肝脾腫大、 不詳、
其他
(九)預防接種情況:
卡介苗: 未接種、 接種、 不詳
乙肝疫苗: 未接種、 接種,(第 1/ 2/ 3針)、 不詳
脊髓灰質炎疫苗: 未接種、 接種,(第 1/ 2/ 3劑)、 不詳
百白破混合製劑: 未接種、 接種,(第 1/ 2/ 3針)、 不詳
其他: 未接種、 接種, 、 不詳
(十)HIV檢測: 未檢測(跳至(十三)應用複方新諾明預防卡氏肺孢子蟲肺炎處)
(十一)HIV檢測結果: 陰性、 陽性、 不確定、 不詳、 其他
(十二)HIV檢測方法(多選): DNA PCR或其他早期診斷、 抗體篩查、 抗體確認試驗、 不詳、
其他
(十三)預防應用複方新諾明:
未應用、 應用,開始時間: 年 月 日
是否停藥: 否、 是,停止時間: 年 月 日,
停止原因________________________
(十四)備註(非必填):
報告單位(蓋章): 報告醫生:
聯繫電話: 填報日期: 年 月 日
編號:□□□□□□—□□□—□□□□—□□□
17.3.11 表4–Ⅰ 梅毒感染孕產婦登記卡(保密)
一、基本情況 姓名: 身份證號: . 出生日期: 年 月 日(如出生日期不詳,實足年齡: 歲) 民族: 漢、 壯、 滿、 回、 苗、 維吾爾、 彝、 土家、 蒙古、 藏、 其他 文化程度: 文盲/半文盲、 小學、 初中、 高中(含中專、職業高中、技工學校等)、 大專或大學、 碩士及以上、 不詳 職業: 學生(研究生、大學、中學)、 教師、 保育員及保姆、 餐飲食品業、 商業服務、 醫務人員、 工人、 農民工、 農民、 牧民、 漁(船)民、 幹部職員、 離退人員、 家務及待業、 其他 、 不詳 婚姻狀況: 未婚、 已婚( 初婚、 再婚)、 同居、 離婚、 喪偶 孕產情況: 孕次、 產次、 現有子女數 本次妊娠末次月經時間: 年 月 日,預產期: 年 月 日,初檢孕周: 周 現住址(詳填): 省 市 縣(區) 鄉(鎮、街道) 村 (門牌號) 戶口所在地: 省 市 縣(區) 鄉(鎮、街道) 村 (門牌號) 工作單位: 聯繫電話(非必填): |
診斷梅毒感染時期: 婚前檢查、 人工流產、 引產、 孕期、 產時、 產後、 其他 性傳播、 血液傳播、 母嬰傳播、 不詳、 其他___________________ 相關危險因素(多選): |
梅毒螺旋體抗原血清學試驗: 未檢測、 檢測,檢測方法及時間: 梅毒螺旋體顆粒凝集試驗(簡稱TPPA) 檢測時間: 年 月 日 其他________________________ 滴度結果: 1: 檢測時間: 年 月 日 非梅毒螺旋體抗原血清學試驗定量檢測: 未檢測、 檢測,檢測方法及時間: 快速血漿反應素環狀卡片試驗(簡稱RPR) 滴度結果: 1: ,檢測時間: 年 月 日 甲苯胺紅血清不需加熱試驗(簡稱TRUST) 滴度結果: 1: ,檢測時間: 年 月 日 性病研究實驗室玻片試驗(簡稱VDRL) 滴度結果: 1: ,檢測時間: 年 月 日 其他________________________ 滴度結果: 1: ,檢測時間: 年 月 日 |
報告單位(蓋章): 報告醫生: 聯繫電話: 填報日期: 年 月 日 |
備註(非必填): |
孕產婦編號:□□□□□□—□□□—□□□□—□□□
兒童編號:□□□□□□—□□□—□□□□—□□□—□
17.3.12 表4–II 梅毒感染產婦及所生兒童隨訪登記卡(保密)
現住址(詳填): 市 鄉(鎮、街道) 村 (門牌號); 聯繫電話: 妊娠結局: 分娩、 自然流產, 孕周: 周、 人工終止妊娠,終止妊娠孕周: 周、 其他 是否失訪: 未失訪、 已失訪,失訪時期: 孕周或產後 周 分娩日期: 年 月 日 分娩方式: 陰道順產、 陰道助產、 擇期剖宮產、 急診剖宮產、 不詳 孕產婦結局: 存活、 死亡,死亡原因 、 不詳 |
治療療程: 個,首個治療療程與最後一個治療療程之間間隔: 周 治療藥物(多選): 普魯卡因青黴素G、 苄星青黴素G、 頭孢曲松、 紅黴素、 其他 用藥時期(多選): 孕早期、 孕中期、 孕晚期、 產時 是否規範治療: 是、 否 用藥詳細信息: 第一個療程 開始用藥孕周: 孕周,藥物名稱: 普魯卡因青黴素G、 苄星青黴素G 、 頭孢曲松、 紅黴素、 其他 持續用藥次(天)數: 次(天),用藥劑量 (萬U/次或g/日) 第二個療程 開始用藥孕周: 孕周,藥物名稱: 普魯卡因青黴素G 、 苄星青黴素G 、 頭孢曲松、 紅黴素、 其他 持續用藥次(天)數: 次(天),用藥劑量 (萬U/次或g/日) 第三個療程 開始用藥孕周: 孕周,藥物名稱: 普魯卡因青黴素G、 苄星青黴素G、 頭孢曲松、 紅黴素、 其他 持續用藥次(天)數: 次(天),用藥劑量 (萬U/次或g/日) |
快速血漿反應素環狀卡片試驗(簡稱RPR) 滴度結果: 1: ,檢測時間: 年 月 日 甲苯胺紅血清不需加熱試驗(簡稱TRUST) 滴度結果: 1: ,檢測時間: 年 月 日 性病研究實驗室玻片試驗(簡稱VDRL) 滴度結果: 1: ,檢測時間: 年 月 日 其他 滴度結果: 1: ,檢測時間: 年 月 日 快速血漿反應素環狀卡片試驗(簡稱RPR) 滴度結果: 1: ,檢測時間: 年 月 日 甲苯胺紅血清不需加熱試驗(簡稱TRUST) 滴度結果: 1: ,檢測時間: 年 月 日 性病研究實驗室玻片試驗(簡稱VDRL) 滴度結果: 1: ,檢測時間: 年 月 日 其他 滴度結果: 1: ,檢測時間: 年 月 日 |
姓名: 性別: 男、 女 出生體重: 克 出生身長: . 釐米 (一)隨訪情況: 未失訪、 失訪,失訪原因 (二)存活情況: 存活、 死亡,死亡原因 ,死亡時間: 年 月 日 (三)相關症狀(多選): 未發現、 水泡-大皰,紅斑,丘疹,扁平溼疣、 鼻炎或喉炎、 全身性淋巴結腫大 骨髓炎,骨軟骨炎及骨膜炎、 貧血、 肝脾腫大、 不詳、 其他 (四)梅毒檢測結果: 未檢測、 陰性、 陽性、 不確定、 不詳、 其他 (五)是否需要進行預防性治療 是 否 (六)是否接受預防性治療 是 否 (八)診斷爲先天梅毒的依據(多選) 出生時非梅毒螺旋體抗原血清學試驗滴度高於母親分娩前滴度的4倍; 暗視野顯微鏡檢查到梅毒螺旋體或梅毒螺旋體IgM抗體檢測陽性; 隨訪過程中非梅毒螺旋體抗原血清學試驗由陰轉陽,或滴度上升且有臨牀症狀; (九)診斷時間: 年 月 日 (十)是否進行先天梅毒治療 是 否 (十一)備註(非必填): |
報告單位(蓋章): 報告醫生: 聯繫電話: 填報日期: 年 月 日 |
(一)本登記卡中,未標明“非必填”的項目均爲必須填寫項(跳轉項目除外)。
(二)本登記卡中,未標明“多選”的選擇題,一律爲“單選”。
(三)本登記卡中所有的日期均爲公曆日期,年份4位、月份2位、日期2位。若月份或日期不足2位時,則月份或日期的第1位填“0”。月份、日期均不詳時,填寫“07”月“01”日;已知年份、月份,僅日期不詳時,填寫“15”日。
(四)編 號:
第一部分,6位,行政區劃代碼,按國家統計局公佈標準執行;
第四部分,3位,個人順序編碼,按每個醫療助產機構填報順序依次編碼。
(五)省(區、市)、縣、醫院(婦幼保健院):請據實填寫,注意與編碼第一、二、三部分內容一致。
17.3.13 表3–Ⅰ 艾滋病病毒感染孕產婦/婚檢婦女基本情況登記卡
一、基本情況
姓 名:請填寫艾滋病病毒感染孕產婦/婚檢婦女的姓名,與身份證(或戶口本、軍官證等有效證件)上的姓名一致。
身份證號:必須填寫,既可填寫18位身份證號碼,也可填寫15位身份證號碼。如果確實無法獲得身份證號,則:
前6位填寫填報縣(市、區)的行政區劃代碼;
第7-10位填寫出生年份;
第11-12位填寫出生月份;
第13-14位填寫出生日期;
第15-18位填寫:自9999開始依次逆序編寫,如9999,9998,9997等。
出生日期:請填寫公曆出生的年月日。如確實無法獲得,請填寫週歲。
民 族:請在相應民族前劃“√”。如選擇其他,請詳細說明。
文化程度:請在相應文化程度前劃“√”。文化程度是指孕產婦/婦女接受國內外教育所取得的最高學歷或現有文化水平所相當的學歷。文盲/半文盲:指不識字或識字不足1500個,不能閱讀通俗書報,不能寫便條的人;小學:指接受最高一級教育爲小學程度的畢業、肆業生,也包括沒有上過小學,但識字超過1500個,能閱讀通俗書報,能寫便條,達到掃盲標準的人;初中:指接受最高一級教育爲初中程度的畢業、肆業及在校生,技工學校,相當於初中的,填寫“初中”;高中:指接受最高一級教育爲普通高中、職業高中及中專程度的畢業、肆業及在校生,技工學校,相當於高中的,填寫“高中”;大專或大學:指接受最高一級教育爲大學專科或本科的畢業、肆業及在校生,通過自學經過國家統一舉辦的自學考試取得大學專科或本科證書的,也填寫“大學或大專”;碩士及以上:指接受最高一級教育爲碩士研究生及以上的畢業及在校生。
職 業:請在相應職業前劃“√”。
婚姻狀況:請填寫本次接受預防艾滋病母嬰傳播服務時的婚姻狀況。未婚:指從未結過婚。已婚:指辦理了國家法律婚姻登記手續,並且沒有離異或喪偶。其中,初婚指第一次結婚;再婚指離婚或喪偶後再次結婚。同居:未辦理國家法律婚姻登記手續,但同居共同生活。離婚:因各種原因,夫妻雙方已解除婚姻關係者並且未再婚。喪偶:配偶去世未再婚。
孕產情況:孕次:填寫所有的妊娠次數(含本次);產次,填寫既往滿28周後妊娠終止的次數,不考慮妊娠終止方式及妊娠結局(不含本次)。
現 住 址:請詳細填寫孕產婦/婚檢婦女現居住地址,具體到門牌號。
戶口所在地:請詳細填寫孕產婦/婚檢婦女的戶口所在地址,具體到門牌號。
工作單位:請填寫孕產婦/婚檢婦女的工作單位名稱,如果沒有工作單位,請填寫“無”。
聯繫電話:請填寫孕產婦/婚檢婦女的聯繫方式。
孕產婦/婦女屬於:請在相應的類別前劃“√”,用於標識孕產婦/婦女現住地址與醫療助產機構所在轄區的關係。
確認艾滋病病毒感染時期:被確認感染艾滋病病毒的時期。若選擇其他,請具體說明。
確認艾滋病病毒感染具體時間:儘可能填寫孕產婦/婦女被確認感染艾滋病病毒的具體時間。月份不詳時,填寫“07”月。日期不詳時,填寫“15”日。
本次妊娠前是否已知HIV感染(僅感染孕產婦填寫):請在相應選項前劃“√”。如在本次妊娠前已知HIV感染者,請計算本次妊娠爲確認HIV感染後的第幾次妊娠。
最可能的艾滋病病毒感染途徑:根據艾滋病病毒感染孕產婦/婦女的高危行爲和危險因素判斷其可能性最大的感染途徑。若選擇其他,請具體說明。
注射毒品:包括靜脈或肌肉等注射毒品,特別是有過共用注射器經歷的,不包括單純口吸、鼻吸等不刺破皮膚、粘膜的吸毒方式。
性 傳 播:指通過與異性之間的性接觸傳播。
母嬰傳播:指艾滋病感染孕產婦通過妊娠、分娩、母乳餵養等過程使其所娩兒童被感染。
職業暴露:指實驗室、醫護、預防保健等有關人員,在從事艾滋病防治工作及相關工作的過程中意外被艾滋病毒感染者或艾滋病病人的血液、體液污染了破損的皮膚或非胃腸道粘膜,或被含有艾滋病病毒的血液、體液污染了的針頭及其他銳器刺破皮膚傳播。
其 他:上述未列舉,但可能造成艾滋病病毒傳播的接觸史。如在此選項前劃“√”,應在後面空白處進行說明。
相關危險行爲:可多選,請在適合的選項前劃“√”。若選擇其他,請具體說明。
與HIV感染配偶或男友的性生活:指配偶或固定性伴已被確認爲艾滋病病毒抗體陽性。
多 性 伴:指非商業性的有一個或多個非婚異性性伴。
注射吸毒:同前所述。
有償採供血:指有償地獻(供)血或血漿。
輸血或使用血製品:同前所述。
紋身或穿耳等身體刺傷:指紋身或穿耳等使用銳器刺傷皮膚的行爲。
職業暴露:同前所述。
醫源性感染:因爲就醫、就診(包括手術、口腔、內窺鏡等所有侵入性操作和各類手術)而受到感染。
三、丈夫/性伴情況
姓 名:丈夫或性伴的姓名。如丈夫及性伴超過1人,可另附該張表格上報。
出生日期:請儘可能填寫丈夫或性伴的出生日期。如確實無法獲得,請填寫實足年齡。
民 族:請在相應的民族前劃“√”。如選擇其他,請詳細說明。
職 業:請在相應職業前劃“√”。
HIV檢測情況:請在相應選項前劃“√”。選擇不詳或未檢測者跳到“相關危險行爲(多選)”處。儘可能填寫其確認感染時間,具體說明同前。
最可能的艾滋病病毒感染途徑:請在相應感染途徑前劃“√”。具體說明同前。其中,
多性伴:指非商業性的有一個或多個非婚異性/同性性伴。
本次接受預防艾滋病母嬰傳播服務的時期:請根據本次接受服務的時期,在相應選項前劃“√”。若婚前檢查的婦女懷孕,則按孕婦登記,在“孕期”選項前劃“√”,按孕婦要求填報相關個案登記卡。
報告人及報告單位信息
報告單位(蓋章):請填寫報告單位的名稱,並蓋章。
報告醫生:請填寫報告醫生的姓名。
聯繫電話:請填寫填報單位聯繫電話。
填報日期:指填寫本登記卡的日期。
備 注:可填寫一些文字信息,以補充登記卡中未盡的事項。
婚檢婦女完成本登記卡即結案。
17.3.14 表3–Ⅱ、艾滋病病毒感染孕產婦妊娠及所生嬰兒登記卡
姓 名:請填寫艾滋病病毒感染孕產婦的姓名,與表3–Ⅰ的姓名一致。
身份證號:與表3–Ⅰ的身份證號一致。
本次妊娠末次月經時間:請填寫公曆日期。末次月經時間指最後一次月經來潮的第一天。
預 產 期:請根據本次妊娠末次月經時間計算並填寫預產期。預產期計算公式:末次月經第一天的月份數減3(或月份數≤3時加9),日期數加7即爲預產期的日期。應用公曆日期計算。
初檢孕周:請填寫孕產婦第一次接受孕產期保健的時間。孕周自本次妊娠末次月經時間開始計算。
妊娠結局:請在相應選項前劃“√”。分娩指妊娠滿28周(196日)及以後,胎兒及其附屬物從母體娩出。自然流產指,妊娠不足28周、胎兒體重不足1000克,無人爲因素情況下,妊娠終止。人工終止妊娠指,妊娠不足28周、胎兒體重不足1000克,人爲干預的妊娠終止。如選擇其他,請詳細說明。
是否失訪:請在相應選項前劃“√”。失訪時期請填寫最後一次隨訪時的孕周或產後週數。
妊娠結局爲“自然流產”、“人工終止妊娠”或“其他”者,不必填寫本登記卡的其餘部分,填寫完“是否失訪”後,跳至“報告單位”處,並結案。
孕產期異常情況(多選):請在相應選項前劃“√”,疾病需經過鄉級(含)以上醫療衛生機構診斷。若選擇其他,請具體說明。
分娩方式:請在相應選項前劃“√”。陰道產指從陰道分娩,包括陰道順產和陰道助產;擇期剖宮產指臨產前的剖宮產;急診剖宮產指臨產以後的剖宮產。
分娩時間:指胎兒娩出的時間。陰道產填寫總產程。孕周以及總產程的計算同前所述。
分娩地點:請在相應選項前劃“√”。若選擇其他,請具體說明。
產科操作:請在相應選項前劃“√”,若選擇其他,請詳細說明。
會陰裂傷:請在相應選項前劃“√”。
分娩胎數:請在相應選項前劃“√”,若選擇其他,請詳細說明。
孕產婦結局:請在相應選項前劃“√”。死亡原因請按照“居民死亡醫學證明書”要求填寫直接致死疾病名稱。
圍產兒轉歸:請在相應選項前劃“√”。活產指,妊娠28周後,胎兒脫離母體時,有過四種生命現象(包括呼吸、心跳、隨意肌收縮和臍帶搏動)之一者;死胎指,妊娠28周後胎兒在子宮內死亡;死產指,胎兒在娩出過程中死亡;新生兒七天內死亡(即早期新生兒死亡)指,活產兒在出生後未滿7天死亡。若發生七天內死亡,則無需在“活產”選項前劃“√”。
圍產兒異常情況(多選):請在相應選項前劃“√”。疾病需經過鄉級(含)以上醫療衛生機構診斷。若選擇其他,請詳細說明。
隨訪情況:請根據孕期隨訪次數填寫相應的數字。如果沒有隨訪,請填寫“00”或“0”。
請根據孕產婦應用抗艾滋病病毒藥物的情況,在相應選項前劃“√”。若“未用藥”,跳至“三、孕產婦複方新諾明用藥情況”處。
開始用藥時間:請在相應選項前劃“√”。若孕期開始用藥,請填寫相應的孕周,孕周的計算同前所述。孕期指妊娠至臨產前;產時指臨產開始至分娩結束(胎兒胎盤娩出),若分娩方式爲“擇期剖宮產”,則從剖宮產前2小時開始計算;產後指分娩結束以後。
藥物名稱:請填寫應用藥物的3位縮寫名稱,注意填寫每一個用藥時期具體應用藥物的名稱,而不是填寫整個孕期、產時及產後用藥方案中的所有藥物。常用藥物縮寫包括:齊多夫定—AZT,奈韋拉平—NVP,拉米夫定—3TC,依非韋倫—EFV,去羥肌苷— ddI,司他夫定— d4T,茚地那韋— IDV,克力芝— LPV/r,替諾福韋— TDF ,恩曲他濱— FTC,等。分孕期、產時、產後三個時期填寫,各時期說明如前所述。
漏服情況:請在相應選項前劃“√”。分孕期、產時、產後三個時期(各時期說明同前所述)填寫,若有漏服,請填寫該時期具體漏服的總次數。
停止用藥情況:請在相應選項前劃“√”。若已停藥,請填寫具體停藥時間,各時期說明及孕周的計算同前所述。
請根據孕產婦複方新諾明用藥情況,在相應選項前劃“√”。若“未用藥”,跳至“四、孕產婦相關檢測情況”處。
開始用藥時間:請在相應選項前劃“√”。若孕期開始用藥,請填寫相應的孕周,孕周的計算
同前所述。孕期指妊娠至臨產前;產時指臨產開始至分娩結束(胎兒胎盤娩出),若分娩方式爲“擇期剖宮產”,則從剖宮產前2小時開始計算;產後指分娩結束以後。
停止用藥情況:請在相應選項前劃“√”。若已停藥,請填寫具體停藥時間,各時期說明及孕周的計算同前所述。
檢測孕周/時間:填寫相應的數字。孕周的計算同前所述。
檢測結果:請按照本登記卡要求的檢測結果單位填寫相應的數值。某項未進行檢測的,請以“/”填寫。梅毒、乙肝及丙肝的檢測情況及檢測結果,請在相應選項前劃“√”。
五、新生嬰兒情況
姓 名:請填寫感染產婦分娩嬰兒的姓名,與“出生醫學證明”的姓名一致。如果尚未取名,請描述爲“感染產婦姓名+之子/女”。
性 別:請在相應性別前劃“√”。如果兩性畸形,選擇顯性的那個性別。
出生日期:請填寫嬰兒出生的公曆日期。
出生體重:請填寫相應數值,出生體重指嬰兒出生1小時內的體重,單位爲“克”。
隨訪情況:請在相應選項前劃“√”。
存活情況:請在相應選項前劃“√”。若新生嬰兒死亡,請按照“居民死亡醫學證明書”填寫要求填寫直接致死疾病名稱。
預防接種情況:請在相應選項前劃“√”。
請根據新生嬰兒應用抗艾滋病病毒藥物的情況,在相應選項前劃“√”。若“未用藥”,跳至“報告單位(蓋章)”處。
開始/停止用藥時間:請填寫相應的公曆日期。
藥物名稱:請填寫應用藥物的3位縮寫名稱。常用藥物縮寫如前所述。
漏服情況:請在相應選項前劃“√”。若有漏服,請填寫具體漏服的總次數。
報告人及報告單位信息
報告單位(蓋章):請填寫報告單位的名稱,並蓋章。
報告醫生:請填寫報告醫生的姓名。
聯繫電話:請填寫填報單位聯繫電話。
填報日期:指填寫本登記卡的日期。
備 注:可填寫一些文字信息,以補充登記卡中未盡的事項。
17.3.15 表3–Ⅲ、艾滋病病毒感染產婦及所生兒童隨訪登記卡
要求在兒童滿1、3、6、9、12和18個月時爲艾滋病病毒感染孕產婦/母親及所生兒童提供隨訪服務,每次隨訪填寫一張本卡。
孕產婦編號:請填寫艾滋病感染孕產婦/兒童母親的編號,注意與表3–Ⅰ、表3–Ⅱ艾滋病病毒感染孕產婦的編號一致。
兒童編號:前4段編號(即編號的前16位)與艾滋病感染孕產婦/母親編號一致。最後1位按本次分娩嬰兒出生的次序填寫:若爲單胎,填“1”;若爲多胎,則第一胎嬰兒填“1”、第二胎嬰兒填“2”,以此類推。
孕產婦姓名:請填寫艾滋病感染孕產婦/兒童母親的姓名,與表3–Ⅰ、表3–Ⅱ艾滋病病毒感染孕產婦的姓名一致。
身份證號:請填寫艾滋病感染孕產婦/兒童母親的身份證號,與表3–Ⅰ、表3–Ⅱ艾滋病病毒感染孕產婦身份證號一致。
性 別:請在相應選項前劃“√”,具體填寫方法同前所述。
出生日期:請填寫嬰兒出生的公曆日期,與表3–Ⅱ嬰兒出生日期一致。
民 族:填寫方法同前所述。
現 住 址:填寫方法同前所述。
聯繫電話:填寫方法同前所述。
隨訪日期:請填寫進行隨訪的日期。
隨訪人姓名:請填寫隨訪人姓名。
一、感染婦女情況
隨訪情況:請在相應選項前劃“√”。如已失訪,請填寫失訪原因。
存活情況:請在相應選項前劃“√”,具體填寫方法同前所述。
轉介服務:請在相應選項前劃“√”。如果提供了轉介服務,請具體說明轉介原因及轉介機構。
避孕情況:請在相應選項前劃“√”。若選擇其他避孕方法,請具體說明。
二、兒童情況
隨訪情況:填寫方法同前所述。如已失訪,請填寫失訪原因。
存活情況:填寫方法同前所述。
轉介服務:填寫方法同前所述。
生長發育:請按登記卡單位填寫相應的數值。年齡別體重、年齡別身長及身長別體重的評價按照世界衛生組織兒童生長發育標準(2005年版)進行。年齡別體重、年齡別身長及身長別體重若低於2個標準差(<–2s),評價爲下;在上、下2個標準差之間,(≥ –2s ~ < 2s),評價爲中;等於或高於2個標準差(≥ 2s),評價爲上。
餵養方式:請在相應選項前劃“√”。純母乳餵養指,只用母乳餵養嬰兒,除維生素、微量元素製劑或藥物外,不給嬰兒任何其他液體或固體狀食物(包括水);人工餵養指,完全採用配方奶、獸乳或其他母乳替代品餵哺嬰兒;混合餵養指,以母乳餵哺嬰兒,但同時還以其他液體或固體狀食物(包括水、配方奶、其他獸乳或母乳替代品等)餵哺嬰兒;其他指隨訪期間嬰兒的餵養方式發生改變,請具體說明由何種餵養方式轉變成何種餵養方式以及每種餵養方式持續的時間。
輔食添加:請在相應選項前劃“√”。若已添加,請填寫開始添加的實足月齡,填報一次即可。
疾病情況(多選):請在相應選項前劃“√”,疾病需經過鄉級(含)以上醫療衛生機構診斷。若選擇其他,請具體填寫疾病的名稱。
相關症狀(多選):請根據兒童家屬主訴及查體所見,在相應選項前劃“√”。若選擇其他,請具體說明。
預防接種情況:請根據兒童預防接種情況,在相應選項前劃“√”。如接種了其他疫苗,請詳細描述。如果嬰兒預防接種疫苗的種類不同於國家免疫規劃中疫苗的種類,請詳細說明。例如,如果嬰兒接種了滅活的脊髓灰質炎疫苗,需要詳細說明。
HIV檢測:請在相應選項前劃“√”。若已檢測,請填寫具體日期。若未檢測,跳至“(十三)應用複方新諾明預防卡氏肺孢子蟲肺炎”處。
HIV檢測結果:請在相應選項前劃“√”。若選擇其他,請具體說明。
HIV檢測方法(多選):請在相應選項前劃“√”。若選擇其他,請具體說明。
預防應用複方新諾明:請在相應選項前劃“√”。如已停藥,請填寫停藥時間和停藥原因。
備 注:可填寫一些文字信息,以補充登記卡中未盡的事項。如果嬰兒爲母乳餵養,且持續應用抗病毒藥物,請在此處填寫是否仍在用藥、藥物漏服情況及停藥時間。
報告人及報告單位信息
報告單位(蓋章):請填寫報告單位的名稱,並蓋章。
報告醫生:請填寫報告醫生的姓名。
聯繫電話:請填寫填報單位聯繫電話。
填報日期:指填寫本登記卡的日期。
(一)本登記卡中,未標明“非必填”的項目均爲必須填寫項(跳轉項目除外)。
(二)本登記卡中,未標明“多選”的選擇題,一律爲“單選”。
(三)本登記卡中所有的日期均爲公曆日期,年份4位、月份2位、日期2位。若月份或日期不足2位時,則月份或日期的第1位填“0”。月份、日期均不詳時,填寫“07”月“01”日;已知年份、月份,僅日期不詳時,填寫“15”日。
(四)編 號:
第一部分,6位,行政區劃代碼,按國家統計局公佈標準執行;
第四部分,3位,個人順序編碼,按每個醫療助產機構填報順序依次編碼。
(五)省(自治區、市)、縣、醫院(婦幼保健院):請據實填寫,注意與編碼第一、二、三部分內容一致。
17.3.16 表4–Ⅰ 梅毒感染孕產婦基本情況登記卡
一、基本情況
姓 名:請填寫梅毒感染孕產婦的姓名,與身份證(或戶口本、軍官證等有效證件)上的姓名一致。
身份證號:必須填寫,既可填寫18位身份證號碼,也可填寫15位身份證號碼。如果確實無法獲得身份證號,則:
前6位填寫填報縣(市、區)的行政區劃代碼;
第7-10位填寫出生年份;
第11-12位填寫出生月份;
第13-14位填寫出生日期;
第15-18位填寫:自9999開始依次逆序編寫,如9999,9998,9997等。
出生日期:請填寫公曆出生的年月日。如確實無法獲得,請填寫週歲。
民 族:請在相應民族前劃“√”。如選擇其他,請詳細說明。
文化程度:請在相應文化程度前劃“√”。文化程度是指孕產婦/婦女接受國內外教育所取得的最高學歷或現有文化水平所相當的學歷。文盲/半文盲:指不識字或識字不足1500個,不能閱讀通俗書報,不能寫便條的人;小學:指接受最高一級教育爲小學程度的畢業、肆業生,也包括沒有上過小學,但識字超過1500個,能閱讀
通俗書報,能寫便條,達到掃盲標準的人;初中:指接受最高一級教育爲初中程度的畢業、肆業及在校生,技工學校,相當於初中的,填寫“初中”;高中:指接受最高一級教育爲普通高中、職業高中及中專程度的畢業、肆業及在校生,技工學校,相當於高中的,填寫“高中”;大專或大學:指接受最高一級教育爲大學專科或本科的畢業、肆業及在校生,通過自學經過國家統一舉辦的自學考試取得大學專科或本科證書的,也填寫“大學或大專”;碩士及以上:指接受最高一級教育爲碩士研究生及以上的畢業及在校生。
職 業:請在相應職業前劃“√”。
婚姻狀況:請填寫本次接受預防艾滋病母嬰傳播服務時的婚姻狀況。未婚:指從未結過婚。已婚:指辦理了國家法律婚姻登記手續,並且沒有離異或喪偶。其中,初婚指第一次結婚;再婚指離婚或喪偶後再次結婚。同居:未辦理國家法律婚姻登記手續,但同居共同生活。離婚:因各種原因,夫妻雙方已解除婚姻關係者並且未再婚。喪偶:配偶去世未再婚。
孕產情況:孕次:填寫所有的妊娠次數(含本次);產次,填寫既往滿28周後妊娠終止的次數,不考慮妊娠終止方式及妊娠結局(不含本次)。
本次妊娠末次月經時間:請填寫公曆日期。末次月經時間指最後一次月經來潮的第一天。
預 產 期:請根據本次妊娠末次月經時間計算並填寫預產期。預產期計算公式:末次月經第一天的月份數減3(或月份數≤3時加9),日期數加7即爲預產期的日期。應用公曆日期計算。
初檢孕周:請填寫孕產婦第一次接受孕產期保健的時間。孕周自本次妊娠末次月經時間開始計算。
現 住 址:請詳細填寫孕產婦現居住地址,具體到門牌號。
戶口所在地:請詳細填寫孕產婦的戶口所在地址,具體到門牌號。
工作單位:請填寫孕產婦的工作單位名稱,如果沒有工作單位,請填寫“無”。
聯繫電話:請填寫孕產婦的聯繫方式。
診斷梅毒感染時期:被確診感染梅毒的時期。若選擇其他,請具體說明。
診斷梅毒感染時間:儘可能填寫孕產婦被確診感染梅毒的具體時間。月份不詳時,填寫“07”月。日期不詳時,填寫“15”日。
最可能的梅毒感染途徑:根據梅毒感染孕產婦的高危行爲和危險因素判斷其可能性最大的感染途徑。若選擇其他,請具體說明。
性 傳 播:指通過與異性之間的性接觸傳播。
母嬰傳播:指梅毒感染孕產婦通過妊娠、分娩等過程使其所娩兒童被感染。
其 他:上述未列舉,但可能造成梅毒傳播的接觸史。如在此選項前劃“√”,應在後面空白處進行說明。
相關危險行爲:可多選,請在適合的選項前劃“√”。若選擇其他,請具體說明。
與梅毒感染配偶或男友的性生活:指配偶或固定性伴已被確診爲梅毒感染。
多 性 伴:指非商業性的有一個或多個非婚異性性伴。
輸血或使用血製品:同前所述。
紋身或穿耳等身體刺傷:指紋身或穿耳等使用銳器刺傷皮膚的行爲。
職業暴露:同前所述。
醫源性感染:因爲就醫、就診(包括手術、口腔、內窺鏡等所有侵入性操作和各類手術)而受到感染。
丈夫/性伴梅毒檢測情況及檢測結果:請在相應選項前劃“√”。選擇不詳或未檢測者跳到“三、孕產婦本次妊娠梅毒檢測情況”處。儘可能填寫其確診感染時間,具體說明同前。
梅毒螺旋體抗原血清學試驗:請根據本次接受梅毒螺旋體抗原血清學試驗的檢測情況,在相應選項前劃“√”。未檢測者,跳到“非梅毒螺旋體抗原血清學試驗定量檢測”處。檢測方法包括:梅毒螺旋體顆粒凝集試驗(簡稱TPPA)、酶聯免疫吸附試驗(簡稱ELISA)、梅毒螺旋體血凝試驗(簡稱TPHA)、梅毒螺旋體IgM抗體檢測、梅毒快速檢測方法或其他檢測方法,同時填寫所選檢測方法的檢測時間。
非梅毒螺旋體抗原血清學試驗定量檢測:請根據本次接受非梅毒螺旋體抗原血清學試驗定量檢測的結果報告單,在相應選項前劃“√”。試驗方法包括:快速血漿反應素環狀卡片試驗(簡稱RPR)、甲苯胺紅血清不需加熱試驗(簡稱TRUST)、性病研究實驗室玻片試驗(簡稱VDRL)或其他檢測方法。同時填寫所選檢測方法的滴度結果和相應的檢測時間。
暗視野顯微鏡梅毒螺旋體檢測:請在相應的選項前劃“√”,並填寫檢測時間。
報告人及報告單位信息
報告單位(蓋章):請填寫報告單位的名稱,並蓋章。
報告醫生:請填寫報告醫生的姓名。
聯繫電話:請填寫填報單位聯繫電話。
填報日期:指填寫本登記卡的日期。
備 注:可填寫一些文字信息,以補充登記卡中未盡的事項。
17.3.17 表4–Ⅱ、梅毒感染孕產婦及所生兒童隨訪登記卡(保密)
孕產婦編號:請填寫梅毒感染孕產婦/兒童母親的編號,注意與表4–Ⅰ梅毒感染孕產婦登記卡的編號一致。
兒童編號:前4段編號(即編號的前16位)與梅毒感染孕產婦/母親編號一致。最後1位按本次分娩嬰兒出生的次序填寫:若爲單胎,填“1”;若爲多胎,則第一胎嬰兒填“1”、第二胎嬰兒填“2”,以此類推。梅毒感染孕產婦所生兒童,每個兒童分別填報一張本登記卡。
梅毒感染孕產婦/母親姓名:請填寫梅毒感染孕產婦/母親的姓名,與表4–Ⅰ梅毒感染孕產婦登記卡的姓名一致。
身份證號:請填寫梅毒感染孕產婦/母親的身份證號,與表4–Ⅰ梅毒感染孕產婦身份證號一致。
現 住 址:填寫方法同前所述。
妊娠結局:請在相應選項前劃“√”。分娩指妊娠滿28周(196日)及以後,胎兒及其附屬物從母體娩出。自然流產指,妊娠不足28周、胎兒體重不足1000克,無人爲因素情況下,妊娠終止。人工終止妊娠指,妊娠不足28周、胎兒體重不足1000克,人爲干預的妊娠終止。如選擇自然流產或人工終止妊娠,請填寫相應的孕周,如選擇其他妊娠結局,請詳細說明。
是否失訪:請在相應選項前劃“√”。失訪時期請填寫最後一次隨訪時的孕周或產後週數。
妊娠結局爲“自然流產”、“人工終止妊娠”或“其他”者,不必填寫本登記卡的其餘部分,填寫完“是否失訪”後,跳至“報告單位”處,並結案。
分娩方式:請在相應選項前劃“√”。陰道順產指從陰道自然娩出;陰道助產指通過產鉗、胎頭吸引等方式由陰道娩出;擇期剖宮產指臨產前的剖宮產;急診剖宮產指臨產及臨產以後的剖宮產。
分娩胎數:請在相應選項前劃“√”,若選擇其他,請詳細說明。
孕產婦結局:請在相應選項前劃“√”。死亡原因請按照“居民死亡醫學證明書”要求填寫直接致死疾病名稱。
圍產兒轉歸:請在相應選項前劃“√”。活產指,妊娠28周後,胎兒脫離母體時,有過四種生命現象(包括呼吸、心跳、隨意肌收縮和臍帶搏動)之一者;死胎指,妊娠28周後胎兒在子宮內死亡;死產指,胎兒在娩出過程中死亡;新生兒七天內死亡(即早期新生兒死亡)指,活產兒在出生後未滿7天死亡。若發生七天內死亡,則無需在“活產”選項前劃“√”。
圍產兒異常情況(多選):請在相應選項前劃“√”。疾病需經過鄉級(含)以上醫療衛生機構診斷。若選擇其他,請詳細說明。
請根據孕產婦應用治療梅毒藥物的情況,在相應選項前劃“√”。若“未用藥”,跳至“三、梅毒檢測情況”處。
治療療程:根據孕產期保健手冊、門診日誌或病歷記錄,計數梅毒感染孕產婦接受梅毒治療的療程數。
首個治療療程與最後一個治療療程之間間隔:指梅毒感染孕產婦接受最後一個梅毒治療療程的開始孕周與接受首個梅毒治療療程的開始孕周之間的差值。孕周計算方法同前所述。
治療藥物(多選):本題爲多選,請填寫梅毒感染孕產婦接受過的所有梅毒治療藥物名稱,具體藥物包括:普魯卡因青黴素G、苄星青黴素G、頭孢曲松、紅黴素等,應用其他藥物,請具體填寫藥物名稱。
用藥時期(多選):本題爲多選,請在各治療療程所處時期選項前分別劃“√”。孕早期指從妊娠開始到妊娠12週末;孕中期指從妊娠13週期到27週末;孕晚期指從妊娠28周起至臨產前;產時指從臨產開始至分娩結束(胎兒胎盤娩出)。孕周計算方法同前所述。
是否規範治療:根據治療療程及間隔時間、治療藥物、持續時間及用藥劑量等綜合判斷。規範治療指梅毒感染孕婦在孕期接受了全程、足量的青黴素治療。在相應的選項前劃“√”。
用藥詳細信息:
第一個療程:填寫第一個療程開始用藥的孕周,在相應的藥物名稱前劃“√”,填寫持續用藥次(天)數以及用藥劑量。孕周計算同前所述。
第三個療程:填寫方法同前所述。
孕產婦分娩前或孕晚期非梅毒螺旋體抗原血清學試驗:填寫梅毒感染孕產婦在分娩前或孕晚期接受非梅毒螺旋體抗原血清學試驗的情況,請在相應的檢測方法前劃“√”。同時填寫所選檢測方法的滴度結果及檢測時間,具體說明同前。
所生嬰兒出生後非梅毒螺旋體抗原血清學試驗:填寫梅毒感染產婦所生嬰兒出生後接受非梅毒螺旋體抗原血清學試驗的情況,請在相應的檢測方法前劃“√”。同時填寫所選檢測方法的滴度結果及檢測時間,具體說明同前。
姓 名:請填寫兒童的姓名,應與“出生醫學證明”的姓名一致。如果尚未取名,請描述爲“感染孕產婦姓名+之子/女”。
性 別:請在相應性別前劃“√”。如果兩性畸形,選擇顯性的那個性別。
出生體重:請填寫相應數值,出生體重指嬰兒出生1小時內的體重,單位爲“克”。
隨訪情況:請在相應選項前劃“√”。如已失訪,請填寫失訪原因。
存活情況:請在相應選項前劃“√”。如梅毒感染產婦所生兒童已死亡,請填寫死亡原因及死亡時間,要求填寫具體的年、月、日。
相關症狀(多選):請根據兒童家屬主訴及查體所見,在相應選項前劃“√”。若選擇其他,請具體說明。
梅毒檢測結果:請在相應選項前劃“√”。若選擇其他,請具體說明。
是否需要進行預防性治療:請在相應選項前劃“√”。兒童預防性治療指徵:孕期未接受規範性治療(包括孕期未接受全程、足量的青黴素治療、非青黴素方案治療或在分娩前1個月內才進行抗梅毒治療)的梅毒感染孕產婦所生的兒童;出生時梅毒螺旋體抗原血清學試驗和非梅毒螺旋體抗原血清學試驗均陽性,但後者滴度不高於母親分娩前滴度的4倍和沒有臨牀表現的兒童。
是否接受預防性治療:請在相應選項前劃“√”。
兒童梅毒感染狀態: 請在相應選項前劃“√”。如“排除梅毒感染”,跳至“是否進行先天梅毒治療”處。
診斷爲先天梅毒的依據(多選):請在相應選項前劃“√”。
是否進行先天梅毒治療:請在相應選項前劃“√”。
備 注:可填寫一些文字信息,以補充登記卡中未盡的事項。
報告人及報告單位信息
報告單位(蓋章):請填寫報告單位的名稱,並蓋章。
報告醫生:請填寫報告醫生的姓名。
聯繫電話:請填寫填報單位聯繫電話。
填報日期:指填寫本結案登記卡的日期。