3 概述
子宮內膜癌又稱子宮體癌,是指原發於子宮內膜的惡性腫瘤,其絕大多數是腺癌。絕經後婦女卵巢功能衰退,最終衰竭;由於雌激素水平逐漸降低,免疫功能發生衰減,致子宮內膜癌的發病率上升。
子宮內膜癌多見於老年婦女,絕經後婦女佔總數70%~75%,圍絕經期婦女佔15%~20%,40歲以下僅佔5%~10%。
子宮內膜癌可合併全身症狀,腹腔轉移時可有腹部包塊、腹脹、腹水,晚期可引起貧血、消瘦、惡病質及全身衰竭。
根據子宮大小,肌層是否被癌浸潤,宮頸管是否累及,癌細胞分化程度及病人全身情況,制定治療方案。主要方法爲手術、放療、激素治療和化療,可單用或綜合應用。
9 流行病學
子宮內膜癌是女性生殖道常見三大惡性腫瘤之一,約佔女性癌症總數的7%,佔女性生殖道惡性腫瘤的20%~30%。子宮內膜癌多見於老年婦女,絕經後婦女佔總數70%~75%,圍絕經期婦女佔15%~20%,40歲以下僅佔5%~10%。
10 絕經後子宮內膜癌的病因
10.1 子宮內膜持續受雌激素刺激
與無排卵性功血、多囊卵巢綜合徵、功能性卵巢腫瘤、絕經後長期單一服用雌激素等,體內無孕酮對抗或孕酮不足,子宮內膜缺少週期性變化,而長期處於增生狀態有關。
10.2 與子宮內膜增生過長有關
子宮內膜單純型增生過長,約有1%發展爲子宮內膜癌;複雜型增生過長約有3%;而不典型增生過長約有29%發展爲子宮內膜癌。
10.3 體質因素
內膜癌易發生在肥胖、高血壓、糖尿病者中,一般將肥胖-高血壓-糖尿病稱爲子宮內膜癌三聯症。未婚及不育也是內膜癌的高危因素。
10.4 絕經延遲
據有關報道,絕經年齡>52歲者子宮內膜癌的危險性是絕經年齡<45歲者的1.5~2.5倍。
10.5 遺傳因素
11 發病機制
子宮內膜癌的發生與宮頸癌相同,亦遵循由良性增生至癌變的演變過程。子宮內膜癌的發展過程是:正常增生的子宮內膜→囊性增生→腺瘤樣增生→不典型增生和原位癌→浸潤癌。單純性子宮內膜增生爲最輕度的內膜增生改變;囊性增生是癌發展中的早期階段,僅有1.5%可發展爲癌;子宮內膜上皮內瘤樣病變(EIN)包括子宮腺瘤型增生過長伴細胞不典型增生及子宮內膜原位癌,亦稱內膜癌的癌前病變。子宮內膜上皮內瘤樣病變可自行逆轉爲正常內膜,也可發展爲癌。由於內膜癌發展較慢,故有20%~40的內膜癌患者在確診時病竈仍侷限於內膜。
11.1 大體形態
肉眼觀察子宮內膜癌可分2種類型:
11.1.1 (1)瀰漫型
子宮內膜大部或全部被癌組織侵犯,癌竈常呈菜花狀從內膜表層長出並突向宮腔內,充滿宮腔甚至脫出宮外。癌組織灰白或淡黃色,表面有出血、壞死,有時形成潰瘍,當癌組織阻塞宮頸管時可致宮腔積膿。
11.1.2 (2)侷限型
癌竈侷限於宮腔,多見於宮底部或宮角部,呈息肉或小菜花狀,表面有潰瘍,易出血。侷限型癌竈易侵犯肌層,有時病變雖小,但卻已浸潤深肌層。
11.2 組織學形態
子宮內膜癌有多種組織類型。根據癌組織結構表現及核的異型性程度,病理學可分3級,Ⅰ級(高分化);Ⅱ級(中度分化);Ⅲ級(低分化)。
11.2.1 (1)子宮內膜樣腺癌
子宮內膜樣腺癌佔80%~90%,內膜腺體高度異常增生,上皮復層,並形成篩孔狀結構。癌細胞異型明顯,核大、不規則、深染,核分裂活躍,分化差的腺癌腺體少,腺結構消失呈實性區域。
11.2.2 (2)腺癌伴鱗狀上皮分化
腺癌組織中含有鱗狀上皮成分。若腺癌中含有良性的鱗狀上皮,稱爲棘腺癌。若腺癌中含有惡性鱗狀上皮,稱爲鱗腺癌。
11.2.3 (3)透明細胞癌
癌細胞呈實性片狀、腺管狀或乳頭狀排列,癌細胞胞質豐富、透明,核異型居中,或由鞋釘狀細胞組成。惡性程度高,易早期轉移。
11.2.4 (4)漿液性腺癌
複雜的乳頭樣結構,裂隙樣腺體,核異型性較大。惡性程度很高,易廣泛累及肌層、脈管,或發生腹膜播散。
11.2.5 (5)未分化癌
11.3 轉移途徑
多數子宮內膜癌生長緩慢,侷限於內膜或子宮腔內時間較長。部分特殊病理類型的內膜癌,如漿液性乳頭狀腺癌、鱗腺癌、透明細胞癌和低分化癌可發展很快,短期內出現轉移。轉移途徑主要爲直接蔓延、淋巴轉移,晚期可有血行轉移。
11.3.1 (1)直接蔓延
病竈沿子宮內膜蔓延生長,向上可經宮角延至輸卵管;向下可累及宮頸管,並繼續蔓延至陰道。若癌組織向肌壁浸潤可至子宮漿膜層,延至輸卵管卵巢,並可廣泛種植於盆腔腹膜、子宮直腸陷窩及大網膜。
11.3.2 (2)淋巴轉移
淋巴轉移爲內膜癌的主要轉移途徑。當癌腫浸潤至深肌層或擴散到宮頸管,或癌組織分化不良時,易發生淋巴轉移。其轉移途徑與癌竈生長部位有關。宮底部癌竈沿闊韌帶上部淋巴管網,經骨盆漏斗韌帶至卵巢,向上至腹主動脈旁淋巴結;宮角部癌竈沿圓韌帶至腹股溝淋巴結;子宮下段及宮頸管癌竈與宮頸癌淋巴轉移途徑相同,可至宮旁髂內、髂外、髂總淋巴結;子宮後壁癌竈可沿宮骶韌帶至直腸淋巴結;前壁癌竈可擴散至膀胱淋巴結。內膜癌也可經淋巴管逆行引流至陰道前壁。
11.3.3 (3)血行轉移
12 絕經後子宮內膜癌的臨牀表現
12.1 異常的子宮出血
異常的子宮出血是子宮內膜癌最常見的症狀,其發生率佔88%~96%,絕經後出血表現爲血性分泌物或不規則陰道流血,量不多,大出血少見。絕經前期常誤診爲功能失調性子宮出血,表現爲經期延長,經量增多或間期出血。
12.2 陰道排液
陰道排液多爲瘤體滲出或繼發感染的結果,可爲血性液體、漿液性分泌物或膿性分泌物,伴有惡臭。頸管堵塞時,可以引起宮腔積膿,陰道異常分泌物增多常與子宮出血同時出現。
12.3 疼痛
疼痛多爲晚期癌腫浸潤周圍組織或壓迫神經而引起下腹痛、腰痛、並可放射至腿部。當宮腔積膿時,也可出現下腹痙攣性疼痛。
12.4 其他
12.5 臨牀分期
採用國際婦產聯盟1971年制定的臨牀分期(表1),對手術治療者採用1988年制定的手術-病理分期(表2)。


14 實驗室檢查
14.1 細胞學檢查
有的作者報道,對患者進行宮頸管及陰道後穹窿塗片檢查約60%爲陽性,若在絕經期或絕經後婦女宮頸或陰道塗片中發現良性子宮內膜細胞,則預示2%~6%的潛隱性內膜癌,因此應提高警惕,進一步檢查。但子宮內膜細胞平時不易脫落,一旦脫落又往往呈退行性變化,辨認困難,因此只能起到輔助診斷的作用。宮腔洗出液及吸出液的塗片檢查可提高陽性率。經驗豐富的細胞學家檢查內膜細胞的陽性率可達90%~95%,但陰性不能除外內膜癌,且無法進行細胞分級,最後還需要分段診刮。
子宮內膜癌合併腹水者,Ⅰ期無肌層浸潤的有時也會在腹水中發現癌細胞。Marris報道3例內膜癌合併腹水,年齡爲70多歲,無陰道出血,術前診斷爲卵巢癌,內膜癌未侵入肌層,向宮腔凸出。此3例患者均爲年老病人,其輸卵管極度萎縮,更利於逆流。Creasman也提及有8%無肌層浸潤之患者盆腔洗出液細胞陽性。
14.2 子宮內膜檢查
分段刮宮,這是診斷子宮內膜癌所必要的檢查。爲了弄清病變是否累及頸管,刮宮時應分別從頸管和宮腔獲得組織。頸管深度應根據子宮大小及頸管長度進行估計,先刮頸管,再測宮腔深度,以便判定臨牀期別,然後進行宮體及宮底部的刮宮,尤其注意刮取子宮雙角的內膜,要小心全面地分段刮宮,刮出的內膜組織如爲鬆脆的灰白色豆渣樣組織,則應考慮爲癌組織,此時應停止再刮,以免子宮穿孔而造成瘤細胞、血液及細菌污染腹腔。最後將刮出的組織分別送病理檢查。內膜組織學檢查爲診斷的最後依據,其陽性率爲90%。
內膜活檢:可用於門診病人檢查,用Novak刮匙分別於宮腔四壁刮取內膜,陽性率爲80%~90%,但陰性不能除外內膜癌,因有時所獲得的組織太少,不能滿足診斷要求,仍需分段刮宮。
14.3 腫瘤標誌檢查
14.3.1 (1)CAl9-9
存在於多種消化道腺癌中,苗勒管衍生的子宮及輸卵管也合成CA19-9抗原。Scharl等報道,子宮內膜腺癌CAl9-9 57/70陽性,正常子宮內膜僅3/26陽性,故可成爲子宮內膜癌的標誌物。
14.3.2 (2)測定癌細胞的DNA含量
New-bury的研究結果表明,DNA倍體與子宮內膜癌的組織分級有關,組織分級越高,DNA倍率越高。據Izumis報道,檢測子宮內膜癌68例,50%爲非整倍體,細胞分化差的非整倍體佔77.8%,高度分化的非整倍體只佔33.5%,DNA指數與腫瘤分化程度呈負相關的關係。
Ieda M的研究表明,DNA倍體與肌層浸潤及分期有關,深肌層浸潤及Ⅲ、Ⅳ期的DNA異倍體率分別高於無肌層浸潤及Ⅰ期者,DNA異倍體患者的生存率較二倍體者明顯爲低,5年生存率分別爲65.9%及87.6%。提示DNA倍體爲一重要的影響預後的因素。
14.3.3 (3)子宮內膜癌細胞週期時相中SPF的變化
SPF是反映細胞增殖活性的重要指標。SPF與肌層浸潤及分期有關,隨肌層浸潤深度的增加及分期的提高,SPF明顯升高。Fribery等報道,SPF值越高,預後越差,死亡率越高。薛鳳霞等報道,SPF<17%者的5年生存率爲79.1%,而>17%者爲50.4%。
14.3.4 (4)血清CA125值測定
Duk的資料對110例子宮內膜癌患者測定血清CA125的結果發現:①CA125存在於所有子宮內膜癌組織中,特別是腺癌內;②子宮內膜癌CA125升高的佔25%,其發生率隨臨牀期別遞增,Ⅰ期爲13%,Ⅳ期爲86%,Ⅰ、Ⅱ期有血管浸潤及宮體外擴展者升高,第Ⅰ、Ⅱ期發現CA125升高時,應注意重訂臨牀期別;③CA125水平隨疾病的臨牀過程而變化,腫瘤發展及復發之前CA125即升高,特別是腹腔內有腫瘤時;④Ⅰ、Ⅱ期患者在治療前若CA125升高,最後幾乎均死於內膜癌,因此,治療前測定CA125對估計預後有價值。
14.3.5 (5)雙因子放射免疫分析法測定OVX1
OVX1是一種高分子量黏液樣糖蛋白,XU Fengji採用雙因子放射免疫分析法,測定了不同期別的子宮內膜癌患者45例血清中的OVX1水平,同時測定患者血清中CA125水平。正常人血清中OVX1值爲(2.23±2.48)U/ml,2U/ml以下爲界值,結果是4個期別的患者血清中OVX1大於7.2U/ml。OVX1的陽性率均比相應期別的CA125陽性率明顯高。並且,OVX1與早期子宮內膜癌的期別和組織分級有關。OVX1在IA、IB、IC患者血清中的陽性率依次升高。組織分級越差者,OVX1陽性率亦越高。OVX1在Ⅰ期子宮內膜癌中的陽性率爲64%,其敏感度高於CA125,因爲OVX1和CA125無交叉關係,故可聯合應用OVX1和CA125對子宮內膜癌進行檢測,所以作者認爲,OVX1可作爲早期子宮內膜癌的腫瘤標誌物,並且可聯合應用其他較敏感的標誌物對子宮內膜癌高危人羣進行普查。
15 輔助檢查
15.1 宮腔鏡檢查
通過宮腔鏡能直視宮腔內病竈的形態,位置及範圍,對病竈進行定位活檢或定位刮取組織,對發現較小的內膜癌很有意義,因此,宮腔鏡是早期診斷內膜癌的可靠方法。同時,宮腔鏡還能觀察宮頸管有無浸潤病竈。
子宮內膜癌在宮腔鏡下觀察有如下形態:①息肉型,表面爲灰白色的粗糙不平的息肉樣突起組織,並有曲張血管;②結節型,表現爲較大的粗糙突起,表面有盤曲的血管;③乳頭型,明顯的結節狀突起呈樹枝狀、葡萄狀或絨團狀;④潰瘍型,凹陷表面有化膿感染、污濁、質脆。
關於宮腔鏡檢查能否引起癌細胞遷移的問題,目前尚無定論。一般認爲,鏡檢導致癌細胞遷移的問題與操作者的技術水平、操作時間、膨宮介質的種類和注入速度及宮腔內壓力有關。如能用CO2作膨宮介質,流速較小(30~40ml/min),宮腔壓力較低(6.67~8.0kPa),操作時間在5min以內,則發生癌細胞遷移的機會將更小。
宮腔鏡檢查應避開急性盆腔炎症期。此外如患有心、肺疾病或體質虛弱者,應考慮用其他較安全的輔助診斷法。
15.2 顯微子宮鏡檢查宮頸管
Goldbery認爲,分段刮宮爲盲目性操作,宮頸長度不明,只能隨便採取活檢,因此診斷的準確性不高。而顯微子宮鏡檢查則對確定宮頸管是否受累有很大的優越性:①可直視頸管情況,如血管模樣、乳頭結構及子宮壁結構;②不需要擴張宮頸及探宮腔;③對宮頸黏膜上皮損傷極小;④可準確測量頸管長度;⑤易於採取病竈標本;⑧可在門診進行。
15.3 B型超聲檢查
近年來應用陰道探頭進行檢查,可用來觀察子宮內膜的厚度、肌層浸潤深度及宮頸受累程度,從而可協助臨牀分期。Granberg S等的研究提示,子宮內膜厚度≤5mm者屬於良性絕經後內膜,>9mm者可能爲子宮內膜癌。子宮內膜癌患者的內膜平均厚度爲17.7mm。因此,利用陰道B超是診斷子宮內膜癌的一種簡易方法,其特異性爲96%,敏感性爲100%。除了觀察子宮內膜厚度外,還能觀察肌層浸潤深度。
Schoenfeld將陰道超聲測得的子宮矢狀面上的腫瘤的前後徑與內膜總寬度的比值作爲預測有無深部癌浸潤的標準,其值>30%有深部癌浸潤,與病理標本對比,準確率84%,敏感性100%,特異性80%。從而可得到較爲準確的臨牀分期以便手術時做適當處理。
Kurjiak報道,採用經陰道血流多普勒測定血流信號的變化來鑑別子宮內膜的良惡性病變。對308例各種子宮疾患的患者進行監測發現子宮內膜癌的阻力系數(RI)爲0.34±0.05,正常人或良性疾患者RI>0.5,準確率爲92.3%,並提出內膜異常血流圖RI<0.4,RI在0.4~0.5應屬可疑患者。
15.4 淋巴造影
淋巴造影用於術前發現淋巴結轉移。根據其淋巴引流和轉移過程,癌細胞可以直接到達骶前和腹主動脈淋巴結,也可沿圓韌帶轉移至腹股溝淋巴結。若腫瘤已侵犯子宮頸管,則其轉移途徑和原發宮頸癌一樣,向髂淋巴結擴散。淋巴造影對子宮內膜癌的診斷價值,據Musumeci等報道,300例復發者中,61例淋巴造影陽性達47.5%,而無復發跡象者陽性率僅7.7%,從中也可看出造影對預後的預測意義。
15.5 CT及磁共振(MRI)
17 鑑別診斷
17.1 圍絕經期功能性子宮出血
主要表現爲月經紊亂,如經量增多、經期延長、經間期出血或不規則流血等。婦科檢查無異常發現。該病與子宮內膜癌的症狀和體徵相似,應先行分段診刮,排除內膜癌後再作相應治療。
17.2 老年性陰道炎
老年性陰道炎可表現爲血性白帶,需與內膜癌鑑別。前者陰道壁充血或黏膜下散在出血點;後者陰道壁正常,排液來自宮頸管內。對老年婦女應注意兩種情況並存的可能。
17.3 子宮黏膜下肌瘤或內膜息肉
表現爲月經過多及經期延長,可選用B型超聲檢查、宮腔鏡及分段診刮確診。
17.4 老年性子宮內膜炎合併宮腔積膿
表現陰道排液增多,漿液性、膿性或膿血性。子宮正常大或增大變軟。擴張宮頸管並診刮可明確診斷。
17.5 宮頸管癌、子宮肉瘤及輸卵管癌
均有陰道排液增多,或不規則流血。宮頸管癌因癌竈位於宮頸管內,宮頸變粗變硬呈桶狀。子宮肉瘤可有子宮增大,變軟。輸卵管癌以陰道排液、陰道流血、下腹隱痛爲主要症狀,可有附件包塊。分段診刮及B型超聲可協助鑑別診斷。
18 絕經後子宮內膜癌的治療
根據子宮大小,肌層是否被癌浸潤,宮頸管是否累及,癌細胞分化程度及病人全身情況,制定治療方案。主要方法爲手術、放療、激素治療和化療,可單用或綜合應用。
18.1 手術治療
手術治療爲首選的方案,尤其對早期病例。
18.1.1 (1)Ⅰ期
行筋膜外全子宮切除及雙側附件切除術。具有以下情況之一者應行選擇性盆腔淋巴結及腹主動脈旁淋巴結切除和(或)清掃術:
①病理類型爲透明細胞癌、漿液性癌、鱗形細胞癌、未分化癌、G2、G3子宮內膜樣腺癌。
②肌層浸潤深度≥1/2。
③癌累及宮腔50%以上或血清CA125有顯著升高。
18.1.2 (2)Ⅱ期
行廣泛全子宮及雙側附件切除術,盆腔及腹主動脈旁淋巴結清掃術。
手術進入腹腔後應先收集腹水或腹腔沖洗液做細胞學檢查。術中全面探查,切除子宮附件後應立即剖視子宮,瞭解癌竈範圍,浸潤肌層深度,並送冰凍檢查,確定有無子宮外的病變存在。癌組織應常規行雌、孕激素受體檢測,作爲術後選用輔助治療的依據。
18.2 放射治療
18.2.1 (1)術前放療
術前放療可縮小病竈,創造手術條件或消除隱匿的轉移病竈。Ⅱ、Ⅲ期病人,細胞分化不良,可在術前加用腔內照射或體外照射。腔內放療結束後,1~2周內手術,體外照射結束4周後進行手術。
18.2.2 (2)術後放療
術後放療用於手術未能完全切除的病竈,或可疑轉移癌區,術後加用放療,可補充手術範圍不足,減少術後復發。Ⅱ期病人腹水中找到癌細胞或深肌層已有癌浸潤,淋巴結已有轉移,術後均需加放療,60Co或直線加速器外照射。
18.2.3 (3)單純放療
腺癌雖對放射線不敏感,但在老年或有嚴重合並症不能耐受手術者,以及Ⅲ、Ⅳ期病人不宜手術者,放療仍有一定效果。
18.3 藥物治療
18.3.1 (1)孕激素治療
孕激素治療多用於晚期或復發癌不能手術切除者。對分化好,雌激素和孕激素受體陽性的內膜癌效果較好。宜大劑量長期應用。醋酸甲地孕甲地孕甲地孕酮(甲地孕酮)160mg/d口服;己酸羥孕酮500mg,每週2次,肌注。孕激素作用於癌細胞與孕激素受體結合形成複合物進入癌細胞核,延緩DNA和RNA複製,抑制癌細胞生長。長期應用可有水鈉瀦留、水腫或藥物性肝炎等副作用,停藥後可恢復。
18.3.2 (2)抗雌激素製劑治療
他莫昔芬(tamoxifen,TAM)爲一種非甾體類抗雌激素製劑,並有微弱的雌激素作用,用於治療內膜癌的適應證與孕激素治療相同。他莫昔芬(TAM) 10~20mg,2次/d,口服。他莫昔芬(TAM)可提高孕激素受體水平,受體水平低者可先用他莫昔芬(TAM)使孕激素受體含量增加後再用孕激素治療或兩者同時應用,可望提高療效。副作用爲類似圍絕經期綜合期綜合徵表現,如潮熱、急躁等,少量陰道流血或閉經。
18.3.3 (3)化療藥物治療
化療藥物治療爲晚期或復發癌綜合治療措施之一,亦用於術後復發高危因素者治療,以期減少盆腔外復發。常用化療藥物有多柔比星(阿黴素,ADM)、順鉑(DDP)、環磷酰胺(CTX)、氟尿嘧啶(5-Fu)、絲裂黴素(MMC)、依託泊苷(VP-16)等。可單獨應用,或幾種藥物聯合應用,也可與孕激素合併應用。
19 預後
19.1 一般治療效果
子宮內膜癌由於其發展緩慢,治療效果比較好,5年生存率一般爲60%~75%。
19.2 復發問題
Aalders分析379例複發性子宮內膜癌,局部復發者50%,遠處轉移者28%,局部及遠處轉移同時存在者21%。自第1次治療至確定復發之平均時間,局部復發爲14個月,轉移爲19個月,治療後1年內復發者34%,3年內爲76%,5年以上覆發的10%,經治療後32%局部復發的、5%轉移的及2%局部及遠處轉移同時存在的在3~19年仍存活而無癌。
局部復發的可以考慮手術切除,或手術加放療或化療,在29例治癒的病人中,24例採用放射治療或放射治療加手術,16例還用了孕激素藥物治療。肺轉移用孕激素類藥物治療的平均存活時間較未用激素類藥物者長,前者爲9個月,後者爲2個月。
19.3 影響預後的因素
與預後有關的因素很多,主要與臨牀期別、淋巴轉移、子宮肌層侵犯深度、細胞分化、組織類型、病人年齡等因素有關。
19.3.1 (1)臨牀期別
愈早期預後愈好。張惜陰對561例的分析,Ⅰ、Ⅱ、Ⅲ、Ⅳ期的5年存活率分別爲74%、68%、36%及0%;Tiiti-nen分析881例子宮內膜腺癌總的5年存活率爲82.1%,其中Ⅰa期爲89.2%,Ⅰb期爲82.9%,Ⅱ期爲72.8%,Ⅳ期爲0%。
19.3.2 (2)淋巴轉移
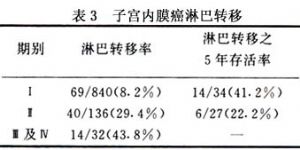
19.3.3 (3)子宮肌層浸潤深度
Ⅰ期子宮內膜癌中,子宮肌層浸潤深度與淋巴轉移和預後有很密切的關係。淺表肌層浸潤癌的淋巴轉移率低,而深肌層浸潤者轉移率高,同時陰道穹窿復發及遠處轉移均增高。Co-hen報道,無肌層浸潤及淺肌層浸潤的5年存活率爲80%~85%,深肌層浸潤者爲60%。協和醫院的資料證明,無肌層浸潤者5年存活率爲88.2%,淺肌層浸潤者爲86.2%,深肌層浸潤者爲47.3%。
19.3.4 (4)細胞分化程度與預後的關係
極爲密切,細胞低分化的癌,其肌層浸潤深度、淋巴轉移、宮頸轉移、陰道轉移及遠處轉移就高,預後也就差,分化低的腫瘤更有血循播散的可能。Tiitinen報道,Ⅰ期5年存活率按1,2,3級分別爲80.7%,81%及50.5%,Ⅱ期1,2,3級分別爲73.5%,59.1%和48.4%,顯然3級的預後比1,2級差。
19.3.5 (5)組織類型
現今一致公認,腺棘癌與單純腺癌預後較好,而腺癌、乳頭狀漿液性腺癌預後差。陳毅南報道149例內膜癌、腺癌和腺棘癌5年存活率分別爲75%及84.6%,而腺鱗癌只有37.5%,透明細胞癌組織分化不良者居多,故預後不良,Ⅰ期患者5年存活率僅爲42%。
19.3.6 (6)年齡
年齡越大,預後越差。據國外報道,小於60歲的病人5年存活率爲90%,而60歲以上者僅65%,原因可能是:①老年人的腫瘤多爲分化不良;②分化差的病例需要積極的治療,而老年人常不易耐受。
19.3.7 (7)甾體激素受體
Ehrlich報道,用DCC法測定性激素受體,發現孕激素受體比雌激素受體更有用,如孕激素受體陰性,Ⅰ期患者的複發率明顯高於孕激素受體陽性者,其比例爲37.2%與7%,雌激素受體陰性者,其複發率爲41.2%,陽性者12.7%。總的說,患者的生存率與孕激素受體含量有關,孕激素受體陽性者,其生存率明顯高於陰性者。
19.3.8 (8)外源性雌激素與預後的關係
最近注意到,用過雌激素的子宮內膜癌病人的預後比未用過者好。Smith分析173例內膜癌,其中62例未用過雌激素,也無肥胖,糖尿病等,這類患者比用過雌激素的臨牀期別較晚,細胞分化較差,死亡率較高,5年內死亡的共13例,未用過雌激素的死亡10例,而用過雌激素只3例。