3 概述
後尿道瓣膜是嬰兒和新生兒最常見的尿道梗阻疾病。此病僅發生於男性患兒,瓣膜通常位於前列腺尿道的遠端,瓣膜爲粘膜皺摺形成,外形像一層很薄的膜。排尿時,瓣膜可引起不同程度的梗阻。嚴重的尿流梗阻會導致整個尿路的功能障礙,包括腎小球濾過、輸尿管及膀胱平滑肌的功能以及排尿的控制。後尿道瓣膜是導致腎功能衰竭的重要原因。治療目的主要是除去瓣膜,手術方法的選擇和途徑需根據梗阻程度及患兒健康狀況而定。爲了保護腎臟和膀胱功能最好的方法是早期發現,產前胎兒應行超聲波檢查,新生兒仔細進行體格檢查,觀察排尿情況以及化驗尿液。出現氮質血癥及長時間尿路感染的患兒,即使已解除梗阻,預後也是很差的。
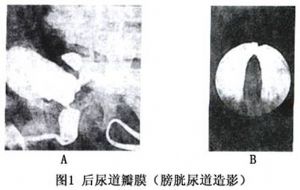
1919年Young首先描述了後尿道瓣膜症,將其分爲3型:Ⅰ型後尿道瓣膜佔95%以上,其餘主要爲Ⅲ型。儘管胚胎髮育不一樣,但其臨牀表現、病理生理、治療方法沒有明顯的區別。Ⅲ型患兒的預後較差(圖1)。
3.1 後尿道瓣膜Ⅰ型
後尿道瓣膜Ⅰ型是一對像大三角帆樣的梗阻型瓣膜,起自精阜的遠端(起源於精阜的後下緣),走向前外側膜部尿道的近側緣,兩側在中線匯合,於近精阜的膜後部開孔,排尿時匯合的前部分瓣膜突入膜部尿道,甚至可能達到球部尿道,只留下一個狹窄的開口。Ⅰ型瓣膜的胚胎髮育尚不清楚,有學者認爲是中腎管進入生殖竇時比正常靠前並於前外側融合造成的。逆向可順利插入導尿管。
3.2 後尿道瓣膜Ⅱ型
後尿道瓣膜Ⅱ型是指尿道黏膜皺襞從精阜向膀胱頸(後外側)放射狀延續,一般認爲這些皺襞是從尿道內口至精阜的肥大淺層肌束,此型實際上並不造成梗阻(但在功能性梗阻時,如神經源性膀胱、逼尿肌-括約肌不協調時可造成梗阻)。
3.3 後尿道瓣膜Ⅲ型
呈環狀隔膜樣,位於精阜遠端膜部尿道(在膜部尿道水平),中央開孔,認爲它是尿生殖膜不完全消失造成的(圖2)。
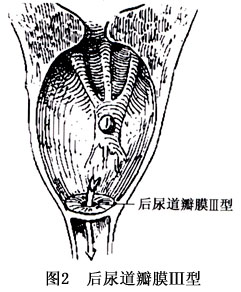
Ⅰ型在後尿道瓣膜症中佔95%,其餘大部分則爲Ⅲ型瓣膜。排尿梗阻主要由這兩種類型造成。
3.4 後尿道瓣膜Ⅳ型
1983年Stephens認爲還有一種造成前尿道梗阻的原因,並稱之爲Ⅳ型後尿道瓣膜。他認爲後尿道前壁和前側壁瓣膜延伸懸浮在膜部尿道腔,多見於Prune-Belly綜合徵,排尿期膀胱尿道造影發現鬆弛的前列腺部尿道擴張似後尿道前壁的憩室狀,產生脣狀或瓣膜狀梗阻就可診斷爲此症。
9 流行病學
後尿道瓣膜症最常見於兒童,是男性患兒下尿路梗阻中最常見的病因。先天性瓣膜梗阻的發病率爲每5000~8000個男嬰中有1例。也有對胎兒進行B超檢查時發現每1250例中有1例。後尿道瓣膜症所造成的後果是對下尿路不同程度的梗阻。梗阻程度決定了其病程發展,嚴重者造成雙腎積水,也可能併發雙腎發育異常和(或)肺發育不良,此類患兒很難存活。梗阻輕者少見,由於梗阻程度相對較輕,症狀不明顯,只是在患兒長大後出現輕度排尿症狀。
10 後尿道瓣膜的病因
後尿道瓣膜症的病因不清楚,因偶有家族史,有人認爲是中腎管的發育異常,也可能是多因素的結果,也有人認爲是尿生殖竇發育異常造成的(圖3)。
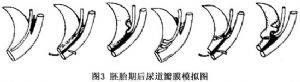
對於後尿道瓣膜的形成有4種學說:
1.正常精阜的遠近端均有幾條黏膜皺襞,如果這些黏膜皺襞肥大,突入尿道,即形成第Ⅰ型或第Ⅱ型後尿道瓣膜。
2.胚胎時期的尿生殖膜沒有完全消退,尿生殖膜的殘留,即形成了第Ⅲ型後尿道瓣膜。
3.中腎管或苗勒管先天畸形。
11 發病機制
後尿道瓣膜症造成下尿路梗阻,在胎兒期所引起的主要危害是原腎組織在腔內高壓環境下發育勢必導致尿路發育的異常,包括膀胱、輸尿管平滑肌和腎實質的結構及功能的損害。
11.1 膀胱功能障礙
約25%的後尿道瓣膜症患兒中有不同程度的膀胱功能異常,大多表現爲尿失禁。過去曾認爲與括約肌障礙有關(由於瓣膜位於括約肌水平,膜部尿道及膀胱頸發育異常)。尿流動力學檢查的出現使人們認識到後尿道瓣膜症多合併原發性膀胱功能障礙,而且不會因後尿道梗阻解除後有所緩解,並會影響患兒的預後。從不同的有關後尿道瓣膜症患兒的報道研究發現,該症患兒往往併發有幾種膀胱逼尿肌功能的異常,包括原發性肌源性障礙、無抑制性膀胱、低順應性膀胱。膀胱功能障礙不僅表現爲尿失禁,而且表現爲膀胱和輸尿管內壓增高,導致腎功能損害。同時有尿失禁患兒的膀胱功能障礙比能正常控制排尿的患兒要更嚴重。治療應從膀胱功能障礙和排空能力方面爲切入點,先膽鹼能性藥物以減少無抑制性逼尿肌收縮、間歇導尿治療以提供滿意的膀胱排空,必要時行膀胱增大手術來改善膀胱容量和其順應性。定時排尿以維持膀胱內低壓,對降低上尿路腔內壓力和改善腎功能有利。
11.2 膀胱輸尿管反流(vesicoureteric reflux,VUR)
膀胱輸尿管反流是後尿道瓣膜症的常見併發症之一,在該症最初診斷時有1/3至1/2的患兒合併有膀胱輸尿管反流。其中大多數是繼發於膀胱內壓增高、輸尿管憩室和膀胱輸尿管連接部功能喪失。有一些病例膀胱輸尿管反流是原發的,是由於輸尿管胚芽發育異常所致。後尿道瓣膜合併雙側膀胱輸尿管反流者病死率大於57%,一側反流者爲17%,無反流者爲9%。 在經過治療的後尿道瓣膜症患兒中,約1/3的病例在後尿道梗阻解除後膀胱輸尿管反流自行緩解;另外1/3的病例反流可繼續存在,但在藥物治療下反流不引起問題;其餘患兒在隨訪過程中如發現膀胱輸尿管反流加重,應儘早行輸尿管膀胱再植術。
11.3 腎積水
在尿道明顯梗阻、輸尿管不同程度明顯擴張的病例,經過內鏡下切除後尿道瓣膜或膀胱造瘻術,梗阻一旦解除,腎積水將逐漸減輕。如果腎積水未減輕,要想到是否存在輸尿管膀胱連接部梗阻,輸尿管動力性梗阻不能產生有效的蠕動,腎積水是否繼發於膀胱內壓增高或尿流量增高,這些因素將在不同的病例中產生不一樣的影響。有學者指出在後尿道瓣膜切除術後,輸尿管管徑減小、腎積水緩解將需幾年時間,並建議在腎功能穩定和尿路感染能夠控制時,輸尿管的進一步外科治療可暫緩考慮。
膀胱尿動力學檢查提示患兒有無低順應性膀胱合併膀胱內壓增高,則必須在行輸尿管成形術前予以糾正。上尿路的尿動力學檢查有利於輸尿管非梗阻性擴張和輸尿管膀胱連接部梗阻的鑑別。利尿性腎圖對合並腎功能障礙、稀釋性、高流量尿、輸尿管擴張等幫助不大。此時經皮穿刺行上尿路壓力及尿流量測定(Whitaker試驗)通常是非常必要的,對尿流量的測定也是很重要的。許多後尿道瓣膜症患兒合併有明顯的低滲尿,像原發性尿崩症患兒一樣有很高的尿流量也將引起持續的輸尿管擴張。
11.4 對腎臟功能的影響
由於輸尿管高壓的影響,幾乎一半的患兒有明顯的尿濃縮功能障礙。對後尿道瓣膜症治療目的是最大限度地保留腎臟功能。在認識後尿道瓣膜症的早期(30年前)約有25%的患兒1歲內死亡,25%於兒童期死亡,約50%生存到青年期合併不同程度的腎功能障礙。現在,新生兒因腎功能障礙和膿毒血癥而死亡的病例很少見,其中在新生兒期死亡患兒的病因多是合併肺發育不良而呼吸衰竭。然而在後尿道瓣膜症患兒出生時可能合併有嚴重的腎功能障礙,即使在解除梗阻後,由於尿液瀦留或反流而導致感染,也可能發展爲由於腎功能受損合併高血壓。腎功能的障礙可能是腎實質發育不良、腎積水、感染性腎萎縮或可能由於腎臟超濾而導致漸進性腎小球硬化的結果。
後尿道瓣膜症多合併腎實質發育不良,其表現爲腎實質微囊性變,特別是在腎皮質外周帶比較明顯,這可能是後腎胚基在腔內壓增高的情況下發育而成的結果。也有學者指出後尿道瓣膜症合併腎發育不良的病因是原發性胚胎髮育異常造成的,表現爲輸尿管胚芽發育的位置異常。因此常見的VURD綜合徵(瓣膜、一側膀胱輸尿管反流、腎發育不良)也是輸尿管胚芽發育異常表現之一。一些合併症的發生也對腎臟的損害起到緩衝作用,如巨大的單側膀胱輸尿管反流、較大的膀胱憩室及尿性腹水。它們對降低腔內壓力起到積極作用。
由於後尿道瓣膜症造成尿路梗阻,輸尿管壓力增高首先影響最遠端腎單位,一些患兒尿濃縮功能受損比腎小球濾過率受損程度要嚴重,導致尿流量增高,出現嚴重的脫水和電解質平衡失調。同時,尿流量增高導致輸尿管和膀胱功能障礙已如前述。
12 後尿道瓣膜的臨牀表現
有後尿道瓣膜的小孩子可出現不現程度的排尿梗阻症狀。常有尿線無力、排尿中斷、淋漓不盡、尿路感染和膿毒血癥。嚴重的梗阻可以引起腎積水,可在腹部觸及包塊,並在下腹部觸及膨脹的膀胱。少數病人可在兩側肋腹部觸及積水的腎臟。多數患兒出生後發育遲緩,除慢性疾病體徵體外檢可無其他發現。
12.1 排尿障礙
稍年長兒童可被親人發現有排尿困難症狀,排尿時需加腹壓,有尿頻及尿流滴瀝,甚至充溢性尿失禁,遺尿症狀比較嚴重而頑固。但年齡幼小者自己不能陳述而易被親人忽略。
12.2 恥骨上或腰部腫塊
恥骨上或腰部腫塊爲常見體徵。因排尿障礙致膀胱尿瀦留及繼發腎積水,又因兒童腹壁及腰部肌肉較薄弱,充盈的膀胱及積水的腎臟易於觸及。排尿時腰部脹痛提示膀胱輸尿管反流。
12.3 發育及營養不良
因腎功能障礙導致發育及營養不良,患兒身高、體重及智力發育均遲於實際年齡,常有貧血及低蛋白血症。
12.4 腎功能障礙
腎功能檢查濃縮功能減退,嚴重者血BUN及Cr升高,有代謝性酸中毒及電解質紊亂表現。
12.5 尿路感染症狀
12.6 其他
15 輔助檢查
15.1 產前超聲檢查
嚴重氮質血癥的患兒,超聲波檢查可以發現腎輸尿管積水及膀胱擴大。在妊娠28周的胎兒如發現有腎輸尿管積水及膀胱擴大,爲典型的後尿道瓣膜徵象。後尿道瓣膜症在產前檢出的尿路畸形中佔10%,被檢出率位於腎盂輸尿管連接部梗阻、先天性巨輸尿管症之後,居第3位。超聲特點是:①多可見雙腎、輸尿管積水;②膀胱壁增厚,膀胱有尿瀦存;③前列腺尿道擴張、延長;④母體羊水量少。由於常不典型,易與梅乾腹綜合徵及雙側中度膀胱輸尿管反流混淆,這些變化須於小兒出生後複查。
15.2 尿流率測定
15.3 尿道造影
尿道造影對診斷有重要價值,排尿性膀胱尿道造影更有價值。有大量殘餘尿的患者在撮片前應進行導尿,並將從導尿管引出的尿液常規送培養。長期嚴重的梗阻,膀胱造影可以發現膀胱輸尿管返流和膀胱小梁形成,在排泄性膀胱尿道造影片上常能顯示後尿道延長和擴張,膀胱頸抬高;排泄性尿路造影可顯示輸尿管和腎積水。最常見的第Ⅰ型,可見到瓣膜處有很薄的一層充盈缺損,缺損的近端後尿道擴張,膀胱頸部肌肉突入,似有狹窄,後尿道極度擴張時,與膀胱頸連在一起,形似葫蘆。梗阻遠端尿流極細,可見反流入生殖道,半數有膀胱輸尿管反流(單側或雙側)。第Ⅱ型及第Ⅲ型(精阜近端有隔膜者)後尿道並不擴張。精阜近端有隔膜的第Ⅲ型,當行逆行尿路造影時,造影劑於隔膜處受阻,造影劑停留在後尿道內,把隔膜鼓向膀胱呈球狀。逆行尿路造影及排尿性膀胱尿道造影對比檢查,診斷價值更大。
15.4 尿道鏡檢查及膀胱鏡檢查
在全身麻醉下行尿道鏡檢和膀胱鏡檢,可見膀胱小梁小房形成,少數還可見憩室,以及膀胱頸,三角區肥厚,並在前列腺尿道遠端可直接看到瓣膜而明確診斷。若在恥骨上擠壓膀胱可進一步顯示瓣膜與梗阻的關係。但文獻報道其檢出率並不比膀胱尿道造影高。
15.5 靜脈尿路造影
除雙側腎、輸尿管積水外,靜脈尿路造影可見腎濃縮功能差。兩側積水的程度可不一致,亦可爲單側。當腎功能喪失後,靜脈腎盂造影可不顯影。腎盂輸尿管正常者,並不能完全排除尿道瓣膜。
15.6 核素腎圖
15.7 腎核素掃描
16 後尿道瓣膜的診斷
後尿道瓣膜所致的尿道梗阻對泌尿系統損害極大,應早期診斷,及時治療。凡有以下臨牀症狀者,均應考慮到患有尿道瓣膜的可能性,應作進一步檢查。
16.1 新生兒
(3)胎尿性腹水。
(5)出生時即有明顯脫水。
16.2 幼兒期
(3)腰部可觸及包塊,特別是雙側腰部包塊。
(4)膀胱尿瀦留。
(5)發育障礙。
(6)慢性腎功能不全。
17 鑑別診斷
17.1 先天性膀胱頸攣縮
先天性膀胱頸攣縮多見於小兒,因膀胱頸部肌肉、纖維組織增生及慢性炎症,導致膀胱頸部狹窄而發生尿路梗阻。有排尿困難、尿瀦留、膀胱輸尿管反流、腎輸尿管積水、腎功能減退及反覆發作的尿路感染。直腸指檢可觸及膀胱頸部硬塊。排尿期膀胱尿道造影示膀胱出口抬高,膀胱底部呈圓形,膀胱尿道鏡檢查可見膀胱頸部環狀狹窄,後脣呈堤狀隆起,三角區肥厚,膀胱底部凹陷。
17.2 先天性精阜增生
先天性精阜增生系精阜先天性增大,突入尿道,形成阻塞所致的排尿障礙性疾病。可有排尿困難、尿線無力、尿頻、尿失禁、遺尿、腎功能不全、水電解質紊亂等表現。排尿期膀胱尿道造影可見後尿道充盈缺損,其上之尿道擴張,膀胱輸尿管反流。尿道鏡檢查可見隆起、肥大的精阜。
17.3 尿道狹窄
由先天性、炎症性、損傷性、醫源性等原因所造成的尿道纖維組織增生,導致尿道管腔的狹窄。有排尿困難、尿瀦留,甚至繼發感染。尿道造影可顯示狹窄段。用尿道探子探查時,可在狹窄段受阻。
17.4 神經源性膀胱
神經源性膀胱系控制排尿的中樞或周圍神經受到損害後所引起的排尿功能障礙。有排尿困難、尿失禁、尿瀦留、雙腎積水、腎功能減退及繼發尿路感染。一般多由於外傷或手術所致的神經損傷或脊柱裂、脊膜膨出、骶骨發育不良等先天性畸形引起,也可由糖尿糖尿病,脊髓灰、白質炎等全身性疾病或某些藥物引起。除排尿困難等症狀外,尚有便祕、大便失禁、膀胱感覺減退或消失,會陰部皮膚感覺減退或消失,肛門括約肌張力減退,肢體癱瘓等表現。膀胱造影可見膀胱呈“聖誕樹”樣改變。尿動力學檢查示膀胱順應性增加、膀胱逼尿肌收縮力減退或喪失。
18 後尿道瓣膜的治療
對嬰兒後尿道瓣膜症所引起的嚴重尿路梗阻的首要治療是糾正水、電解質失衡,控制感染及經尿道或膀胱置管引流,應儘可能保護腎功能並使腎功能最大限度地得到恢復,改善一般情況。一般來講,導管引流5~7天,即可適當地恢復現存的腎臟功能。
對於輕度、中度梗阻伴有輕微氮質血癥者,可選用經尿道電灼瓣膜,療效滿意。少數病人,可通過插入導尿管、膀胱鏡,或經會陰部切開尿道插入尿道探子破壞瓣膜,擴張尿道。
近年來,由於內鏡的應用使後尿道瓣膜症較易得到早期診斷及治療。在腎功能改善後,可經尿道或膀胱電灼瓣膜。可用8F內鏡或輸尿管鏡觀察尿道,瞭解外括約肌部位。如經尿道放入內鏡,從膀胱內向外沖水則可見瓣膜向外張開,電灼5點、7點及中間12點部位的瓣膜。對不能經尿道放入內鏡者可經膀胱造口處放入內鏡,順行電灼瓣膜,此法的優點是在擴張的尿道中能清楚看到瓣膜,對尿道創傷小。若後尿道過分伸長,膀胱尿道鏡不能抵達瓣膜部位,可選用可彎曲性膀胱尿道鏡,也可經輸尿管鏡用Nd-YAG激光切除後尿道瓣膜。
對一般情況較差的小嬰兒、新生兒或早產兒可先行膀胱造口(把膀胱前壁固定在腹壁上開窗,不帶造瘻管)引流尿液,待一般情況好轉後再電灼瓣膜,很少使用輸尿管皮膚造口或腎造瘻。現已很少採用開放性後尿道瓣膜切除術和尿道擴張術治療後尿瓣膜症。
凡經電灼瓣膜後應密切隨訪,觀察膀胱是否能排空及腎功能恢復情況,有無複發性尿路感染。臨牀上,小兒一般情況的改善較快;但膀胱的恢復要慢得多,而擴張輸尿管的恢復更慢。有些膀胱輸尿管反流可能會緩解乃至消失。若仍有膀胱輸尿管反流可作具有抗反流作用的輸尿管膀胱再植術,使膀胱輸尿管具有抗反流作用。若腎、輸尿管積水無改善,仍持續有單側嚴重反流,應鑑別輸尿管有無梗阻,可考慮行輸尿管成形及輸尿管膀胱再植術。若腎臟無功能,可能是嚴重發育異常腎,則考慮行患側腎切除術。在隨訪中,一小部分小兒經電灼瓣膜後仍持續有排尿困難,則需行尿流動力學檢查,可能合併膀胱逼尿肌功能障礙、膀胱頸肥厚、膀胱容量減小等,可採用相應的藥物治療、間歇導尿或膀胱擴大術來改善排尿困難症狀。
梗阻嚴重引起不同程度的腎積水,出現尿性膿毒血癥和氮質血癥的患兒,應給予抗菌素,留置導尿管和糾正和電解質平衡紊亂等治療,膀胱輸尿管返流及腎發育不良的患兒,應行膀胱造瘻術。
大多數嚴重腎積水患兒,因爲輸尿管擴張馳緩,膀胱三角區肥厚,導致輸尿管膀胱連接部梗阻,單行膀胱造瘻和瓣膜切除效果不滿意。對於這些病人,需行輸尿管皮膚造瘻,才能達到保護腎功能和減輕或消除腎積水,待腎積水功能改善後,再行瓣膜切除和輸尿管重建術。
尿路轉流時間應儘可能短,長時間膀胱及上尿路轉流能引起永久性膀胱攣縮。Johnston(1979年)報道尿道瓣膜的患兒約50%伴有膀胱輸尿管返流,雙側返流預後往往很差。在梗阻解除後,1/3病人返流能自然消失,還有2/3病人返流需手術治療。