7 概述
小梁切除術是在角膜緣建立一條新的眼外引流通道,將房水由前房引流至球結膜下間隙由周圍組織吸收。鞏膜板層覆蓋引流口,限制房水過多流出,在一定程度上減少術後低眼壓淺前房以及伴隨而來的併發症。小梁切除術的眼壓控制率在75%,影響遠期降壓效果的主要原因是濾過道纖維化。
8 適應證
藥物和激光治療不能阻止進行性視神經損傷和視野缺損的各類青光眼。由於手術技術的改進和抗代謝藥物的應用,小梁切除術後的眼壓水平可與全層鞏膜穿通濾過術後的眼壓水平相近,因此現在小梁切除術幾乎可以適用於所有需要做眼外濾過術的青光眼。
1.藥物和激光治療無效,有進行性視野損害的原發性開角型青光眼。
5.某些繼發性青光眼,如青光眼睫狀體炎綜合徵、葡萄膜炎、房角粘連的青光眼。
9 術前準備和麻醉
應該讓患者對自己病情和預後有足夠了解。
調整術前用藥。保目明(propine)或1%腎上腺素、抗膽鹼酯酶抑制劑如碘磷定、優目縮等應停用兩週,以便減少血管充血和術中出血。停用碳酸酐酶抑制劑和β腎上腺素阻滯劑2~3日,使手術以後房水生成處於正常狀態,有利於濾過泡的形成。術前3日滴用抗生素眼藥水如0.3%妥布黴素(tobramycin)。慶大黴素眼藥水可能刺激球結膜,產生球結膜充血,儘量避用。術前一日可開始滴用1%潑尼松龍,每日4次。如果患者沒有滴用過毛果芸香鹼,術前一小時滴用1~2次。如果術前眼壓明顯升高(40mmHg以上),應靜脈滴注20%甘露醇,以便減少術中併發症。如果患者服用阿司匹林類藥物,應停用5日。如果虹膜或前房角有新生血管,應先進行全視網膜光凝,以便增加濾過術的成功率。
11 手術步驟
 |  |
| 圖1 | 圖2 |
1.角鞏膜緣角膜穿刺 一般位於顳下方(圖1),大小應足於使細沖洗針頭穿入前房(圖2)。眼外濾過術中角膜穿刺提供了術中前房內注水、沖洗、檢查鞏膜瓣滲水程度,以及術畢時恢復前房的通道。
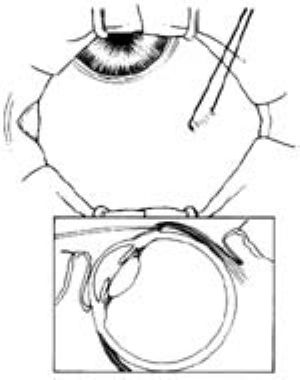
2.縫上直肌牽引線(圖3)。
 |  |
| 圖3 | 圖4 |
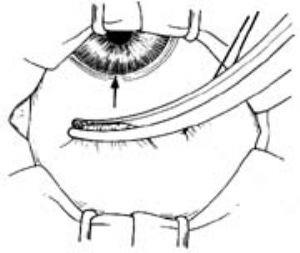
3.做球結膜瓣 球結膜的位置一般選擇於上方。根據需要,也可選擇於其他象限,甚至於下方。球結膜瓣有以角膜緣爲基底和以穹隆部爲基底的兩種。對於球結膜較厚的年輕患者,希望術後眼壓控制得較低,可以去除球筋膜。
⑴角膜緣爲基底的結膜瓣:助手用無齒平鑷夾住球結膜向瞳孔側牽拉(圖4)。
 |  |
| 圖5 | 圖6 |
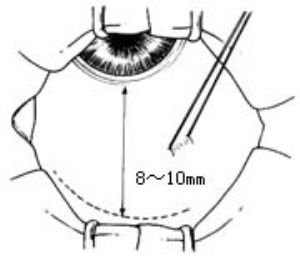
切口距角膜緣8~10mm(圖6)。
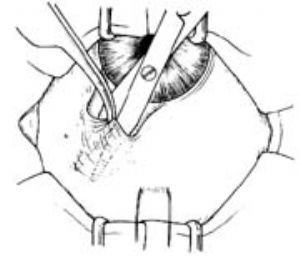
在直視下沿鞏膜平面向前分離直至角膜緣(圖7)。
 |  |
| 圖7 | 圖8 |
⑵穹隆部爲基底的結膜瓣:上方或其他象限角膜緣剪開球結膜和球筋膜約3個鐘點範圍(圖8)。
 |  |
| 圖9 | 圖10 |
4.做鞏膜瓣 鞏膜瓣的形狀與術後眼壓控制水平沒有關係,可採用四邊形、三角形等。用燒灼器在準備做鞏膜瓣的切口處燒灼止血(圖10),但燒灼不能過份。
 |  |
| 圖11 | 圖12 |
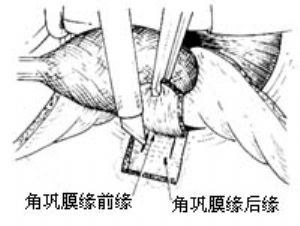
用銳刀做以角膜緣爲基底的鞏膜瓣,先做兩條垂直於角膜緣的切口,前端直至清亮的角膜,但不能傷及球結膜瓣。然後做一平行於角膜緣的切口,並將三邊連起,做成3mm×3mm的四邊形。切口的深度約爲1/2或1/3鞏膜厚度(圖11)。用鑷子夾住鞏膜瓣邊緣,儘量翻轉,向瞳孔側輕輕牽拉。用銳刀以幾乎平貼鞏膜的方向輕輕地劃斷鞏膜層間的纖維(圖12)。
向前分離,直至清亮角膜區內1mm(圖13)。
 |  |
| 圖13 | 圖14 |
5.切除角鞏膜深層組織 前房角形態部分地決定了角鞏膜深層組織切除的位置。在窄房角中,特別是周邊部虹膜前粘連時,角鞏膜深層組織切除的部位應比通常靠前一些,以避免傷及虹膜根部和睫狀體。
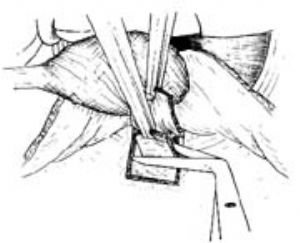
助手用鑷子夾住鞏膜瓣邊緣,輕輕地向瞳孔側牽拉。術者用銳刀尖先做兩條間隔約爲1.5~2mm,從角鞏膜緣前界至其後界的平行鞏膜切口(圖14)。
然後於這兩條切口之間的角鞏膜緣前界做平行於角鞏膜緣的切口(圖15)。
 |  |
| 圖15 | 圖16 |
用鑷子夾住角鞏膜組織的遊離邊緣,並向後翻轉,然後用剪刀剪除角鞏膜深層組織1.5mm×1mm或2mm×1.5mm(圖16)。
 |  |
| 圖17 | 圖18 |
6.周邊部虹膜切除 用鑷子夾住角鞏膜切口中暴露的虹膜組織,輕輕提起,稍向後轉。將虹膜剪刀平行於角鞏膜緣做周邊部虹膜切除(圖18)。沖洗角鞏膜切除部位,用虹膜恢復器輕輕地從角鞏膜切除處向瞳孔方向按摩角膜,恢復虹膜。
7.縫合鞏膜瓣 將鞏膜瓣復位。於其兩遊離角各用10-0尼龍線間斷縫合一樣,打結(圖19)。
 |  |
| 圖19 | 圖20 |
然後將平衡鹽水經角膜穿刺處注入前房,觀察鞏膜瓣側邊液體外滲情況(圖20)。如果外滲過多,應加鞏膜瓣縫線。如果外滲過少,表明鞏膜瓣縫線太緊,應予調整。
8.縫合球結膜傷口 如果是以角膜緣爲基底的球結膜瓣,用10-0尼龍線間斷或連續褥式縫合傷口(圖21)。
 |  |
| 圖21 | 圖22 |
如果是以穹隆部爲基底的球結膜瓣,於球結膜切口的兩端角鞏膜處各縫一針(圖22)。
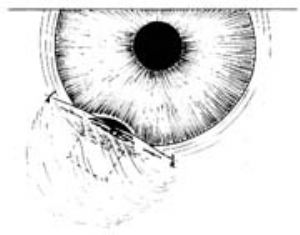
爲防止術後早期傷口的滲漏,可予球結膜切口邊緣作平行於角鞏膜緣的間斷縫合,使球結膜傷口邊緣與周邊部角膜密切接觸(圖23)。
 |  |
| 圖23 | 圖24 |
9.恢復前房 縫合球結膜傷口後,經角膜穿刺處向前房內注入平衡鹽水,以便恢復前房和了解結膜傷口滲漏情況。如果發現滲漏,應加縫線。
12 術中注意事項
1.小梁切除與眼壓控制。小梁切除最大的優點是其技術容易改進,小梁切除的大小可以由醫生控制,以達到不同的治療效果。
2.切除組織大小與房水外引流有直接關係。切除組織大,不易受虹膜、睫狀突血塊阻塞,鞏膜內板層保留組織與外板層重疊少,房水引流通暢。切除組織小,則反之。所以有人推薦採用環鑽術鑽取鞏膜內板層。從多年實踐來看,環鑽很難在直視下完成,切下組織大小恆定,不能根據病情改進方法,遠期降壓效果不如小梁切除,故目前多不採用。
3.術中小梁切除口房水外漏過多,前房難於形成,可在局部前房角內注射少許透明質酸鈉,恢復前房,預防虹膜前粘連。前房內保留分散性黏彈劑有利於維持術後前房。
4.手術部位選在鼻上爲好,留出顳側供以後二次手術和白內障手術選用。
5.在角膜緣切開結膜時要注意儘量保留結膜下組織,有利於縫合。
6.鞏膜表層燒灼止血不能太重,以免術後瘢痕增生,增大房水排出阻力。
7.鞏膜瓣邊緣可厚些,有利於縫合,最好不用有齒鑷夾持鞏膜瓣,以免撕裂。
9.虹膜切除應大於小梁切除寬度,防止根部虹膜嵌頓於小梁切除口內。
10.一旦完成虹蟆周邊切除,禁將任何器械自切口伸入前房,防止損傷晶狀體懸韌帶。
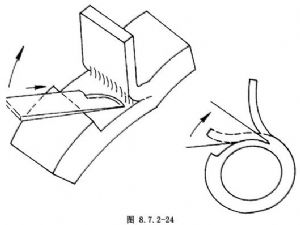
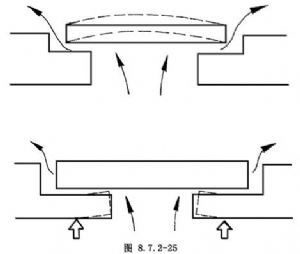
11.鞏膜瓣薄厚與術後眼壓控制有明顯關係。厚度爲全鞏膜1/3的薄瓣,保護作用較弱,房水排出阻力小,引流通暢。而>1/2的厚鞏膜有很好的保護作用,但房水排出的阻力較大(圖8.7.2-24,8.7.2-25)。
13 術後處理
1.控制炎症 術眼滴可的松和抗生素眼液(圖8.7.2-26A~C)。



2.預防感染 口服地塞米松0.75mg,3/d,共3~5d。根據術眼前房反應輕重程度,給予結膜下抗生素和激素。
3.託品酰胺滴眼使睫狀肌處於麻痹狀態,拉緊晶狀體懸韌帶隔;減少炎性液滲出;預防虹膜後粘連。
4.對於具有濾過泡失敗因素的患者,如年齡小於40歲、人工晶體或無晶狀體者、以前的濾過手術失敗者、活動性葡萄膜炎、新生血管性青光眼、先天性青光眼、穿通性角膜移植術者,以及接受過鞏膜環扎術的患者,可於術後1~2天給予氟尿嘧啶球結膜下注射。注射部位應有濾過泡對側,不要位於濾過泡附近。一般每日注射一次,每次5mg,持續一週。以後隔日一次,持續一週。
5.每日或隔日測定眼壓,術後2周內眼壓波動在5~15mmHg(0.67~2.0kPa)爲好。
6.每日行裂隙燈檢查,重點注意以下幾點 ①前房深度:術後1~5d前方淺屬正常,以後前房逐漸加深;②結膜濾泡大小:術後早期濾泡較爲彌散,扁平,以後漸漸侷限於鞏膜瓣表面。泡大小與前房深度常有密切關係,前房淺時往往濾泡較大;③前房內反應:多數術後反應輕微,房水蛋白和細胞可在數日內完全吸收。長期高眼壓下或急性閉角型青光眼術後房水反應稍重,少數可有纖維蛋白滲出,虹膜後粘連。
7.術後7~10d拆除結膜縫線。
8.如果前房形成,眼內反應輕微,視力部分恢復,眼壓在15mmHg(2.0kPa)以下,可計劃安排出院。
9.如果術後連續2d眼壓仍高於3.3kPa(25mmHg),可以行前房鏡檢查,觀察內切口有無阻塞,房角有無積血和色素。查找高眼壓的原因,若爲內口處血塊阻塞或縫線過緊,房水外流不暢,可用示指經下瞼壓迫眼球下部,增加眼壓促進血塊排出;若爲虹膜根部阻塞內切口,可先縮瞳,然後用棉籤壓迫鞏膜瓣處,致使虹膜根部脫離內切口。通常於手指加壓後,濾過增大,眼壓下降。持續而過度加壓眼球,產生前房變淺、縫線鬆脫、結膜和鞏膜裂開、前房出血等,應當避免。指壓降壓應爲間歇性,可重複多次。但病人在家中採用指壓法尤爲慎重。
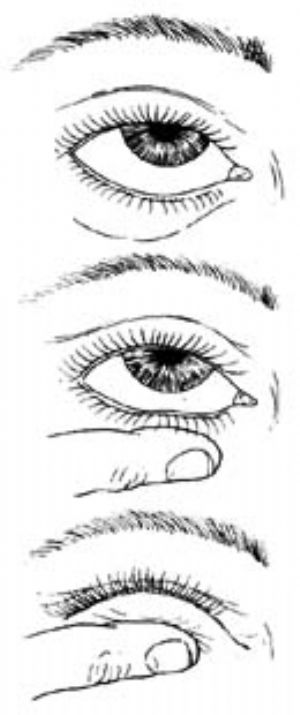
指壓眼球是眼外濾過術後重要的輔助治療,可促使房水經角鞏膜切口處外滲,形成一個有功能的濾過泡。如果眼壓超過12mmHg,前房已經形成,就可以開始指壓眼球,每日2~3次。開始時應由醫師在裂隙燈下進行。指壓部位應位於濾過泡的對側,例如濾過泡位於上方時,應將指頭放於下瞼,向眼球中心加壓,持續10秒鐘,鬆開5分鐘,連續3~5分鐘(圖24)注意不能過度指壓眼球,防止前房消失、前房出血和傷口裂開。
10.一般不使用房水抑制劑,以免減少濾過,對雙眼先後手術的病人,可先做眼壓高的眼。
12.術後1個月房角鏡檢查。