2 英文參考
local anaesthesia
local anesthesia
利用阻滯神經傳導的藥物,使麻醉作用侷限於軀體某一局部稱爲局部麻醉(local anesthesia)。感覺神經被阻滯時,產生局部的痛覺及感覺的抑制或消失;運動神經同時被阻滯時,產生肌肉運動減弱或完全鬆弛。這種阻滯是暫時和完全可逆的。
3 局部麻醉的發展史
在應用乙醚、氯仿等全身麻醉的階段,由於施用方法簡陋,經驗不足,病人不夠安全。這期間1853年Pravaz和Wood發明了注射針筒,爲局麻的 應用提供了工具。
1860年Nieman發現了可卡因,1884年Koller根據Freund的建議,證明可卡因滴入眼內可產生麻醉,用於眼局部手術。次年Halstead開始將可卡因用於下頜神經阻滯,是神經阻滯的開端。同年Corning在狗進行了脊麻的實驗,在未抽出腦脊液的情況下,注射可卡因,意外的產生了下肢麻痹的現象,爲硬膜外阻滯麻醉的開端。
1891年英國 Wynter和德國Quincke介紹了腰椎穿刺術。
1897年Braun加腎上腺素於可卡因以延長局麻時效。
1898年Bier在動物及人做蛛網膜下腔阻滯成功。
1901年Sicard和Cathelin分別成功的進行骶管阻滯,並於1903年報告了80例可卡因硬膜外阻滯的經驗。
1904年Barcock首先用低於腦脊液比重的溶液性脊椎麻醉。
1905年Einhorn合成普魯卡因,次年Braum應用於臨牀。
1907年Barker用較腦脊液重的溶液脊椎麻醉。同年Sterzi將普魯卡因用於腰部硬膜外阻滯。
1913年Meile用側入法穿刺行胸部硬膜外阻滯成功。1920年Pages倡導用硬膜外阻滯麻醉。
1921年Fidelpage以穿刺時黃韌帶抵抗消失感並無腦脊液流出來判定硬膜外阻滯。
1922年Labat刊行《局部麻醉學》一書。
1924年Buluhebckuu倡導用腎周圍阻滯封閉,爲封閉阻滯的開端。
1926年Janaen首先發現硬膜外腔的負壓現象,並認爲是由於穿刺時推開硬膜所產生的負壓。
1928年Firsleb合成了丁卡因。
1931年Dogliotti採用血漿等粘滯性溶液配藥,可延長麻醉時間,增加麻醉的安全性。
1932年Cutierrey用懸滴法以確定穿刺針進入硬膜外腔。
1940年Lemmon倡導用分次脊椎麻醉。同年Cleland首先經硬膜外腔插入細導管行連續硬膜外阻滯。
1943年Lofgren和Lundguist合成了利多卡因,1948年用於臨牀。
1949年由Cordello等推廣應用18號Tuochy針置入導管,行連續硬膜外阻滯。以後相繼出現的局麻藥由甲哌卡因(1956年)、丙胺卡因(1960年)、布比卡因(1963年)、羅哌卡因等。由於新的局麻藥不斷涌現,使用方法不斷改進,局部和神經阻滯麻醉,包括椎管內阻滯,已成爲目前臨牀上應用較多的一種麻醉方法。
4 局部麻醉的一般原則
1、麻醉應完善。完全阻滯疼痛傳導的徑路可達到無痛和避免因疼痛刺激引起的全身反應。
2、麻醉前應向病人作充分解釋以取得合作。不能合作者,如必須行局部麻醉,應在基礎麻醉或強化麻醉下施行。
3、麻醉前或麻醉期間可適當應用鎮靜、鎮痛藥以降低大腦皮質的興奮性。
4、麻醉前詢問病人對局麻藥有無不良瓜,並根據需要選擇適當的局麻藥及其濃度和用量。應用前應經至少二人對所用藥物名稱和濃度進行覈對。
5 局部麻醉方法和臨牀應用
(一)表面麻醉
1、局麻藥直接與粘膜接觸後,穿透粘膜作用於神經末梢而產生局部麻醉作用。
2、給藥方法:用噴霧器噴於粘膜表面;以棉球塗抹在粘膜表面;以棉球或紗條填充。爲達到完善的麻醉,常需多次給藥,一般2~3次,每次相隔5分鐘。
4、適應證:眼、耳鼻喉、氣管、尿道等部位的粘膜麻醉。不同部位應選擇不同藥物濃度,如角膜選用低濃度藥物。
1、將局麻藥注入手術區域的組織內,阻滯神經末梢而達到麻醉作用。
2、操作方法:“一針技術”,即先行皮內注藥形成皮丘,再從皮丘邊緣進針注藥形成第二個皮丘,沿手術切口形成皮丘帶。“分層注藥”,即浸潤一層起開一層,以達到完善麻醉的目的。每次注藥前應回吸或邊注藥邊進針,以免血管內注藥。
(三)神經阻滯
1、將局麻藥注射於神經幹、叢、節的周圍,阻滯其衝動傳導,使受該神經支配的區域產生麻醉作用。
6 常用神經阻滯方法
 |
| 圖1 頸叢的組成 |
 |
| 圖2 臂叢的組成 |
 |
| 圖3 臂叢阻滯入路 |
 |
| 圖4 股神經解剖 |
 |
| 圖5 坐骨神經側臥位阻滯法 |
 |
| 圖6 坐骨神經前路阻滯法 1.髂前上嵴 2.恥骨結節 3.大轉子 4.坐骨神經 |
 |
| 圖7 坐骨神經仰臥位阻滯法 |
 |
| 圖8 星狀神經節阻滯法 |
(一)頸神經叢阻滯
1、解剖(圖1)
(1)由頸1~4脊神經腹支組成,分爲頸淺叢和頸深叢。
(2)頸淺叢支配頸部皮膚感覺。
(3)頸深叢支配頸部肌肉。
2、操作方法:
(1)病人仰臥,頭向對側偏轉並向後仰,常規皮膚消毒。
(2)頸淺叢阻滯:在胸鎖乳突肌後緣中點作一皮丘,與皮膚平面垂直進針達筋膜處。回吸無血液即注入局麻藥5~10ml。
(3)頸深叢阻滯:乳突後下1cm下方爲第2頸椎橫突,其下沿胸鎖乳突肌後緣每隔1.5~2cm處的下方爲第3、4頸椎橫突。當針刺入達橫突後,回吸無腦脊液或血液,分別注入局麻藥3~4ml,即將該側的頸深叢阻滯。
(4)改良頸深叢阻滯法:於胸鎖乳突肌後緣中點進針,當穿刺針達頸3或頸4橫突後,回吸無腦脊液或血液即注入局麻藥10ml。
4、禁忌證:呼吸道梗阻,不能合作者。
5、併發症:膈神經阻滯可引起呼吸功能障礙;誤入蛛網膜下腔引起全脊麻;局麻藥毒性反應;喉返神經阻滯;頸交感神經阻滯導致霍納綜合徵(horner's syndrome)。
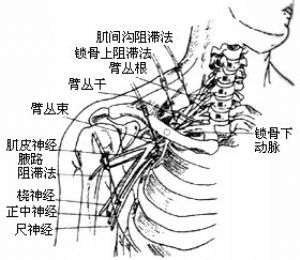
(二)臂神經叢阻滯
1、解剖:
(1)由頸5~8和胸1脊神經的腹支組成,少數含有頸4和胸2脊神經腹支(圖2)
(2)各神經分支經過前、中斜角肌之間的肌間溝,並形成三幹。三幹沿鎖骨下動脈方向向外、下延伸,越過鎖骨後第一肋骨面進入腋窩,分成橈、正中、尺和皮神經。
(3)主要支配上肢的感覺和運動。
(4)常用阻滯方法有三種(圖3);
2、肌間溝阻滯法:
(1)操作方法:
①病人仰臥,前臂下垂,頭轉向對側。
②常規皮膚消毒後,鋪治療巾。
③在環狀軟骨(c6)水平,胸鎖乳突肌外側觸及前斜角肌,再往外可觸到一凹陷,即爲肌間溝。
④穿刺針向背、尾方向刺入,有穿破鞘膜感和異感出現,證明定位正確。
⑤回吸無腦脊液或血液即注入局麻藥15~25ml(含腎上腺素5μg/ml)。
(3)併發症:蛛網膜下腔或硬膜外腔阻滯。
3、鎖骨上阻滯法:
(1)操作方法:
①病人仰臥,雙臂靠身平放,頭轉向對側,肩下墊一小枕。
②常規皮膚消毒後,鋪治療巾。
③在鎖骨中點上緣1~1.5cm處進針,並向內、後、下方向緩慢推進。當觸及第一肋骨或出現異感時,證明定位正確。
④固定穿刺針,回吸無血液後注入局麻藥20~30ml(含腎上腺素5μg/ml)。
(2)適應證:上臂、前臂及手掌部手術。
4、腋路阻滯法:
(1)操作方法:
①病人仰臥,上臂外展90°,前臂屈曲90°。
②常規皮膚消毒後,鋪治療巾。
③在腋窩部觸及腋動脈搏動最明顯處,穿刺針緊靠動脈上方向內、下方刺入。當有穿破筋膜感並出現異感,證明定位正確。
④固定穿刺針,回吸無血液後注入局麻藥30~40ml(含腎上腺素5μg/ml)。
(2)適應證:前臂和手掌部手術。
(三)股神經阻滯
1、解剖:起自第2、3、4腰神經,經腹股溝韌帶下方及股動脈外側,分佈於股內前側的肌肉和皮膚(圖4)。
2、操作方法:
(1)先以手指觸及股動脈並固定之。
(四)坐骨神經阻滯
1、解剖:來自腰骶神經叢,經梨狀肌下孔,於大轉子與坐骨結節之間下行。
2、操作方法:
(1)側臥位阻滯法(圖5):
①病人側臥,患側在上。
②在大轉子和髂後上嵴之間作一連線。於連線中點向尾方向作一3cm長的垂直線,該線的終點即爲穿刺點。
③於穿刺點垂直進針尋找下肢異感,並注入局麻藥10~20ml。
(2)前路阻滯法(圖6):
①病人仰臥,下肢伸直。
②從髂前上嵴到恥骨結節劃一連線;再經股骨大轉子劃一與連線的平等線。
③經連線的下1/3點(a)劃一垂直線,並與平行線相交的b點即爲穿刺點。
④經穿刺點垂直進針尋找下肢異感,並注入局麻藥10~20ml。
(3)仰臥位阻滯法(圖7):
①病人仰臥,患肢屈曲90~120°
③經穿刺點垂直進針尋找下肢異感,並注入局麻藥10~20ml。
(五)星狀神經節阻滯
1、解剖:
2、操作方法(圖8):
(1)病人仰臥位,頭轉向對側。
(2)在環狀軟骨外側,將氣管和食管推向內側,而將頸總動脈推向外側。此間隙爲穿刺點。
(3)經穿刺點垂直刺入直達椎體後,再將穿刺針退出3~5mm,注入局麻藥10~15ml。
(六)胸交感神經節阻滯
1、解剖:
(1)共12個節:第1節多與星狀神經節相融合,第2~9節多位於肋骨小頭前方,第10~12節位於椎體前外側。
(2)每節有灰白交通支與脊神經相連。
2、操作方法:
(3)從橫突外緣滑過並推進約4cm可遇骨質阻力,即達椎體前外側。
(4)回吸無血、氣後,注入局麻藥5~10ml。