1 概述
脊髓栓系綜合徵(tethered cord syndrome,TCS)是由於各種先天和後天原因引起脊髓或圓錐受牽拉,產生一系列神經功能障礙和畸形的綜合徵。由於脊髓受牽拉多發生在腰骶髓,引起圓錐異常低位,故又稱低位脊髓。
脊髓位於脊椎管中,人在生長發育過程中,脊椎管的生長速度大於脊髓,因此脊髓下端相對於椎管下端逐漸升高。脊髓栓系即脊髓下端因各種原因受制于于椎管的末端不能正常上升,使其位置低於正常。它是多種先天性發育異常導致神經症狀的主要病理機制之一,由此而導致的一系列臨牀表現即稱爲脊髓栓系綜合徵,
脊髓栓系綜合徵多見於新生兒和兒童,成人少見,女性多於男性。兒童患者的疼痛部位常難以定位或位於腰骶區,可向下肢放射。成人則分佈廣泛,可位於肛門直腸深部、臀中部、尾部、會陰部、下肢和腰背部,可單側或雙側。疼痛性質多爲擴散痛、放射痛和觸電樣痛,少有隱痛。疼痛常因久坐和軀體向前屈曲而加重,很少因咳嗽、噴嚏和扭曲而加重。下肢進行性無力和行走困難,皮膚感覺麻木或感覺減退。膀胱和直腸功能障礙常同時出現。前者包括遺尿、尿頻、尿急、尿失禁和尿瀦留,後者包括便祕或大便失禁。兒童以遺尿或尿失禁最多見。
脊髓栓系綜合徵的臨牀表現較複雜。由於脊髓栓系綜合徵病人出現症狀的時間不同、各種症狀的組合不同以及合併的先天畸形不同,使得其臨牀表現複雜,但這些臨牀表現都可歸結爲在不同的病因和誘因的作用下,脊髓圓錐受到牽拉的時間和程度不同而出現的不同神經功能障礙。
脊髓栓系綜合徵的病人常合併各種先天畸形,特別是原發性脊髓栓系綜合徵合併先天畸形的機會較多。
脊髓栓系綜合徵需與腰椎間盤突出、腰肌勞損、肌痛、脊髓腫瘤等鑑別。成人發病者還需與椎管狹窄症等鑑別。採用CT、MRI掃描可以幫助明確診斷。
對脊髓栓系治療的惟一手段就是手術鬆解,手術的目的是爲了清除骨贅、纖維間隔、硬脊膜袖和鬆解纖維神經血管束及其粘連,解除對脊髓的栓系,糾正局部的扭曲和壓迫,恢復受損部位的微循環,促使神經功能最大限度的恢復。
由於脊髓栓系綜合徵一旦發生,未及時處理,其神經功能損害多不可逆。因此應提倡早期發現、早期診斷、早期治療,爲業已遭受損害的神經功能恢復創造條件,並避免出現新的神經功能損害,從而減輕病人痛苦,提高其生活質量。由於脊髓栓系綜合徵起病隱襲,常就診於神經科、兒科、骨科或泌尿科。因此提高對脊髓栓系綜合徵的認識,避免漏診和誤診,防止延誤病情,有重要的意義。脊髓栓系綜合徵病人不治療者症狀多進行性加重。手術後多數症狀有不同程度的改善。
8 脊髓栓系綜合徵的病因
脊髓栓系綜合徵由多種因素所致,主要分爲以下2大類:
8.1 先天性因素
8.1.1 (1)終絲發育變異
在胚胎髮育過程中,如圓錐尾部細胞退化過程不完善,脊髓末端部退行變性形成終絲的過程發生障礙,則所形成的終絲可能較爲粗大,以致牽拉圓錐的力量增強而使其上升力度減弱,如此,圓錐則難以達到正常位置。此種因素較爲多見。
8.1.2 (2)脊髓發育畸形
如脊膜膨出、脊髓裂、脊髓脊膜膨出等,由於神經管末端的閉鎖不全所引起。出生後大部分的病例在數天之內施行了修復術,當時的目的是將異常走行的神經組織,儘可能的修復到正常狀態,重要的是防止腦脊液漏,但是脊髓硬脊膜管再建後的癒合過程中產生的粘連引起脊髓末端的栓系。除脊髓本身發育畸形直接影響圓錐部在椎管內的正常位置外,其外方的脊膜膨出、蛛網膜下隙粘連及其他因素均可招致圓錐的發育變異而造成對圓錐尾部的牽拉。
8.1.3 (3)脊髓脂肪瘤及硬脊膜內外脂肪瘤
是由於神經外胚葉與表皮外胚葉的過早分離所引起,中胚葉的脂肪細胞進入還沒有閉鎖的神經外胚葉中。脂肪組織可以進入到脊髓的中心部,也可通過分離的椎弓與皮下脂肪組織相連接,將脊髓圓錐固定。並且在幼兒期以後的病例與存在於蛛網膜下腔的脂肪發生炎症,造成神經根周圍的纖維化、粘連瘢痕化而致的栓繫有關。
8.1.4 (4)潛毛竇
是神經外胚葉與表皮外胚葉未能很好地分化,而在局部形成的索條樣組織從皮膚通過皮下、脊椎,造成對脊髓圓錐的栓系。也可由潛毛竇壁的組織擴大增殖而產生皮樣囊腫和表皮樣囊腫及畸胎瘤,它們可包繞或牽拉脊髓神經而導致栓系。
8.1.5 (5)脊髓縱裂
脊髓縱裂的發生機制有人認爲是神經以外的因素即脊椎骨的發育異常所造成;亦有人認爲是神經的發生異常,隨後造成的脊椎骨發育的異常而產生。脊髓被左右分開,有硬脊膜管伴隨着分裂和不分裂這兩種類型。亦即Ⅰ型:雙硬脊膜囊雙脊髓型,即脊髓在縱裂處,被纖維、軟骨或骨嵴完全分開,一分爲二,各有其硬脊膜和蛛網膜,脊髓被分隔物牽拉,引起症狀。Ⅱ型:共脊膜囊雙脊髓型,脊膜在縱裂處,多被纖維隔分開,爲2份,但有共同硬脊膜及蛛網膜,一般無臨牀症狀。
8.1.6 (6)神經源腸囊腫
所謂神經源腸囊腫是由於脊索導管的未閉而使得腸管的腸繫膜緣與脊柱前方的組織形成交通的狀態。根據脊索導管未閉和相通的程度,可以有伴有脊椎前方骨質缺損,稱爲脊腸瘻和脊柱管內外的腸囊腫等表現形式。
8.2 繼發性因素
亦非少見,主要有以下幾種原因。
8.2.1 (1)椎管內腫瘤
指位於終絲處的腫瘤,可因直接壓迫終絲而使其張應力增加,並引起對圓錐尾端的牽拉作用而出現症狀。
8.2.2 (2)蛛網膜下隙粘連
主要因爲粘連性束帶對終絲及圓錐下端直接牽拉所致。
8.2.3 (3)其他
包括對脊膜膨出症的手術操作不當、腰骶部炎性病變及上皮樣囊腫等均可引起圓錐受牽拉。有的學者統計,腰骶部脊膜膨出術後粘連等併發症可佔全部手術病例的10%~20%。
9 發病機制
在胚胎髮育過程的初期階段,脊髓與其外方的椎管同等長度,隨着胚胎的發育,椎管逐漸拉長,而脊髓的生長速度稍慢。至胚胎第7個月時,圓錐末端位於第4腰椎上緣,並受終端處的終絲牽拉作用而平面緩慢上升。至胎兒降生時,其圓錐尾部位於第3與第4腰椎之間,生後第2~3個月時,逐漸升至第1、2腰椎間隙處,此爲正常位置。如其上升高度在第2腰椎中段以下,則屬異常;低於第2腰椎下緣者,即屬本病,爲原發性。因後天因素所致者,則爲繼發性脊髓圓錐牽拉症。
部分學者認爲脊髓栓系後使馬尾圓錐部的活動受到限制而出現一系列臨牀症狀,他們強調在手術時解除脊髓栓系後使馬尾圓錐部上升是有治療意義的。但也有人認爲,儘管涉及的張力沒有什麼差距,可是由這種靜止的伸張而造成的機械性的影響本身並不是症狀出現的主要原因,並且其意義根據病態而有所不同。在日常的運動動作中,脊柱反覆的屈曲伸展,也造成被拴系的脊髓的反覆的鬆弛和緊張。實際上,對由於姿勢而造成症狀出現並加重的患者,主要是動態性的因素起了重要的作用。在腰骶部脂肪脊膜膨出的病例,隨着病情的發展,產生由於粘連性蛛網膜炎而引起的纖維化,由於脂肪瘤在圓錐部附着和侵入,不僅造成栓系,而且神經根周圍的攣縮也阻礙脊髓的上升。在這種情況下僅依賴手術切除圓錐部的脂肪瘤而使得圓錐部很少的上升,並不具有很大的意義。臨牀上通過MRI觀察解除了栓系後的脊髓圓錐的位置變化時,發現圓錐的上升是很有限的,症狀的改善與MRI見到的圓錐的上升之間無明顯關聯。作爲手術的意義,倒不如說是使脊髓的尾部得到遊離,解除由於運動而造成的伴隨反覆的伸張產生的圓錐局部的血液循環障礙更具有重要的意義。考慮到被拴系的組織的血液循環障礙是重要的發病機制,實踐中被造成脊髓栓系動物實驗所證實,並且將體表感覺誘發電位作爲指標,進行觀察、追蹤,顯示出有進行性的神經學的病理異常。
10 脊髓栓系綜合徵的臨牀表現
脊髓栓系綜合徵的臨牀表現較複雜。由於脊髓栓系綜合徵病人出現症狀的時間不同、各種症狀的組合不同以及合併的先天畸形不同,使得其臨牀表現複雜,但這些臨牀表現都可歸結爲在不同的病因和誘因的作用下,脊髓圓錐受到牽拉的時間和程度不同而出現的不同神經功能障礙。常見臨牀症狀和體徵有:
10.1 發病年齡
視圓錐受牽拉的程度不同,脊髓栓系綜合徵的發病年齡亦早晚不一。嚴重牽拉者,在嬰兒期,甚至胎兒期即可呈現脊髓神經受損症狀。因此,在診斷時應注意此種年齡差別特點。
10.2 疼痛
是最常見的症狀。表現爲難以描述的疼痛或不適,可放射,但常無皮膚節段分佈特點。兒童患者的疼痛部位常難以定位或位於腰骶區,可向下肢放射。成人則分佈廣泛,可位於肛門直腸深部、臀中部、尾部、會陰部、下肢和腰背部,可單側或雙側。疼痛性質多爲擴散痛、放射痛和觸電樣痛,少有隱痛。疼痛常因久坐和軀體向前屈曲而加重,很少因咳嗽、噴嚏和扭曲而加重。直腿抬高試驗陽性,可能與椎間盤突出症的疼痛相混淆。因屬多根性,故疼痛的範圍多較廣泛,此與單純椎間盤脫出症所表現的單根性顯然不同。腰骶部受到打擊可引起劇烈的放電樣疼痛,伴短暫下肢無力。
10.3 運動障礙
主要是下肢進行性無力和行走困難,可累及單側或雙側,但以後者多見。有時病人主訴單側受累,但檢查發現雙側均有改變。由於圓錐局部或其發出的脊神經根受累,因此,臨牀上既可出現上神經元受損所引起的下肢肌肉痙攣、肌張力增高、腱反射亢進及痙攣性步態等,亦可表現爲下神經元受累的肌張力低下、肌肉鬆弛、腱反射減弱或消失等。下肢可同時有上運動神經元和下運動神經元損傷表現,即失用性肌萎縮伴肌張力升高和腱反射亢進。在兒童患者早期多無或僅有下肢運動障礙,隨年齡增長而出現症狀,且進行性加重,可表現爲下肢長短和粗細不對稱,呈外翻畸形,皮膚萎縮性潰瘍等。
10.4 感覺障礙
以馬鞍區最爲多見,輕者表現爲有麻木感,重者則感覺減退。下肢感覺障礙症狀多較輕微。
10.5 膀胱和直腸功能障礙
膀胱和直腸功能障礙常同時出現。前者包括遺尿、尿頻、尿急、尿失禁和尿瀦留,後者包括便祕或大便失禁。兒童以遺尿或尿失禁最多見。根據膀胱功能測定,可分爲痙攣性小膀胱和低張性大膀胱。前者常合併痙攣步態、尿頻、尿急、壓力性尿失禁和便祕,系上運動神經元受損的表現;後者表現爲滴流性尿失禁、殘餘尿量增多和大便失禁等,系下運動神經元受損的表現。
腰骶部皮膚異常
兒童患者90%有皮下腫塊,50%有皮膚竇道、脊膜膨出、血管瘤和多毛症。約1/3病兒皮下脂肪瘤偏側生長,另一側爲脊膜膨出。腰骶部皮下腫塊可很大,因美觀問題而引起家長重視。個別病兒骶部可有皮贅,形成尾巴。上述皮膚改變在成人不到半數。
10.6 其他
尚應注意有無伴發的畸形,尤以下腰段脊柱異常爲多見,包括脊柱裂、椎體畸形(半椎體、蝴蝶形椎體等)、脊柱側凸及移行脊椎等。
10.7 促發和加重因素
①兒童的生長發育期;②成人見於突然牽拉脊髓的活動,如向上猛踢腿、向前彎腰、分娩、運動或交通事故中髖關節被迫向前屈曲;③椎管狹窄;④外傷,如背部外傷或跌倒時臀部着地等。
11 脊髓栓系綜合徵的併發症
脊髓栓系綜合徵的病人常合併各種先天畸形,特別是原發性脊髓栓系綜合徵合併先天畸形的機會較多。脊柱畸形有脊柱裂、脊柱側彎、前突和後突、叉型椎體、半椎體及椎體融合等。骶骨常發育不全,伴椎管擴大。下肢畸形以高弓足多見,其次爲馬蹄內翻足和下肢發育不全。神經系統畸形常見各種脊膜脊髓膨出、腦積水、腦癱或腦發育不全等。皮膚異常包括皮膚竇道、皮膚斑點或皮膚痣、皮膚瘢痕樣組織、皮膚凹陷、腰骶部毛髮叢生等,以及皮下脂肪瘤或血管瘤和其他系統的畸形如脣裂、齶裂等。
脊髓栓系綜合徵還可併發上、下神經元受損,下肢肌肉痙攣或鬆弛,腱反射亢進或減弱。尿急,尿頻及壓力性尿失禁,或排便失禁及滴流尿失禁等。
12 輔助檢查
X線平片、體層攝影及CT檢查等主要用於判定與發現脊柱本身的畸形及腫痛等,作爲脊髓栓系綜合徵診斷的參考。MRI檢查對脊髓栓系綜合徵的確診具有重要作用,MRI除可發現椎管內的各種形態改變外,尚可清晰地顯示出圓錐末端所在平面及終絲的解剖狀態,對脊髓栓系綜合徵的確診具有重要意義。脊髓造影在無MRI檢查條件下,仍不失其診斷價值,但穿刺部位切勿過高,一般爲腰4~5及腰5~骶1椎節處。
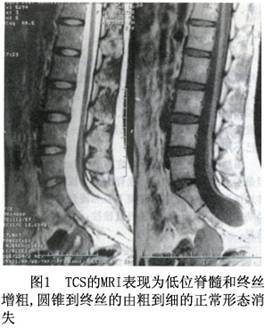
12.1 MRI
MRI是診斷脊髓栓系綜合徵最佳和首選的檢查手段。它不僅能發現低位的脊髓圓錐,而且能明確引起脊髓栓系綜合徵的病因(圖1)。
MRI在診斷脊髓栓系綜合徵上的優點:
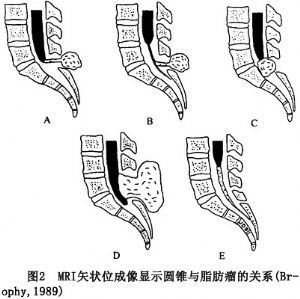
(1)MRI能清晰顯示脊髓圓錐的位置和增粗的終絲,一般認爲,脊髓圓錐低於腰2椎體下緣和終絲直徑>2mm爲異常。對脂肪瘤和終絲脂肪浸潤的分辨率高,它們在T1加權像和T2加權像呈高信號。矢狀面成像可確定圓錐與脂肪瘤的關係(圖2)。MRI還能發現脊柱裂、分裂脊髓畸形、脊髓空洞等其他異常。
(2)無創傷性:MRI在診斷脊髓栓系綜合徵上也存在一些不足。如:①對骨骼的顯示較差,在分辨骨骼畸形與腫瘤、脊髓圓錐和脊神經根之間的關係時不如CT脊髓造影清晰;②術後隨訪對脊髓圓錐的位置改變不敏感。
12.2 CT椎管造影
CT脊髓造影能顯示脂肪瘤、脊髓圓錐、馬尾神經和硬脊膜之間的關係,對制訂手術入路有指導作用。另外,CT能顯示骨骼畸形、脊柱裂、椎管內腫瘤等。但是CT診斷脊髓栓系綜合徵的敏感性和可靠性不如MRI,CT椎管造影又屬有創性檢查,因此,對典型脊髓栓系綜合徵病人,MRI診斷已足夠。由於MRI和CT各有其優缺點,對複雜脊髓栓系綜合徵或MRI診斷可疑者,還需聯合應用MRI和CT椎管造影。
12.3 X線平片
由於MRI和CT椎管造影已成爲脊髓栓系綜合徵的主要診斷方法,X線平片和常規椎管造影已少應用。目前X線平片檢查僅用於瞭解有否脊柱側彎畸形和術前椎體定位。
其他檢查
(1)神經電生理檢查:可作爲診斷脊髓栓系綜合徵和判斷術後神經功能恢復的一種手段。Hanson等測定脊髓栓系綜合徵患者骶反射的電生理情況,發現骶反射潛伏期的縮短是脊髓栓系綜合徵的電生理特徵之一。Boor測定繼發性脊髓栓系綜合徵病人的脛後神經SSEPs,發現SSEPs降低或陰性,再次手術鬆解後,脛後神經的SSEPs升高,證實終絲鬆解術後神經功能的恢復。
(2)B超:對年齡<1歲的病人因椎管後部結構尚未完全成熟和骨化,B超可顯示脊髓圓錐,並且可根據脊髓搏動情況來判斷術後有否再栓系。
(3)膀胱功能檢查:包括膀胱內壓測定、膀胱鏡檢查和尿道括約肌肌電圖檢查。脊髓栓系綜合徵病人可出現括約肌-逼尿肌共濟失調、膀胱內壓升高(痙攣性)或降低(低張性)以及膀胱殘餘尿量改變等異常。術前、術後分別行膀胱功能檢查有助於判定手術療效。
13 脊髓栓系綜合徵的診斷
根據典型病史、臨牀表現和輔助檢查,診斷脊髓栓系綜合徵並不困難。
由於脊髓栓系綜合徵早期常無症狀或症狀發展隱匿,少數病人急性發病,雖經治療亦不能改善神經功能障礙。因此,提高對脊髓栓系綜合徵的認識,做到早期診斷和及時治療至關重要。
對有下列臨牀表現者,特別是兒童,應警惕脊髓栓系綜合徵可能:①腰骶部皮膚多毛、異常色素沉着、血管瘤、皮贅、皮竇道或皮下腫塊;②足和腿不對稱、無力;③隱性脊柱裂;④原因不明的尿失禁或反覆尿路感染。
脊髓栓系綜合徵的診斷依據:①疼痛範圍廣泛,不能用單一根神經損害來解釋;②成人在出現症狀前有明顯的誘因;③膀胱和直腸功能障礙,經常出現尿路感染;④感覺運動障礙進行性加重;⑤有不同的先天畸形,或曾有腰骶部手術史;⑥MRI和(或)CT椎管造影發現脊髓圓錐位置異常和(或)終絲增粗。
15 脊髓栓系綜合徵的治療
15.1 非手術療法
非手術療法主要用於症狀較輕、診斷不清及全身情況不佳、無法進行手術的脊髓栓系綜合徵患者。主要措施是根據患者的主訴採取相應的療法,包括對症處理等。
15.2 手術療法
隨着診斷水平的提高,手術器械的改進,麻醉安全度的增加和顯微外科手術的不斷開展,目前對脊髓栓系綜合徵的手術治療時間已大大提前了。
有的學者認爲脊髓栓系綜合徵的病人,持久的站立,腰部彎曲活動都可以對脊髓造成潛在的損傷,使症狀加重。通過實驗及手術發現脊髓循環障礙是發病的重要原因。手術將栓系鬆解後,脊髓局部的血運明顯改善。大部分的醫生主張除了有嚴重的腦積水和其他嚴重合並症的患兒以外,診斷一經確定,就應及時採用手術治療,且越早手術越好。有的學者通過對兒童組和成人組手術病人的隨訪比較,兒童組手術後效果比成人組好,認爲脊髓栓系綜合徵無症狀者也應手術,以防止神經組織缺血變性。但也有不少醫生認爲,在還沒有出現其他症狀之前,可以嚴密追蹤觀察,一旦出現症狀,就應及時手術。
15.2.1 (1)手術適應證
凡已顯示圓錐神經受損症狀者,包括早期階段,即應爭取及早手術。對引起脊髓栓系綜合徵的各種原發性疾患,如腫瘤、腦脊膜膨出等均需採取積極態度。
15.2.2 (2)手術手段
對脊髓栓系治療的惟一手段就是手術鬆解。
15.2.3 (3)手術目的
手術的目的是爲了清除骨贅、纖維間隔、硬脊膜袖和鬆解纖維神經血管束及其粘連,解除對脊髓的栓系,糾正局部的扭曲和壓迫,恢復受損部位的微循環,促使神經功能最大限度的恢復。
15.2.4 (4)術式
按椎管內手術進行術前準備、麻醉及術中操作。以局部麻醉或全身麻醉爲宜,硬膜外麻醉及蛛網膜下隙阻滯不宜選用。具體操作步驟如下:
①切口:視圓錐終端位置不同而酌情選擇相應水平高度後做正中縱形切口,切開皮膚及皮下組織等,一般長度爲8~12cm。
②顯露並切除椎板:按常規切開棘突兩側的骶棘肌,向兩側分離、紗條充填止血、牽開,以充分暴露棘突及兩側椎板,並用冰等滲氯化鈉注射液沖洗。
③切開硬膜囊壁:先於中線兩側各做1或2針定點牽引縫合,將線用蚊式鉗牽引固定。於中線處小心做一切口切開硬膜,再以神經剝離子向上下分離、剪開;而後,切開蛛網膜,緩慢放出腦脊液,並將細棉片條放於切開處,低壓吸除腦脊液以便清晰顯示蛛網膜下隙全貌。
④切斷緊張的終絲或其他病變:在充分顯露的情況下,將緊張的終絲用刀片切斷,以使圓錐得以鬆弛。與此同時,應檢查局部有無其他病變,包括腫瘤、粘連的束帶等,亦應一併切除。
⑤閉合切口:依序縫合切開諸層,並酌情留置皮片引流條引流24h。
15.2.4.1 切除病竈、鬆解脊髓栓系的手術
全麻下安放導尿管後,取俯臥位,消毒手術區皮膚及雙下肢,鋪放手術巾單。根據病變部位取腰骶部正中縱形或梭形切口,切開皮膚、皮下、深筋膜,沿棘突兩側剝離骶棘肌,用牽開器撐開,顯露相應的棘突和椎板,可發現缺損的棘突和椎板,打開缺損部位上下各1~2個棘突和椎板,暴露硬脊膜外腔,可見到硬脊膜外有脂肪瘤樣組織,穿過硬脊膜進入蛛網膜下腔,清除硬脊膜外脂肪瘤樣組織,用硬脊膜拉鉤,牽起硬脊膜後,打開硬脊膜和蛛網膜,暴露椎管內,此時可見到較多的脂肪組織與脊髓圓錐、馬尾神經以及神經根包纏在一起,可向上顯露正常的脊髓後,用神經剝離器向下仔細剝離與神經包纏在一起的脂肪組織,難以確認是不是神經組織時。可用神經電刺激器進行刺激,以辨認神經組織,因受到栓系的牽拉,神經根呈魚刺樣排列。剝離直到骶尾部,可見到增粗的終絲與脂肪組織粘成一團,緊密地固定在骶尾部,用神經刺激器進行刺激,觀察下肢及會陰部有無反應,若無反應,即可確認爲終絲。連同脂肪組織一同從骶尾部切斷或切除。單純由變形終絲造成的栓系,可切斷或切除,即可鬆解對脊髓的牽拉。此時受到牽拉的神經,解除了栓系後,可向上移動1~2個椎體。仔細止血後,嚴密縫合硬脊膜。可用腰背筋膜縫合以加強後部的缺損。因肌肉和皮下剝離較廣,爲了防止術後積液,可在皮下放置硅膠多孔引流管。縫合皮下和皮膚,爲了防止術後切口被糞便污染,切口應覆蓋防滲的敷料,結束手術。穿過硬脊膜或與硬脊膜相連的佔位性病變,在手術過程中應給予相應切除。
15.2.4.2 脊髓縱裂的手術
通過切除骨性、軟骨性或纖維性中隔以及附着於中隔的硬脊膜袖來解除對脊髓的栓系。由於Ⅰ型、Ⅱ型脊髓裂的中隔與脊髓之間關係截然不同,故兩者的手術方法也不同。
Ⅰ型脊髓縱裂的中隔總是位於硬脊膜外,併成爲兩個互不相通的硬脊膜管的中間隔,中隔常與側神經弓融合。顯露棘突和椎板後並不能立即見到中隔,但可以在椎管擴大處定位。小心行椎板切除,直至只有小塊骨島與中隔後側相連,最後分離中隔與硬脊膜的粘連並完整切除骨性中隔,然後打開兩側硬脊膜,切斷脊髓與中隔側硬脊膜袖的纖維束帶,再切除硬脊膜袖。由於硬脊膜腹側與後縱韌帶緊密粘連,能防止腦脊液漏,故不必縫合前方硬脊膜,否則會增加再栓系的可能。而Ⅱ型脊髓縱裂,其中隔爲纖維性,位於同一硬脊膜腔內,手術只需自中線切開硬脊膜,分離中隔與脊髓粘連,切除中隔。在切除導致脊髓縱裂的骨嵴時要特別注意採用多種方法止血,因骨嵴局部多有變異血管,且骨質血運豐富。嚴格止血是預防術後併發症,尤其是粘連所必需的。亦有的學者通過對大宗未手術組病人長期的隨訪,並未發現症狀相應加重,且不少病人術後恢復的並不理想,反而加重,因此認爲應嚴格掌握手術指徵,對無症狀的病人不宜貿然手術。
15.2.5 (5)術後處理
同其他椎管手術病例。