3 概述
結核病是由結核分枝桿菌引起的一種慢性感染性疾病,可累及任何器官。眼結核通常分爲兩類:一類是原發性眼結核,指眼組織是結核分枝桿菌的初始侵犯部位,可引起結膜炎、角膜炎和鞏膜疾病;另一類是繼發性眼結核,是指結核分枝桿菌經血液循環播散至眼組織,引起葡萄膜炎。此概念與原發性全身感染和繼發性全身疾病不同。結核性葡萄膜炎是結核的常見眼部病變,在20世紀60年代以前曾經是葡萄膜炎的主要類型之一。免疫缺陷綜合徵患者易於發生結核,隨着其在全球的蔓延,近年來結核重新受到人們的關注。
結核性葡萄膜炎又稱結核性色素膜炎。視力突然下降,睫狀充血,房水輕度混濁,角膜後沉着物爲羊脂狀,視網膜水腫,黃斑黃色滲出病竈,血紅細胞沉降率快,X射線顯示肺活動性結核竈,皮膚結核菌素試驗陽性。診斷爲結核性視網膜脈絡膜炎及肺結核,遂給予抗結核治療。眼局部採取:①1%阿托品散瞳,1%鏈黴素液滴眼每4小時1次;②鏈黴素500mg/ml,0.2ml結膜下注射;口服異煙肼、維生素B1、維生素B6、維生素C及鈣劑。肌注鏈黴素0.5g,2次/d。
結核性葡萄膜炎可引起多種併發症,如虹膜後粘連、繼發性青光眼、視網膜脫離、黃斑囊樣水腫、視網膜下膿腫、視網膜新生血管等。
早期正確診斷和有效治療可使絕大多數患者得以康復。延遲診斷、貽誤治療及疾病迅速進展可導致死亡。結核性葡萄膜炎經積極正確治療後視力預後通常較好。
9 流行病學
在20世紀初,結核是一種重要的傳染病。在20世紀後半葉其發病率已明顯下降。在20世紀80~90年代,獲得性免疫缺陷綜合徵的出現使結核的發病率大爲升高,這些患者的結核感染發生率是正常人的20倍。隨着此病的蔓延和流行,結核已重新受到人們的重視。全球約有10億結核病感染者,現有結核患者約2000萬,其中95%是在發展中國家。據1994年統計,全世界約有300萬患者死於結核,可見它仍是一種嚴重威脅人類健康的疾病。據我國衛生部第4次全國結核流行病學調查的資料,目前我國約有4億人曾感染過結核,其中傳染性結核患者即有200萬之多,僅次於印度。
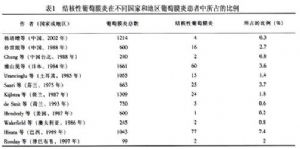
結核性眼部病變在結核感染者中並不常見,佔1.03%~2%。據Donahue對10524例肺結核患者的觀察,發生葡萄膜炎者有74例(0.71%),其中脈絡膜炎46例(0.44%)、虹膜炎28例(0.27%)。其他眼部病變有鞏膜炎14例(0.13%)、角膜基質炎14例(0.13%)、泡性結膜炎6例(0.06%)。此種葡萄膜炎在葡萄膜炎患者中所佔的比例在不同國家和地區、不同年代有很大差別,在20世紀40年代約佔50%,其後已明顯下降(表1)。
11 發病機制
感染結核分枝桿菌後是否發病取決於兩方面的因素,一是細菌的毒力,另一是機體的免疫應答。實際上在感染者中僅10%表現爲結核病,90%表現爲終身無症狀。說明只有在免疫功能受到影響,機體不能產生有效反應時,結核分枝桿菌在巨噬細胞和單核細胞內的大量繁殖始能導致疾病的發生。γ-干擾素可增強這些細胞對結核分枝桿菌的殺滅作用,細胞毒性T細胞可識別和溶解結核分枝桿菌感染的單核細胞。機體在感染病竈處往往形成肉芽腫,此是限制細菌擴散的一種保護機制。
結核分枝桿菌可通過直接侵犯葡萄膜或通過免疫應答引起葡萄膜炎及其他眼部病變。結核桿菌在原發疾病或繼發疾病階段通過血源性傳播,侵犯眼組織,引起炎症和組織破壞,還可通過誘導Ⅳ型過敏反應引起肉芽腫性葡萄膜炎。
12 結核性葡萄膜炎的臨牀表現
結核在多系統多器官均可引起病變。結核桿菌感染在眼部最常見的病變是葡萄膜炎,也可引起眼瞼、結膜、角膜、鞏膜和表層鞏膜、眼眶、視神經等的病變。眼結核患者多無肺結核或其他全身結核病竈。
12.1 結核性脈絡膜炎
結核性脈絡膜炎在臨牀上有不同的表現。根據其臨牀特點,可將其分爲5種類型:
①滲出型或稱過敏型,是一種非特異性炎症,主要發生於對結核桿菌敏感性高或免疫力低下者。眼底出現1~2個視盤大小的圓形或橢圓形黃白色斑塊,可伴有附近出血。
②粟粒狀脈絡膜結核,是一種常見的結核性葡萄膜炎,通常雙眼受累,表現爲多發性邊界不清的黃白色結節,位於脈絡膜深層,多分佈在後極部。病變可數個至數百個不等,1/6~1/2視盤直徑大小,偶爾可見粟粒狀結節相互融合成團塊狀,可伴有視盤水腫、神經纖維層出血和不同程度的前葡萄膜炎。
③侷限性脈絡膜結核,多發於後極部,常累及黃斑,表現爲侷限性滲出,呈灰白色或黃白色病變,稍隆起,邊界不清,伴周圍色素沉着。
④團塊狀脈絡膜結核,又稱爲局竈性結核性脈絡膜炎,多發於幼兒和青年,單發或多發, 3~5個視盤直徑大小,病變侷限於後極部,呈灰白色,可逐漸增大呈半球狀隆起。周圍有衛星樣小結節和小出血竈,可伴有漿液性視網膜脫離,晚期病竈呈白色機化斑塊伴周圍色素沉着。
⑤團集型脈絡膜結核,非常少見,可由團塊狀脈絡膜結核性壞死、潰瘍進一步發展而成。脈絡膜被結核性肉芽組織侵犯而顯得模糊不清。常伴有視網膜脫離、玻璃體混濁、急性虹膜睫狀體炎和繼發性青光眼、乾酪樣變,最後可導致眼球癆。
12.2 慢性肉芽腫性前葡萄膜炎
慢性肉芽腫性前葡萄膜炎也是一種常見的類型。據報道在病理證實的40例結核病患者中,12例表現爲虹膜炎,佔30%。患者出現羊脂狀KP,虹膜表面出現Koeppe結節和Busacca結節。病程往往呈現復發和緩解交替進行,血-房水屏障功能破壞(前房閃輝)往往長期存在,可伴有顯著的玻璃體混濁和囊樣黃斑水腫。
12.3 非肉芽腫性前葡萄膜炎
一些結核性葡萄膜炎患者可表現爲急性、複發性前葡萄膜炎,表現爲睫狀充血、塵狀KP、房水大量炎症細胞、前房閃輝甚或房水纖維素性滲出和前房積膿。一些患者也可表現爲慢性非肉芽腫性前葡萄膜炎,出現塵狀KP、少量房水炎症細胞、前房閃輝、虹膜後粘連等。
12.4 視網膜炎
視網膜炎可表現爲兩種形式,一種爲粟粒型,也被稱爲淺表性滲出性視網膜炎,表現爲多發性小的結核結節,此種病變往往最終癒合;另一種爲廣泛的視網膜炎,表現爲大範圍的灰白色病變,伴有明顯的玻璃體混濁。
12.5 視網膜血管炎
結核性葡萄膜炎患者可出現視網膜血管炎,特別是視網膜靜脈周圍炎。在早年的文獻中,結核分枝桿菌感染被認爲是視網膜靜脈周圍炎的主要原因。實際上,在整個視網膜血管炎中,由結核桿菌所致者並不多見。
12.6 眼內炎
14 實驗室檢查
14.1 標本的抗酸染色
眼內液、痰液、尿、淋巴結活檢等標本的抗酸染色可以快速得到結果,但特異性和敏感性均較低。如果發現眼內液中有抗酸桿菌對診斷仍有重要幫助。
14.2 結核菌素皮膚試驗
用於皮膚試驗的通常爲結核桿菌純化蛋白衍生物(purified protein derivative,PPD)。其原理爲以PPD作爲抗原,檢查相應的抗體。
其方法如下:將0.1mm(含1或10U)的PPD注射至皮內,於48~72h測定皮膚反應的直徑。
一般認爲結核菌素皮膚反應的硬結等於或大於10mm爲陽性。值得注意的是,此種皮膚試驗受多種因素的影響,因此進行此試驗時應注意以下幾個方面:
①此種試驗僅能確定受試者是否感染過結核分枝桿菌,並不能確定是否患結核,因爲在感染者中僅有10%發生結核。
③結核菌素皮膚試驗結果受患者的免疫狀態影響很大,如患者的免疫功能受抑制(糖皮質激素使用者、獲得性免疫缺陷綜合徵患者等),可出現假陰性結果。
④並非所有的活動性結核患者都表現爲陽性反應。據統計約有10%~25%的活動性結核患者呈陰性反應。
⑤結核菌素皮膚試驗陽性並不表明患者的葡萄膜炎一定是由結核分枝桿菌引起的。90%的受感染者並不發生結核,很顯然,在這些人中發生的多種疾病並不能歸因於結核分枝桿菌。
據我國的資料估計,葡萄膜炎患者中由結核所致者所佔的比例爲0.2%~1%,經過計算驗後概率僅爲2.9%~13%。此說明,如患者呈PPD陽性,患者的葡萄膜炎由結核桿菌引起的可能性僅爲2.9%~13%。因此,對什麼樣的患者進行PPD試驗以及如何對皮試結果進行正確判斷均是診斷中應考慮的問題。
14.3 結核分枝桿菌培養
在蛋培養基上培養,一般於18~24天可觀察到結果;在瓊脂培養基上培養,可能會早一點看到陽性結果。在培養期間一般應每週觀察一次,連續6~8周。目前可以通過監測分枝桿菌代謝特異性放射性物質所產生的放射性CO2來測定分枝桿菌,此方法可使測定時間縮短至9天。
14.4 結核分枝桿菌的核酸擴增
房水和玻璃體標本可用核酸擴增技術進行檢測。通常有以下兩種技術:一種爲轉錄介導的擴增技術,以結核分枝桿菌rRNA序列爲目的基因;另一種爲PCR技術,以結核分枝桿菌的DNA序列爲目的基因。兩種擴增技術聯合抗酸染色檢查有較高的特異性和敏感性。值得注意的是在進行核酸擴增檢查時,應注意避免假陽性結果。
14.5 組織學檢查
15 輔助檢查
15.1 胸部X線檢查
胸部X線檢查發現鈣化的結核球、纖維化病竈、多發性結節狀浸潤、空洞形成等對肺結核的診斷有很大幫助。
15.2 熒光素眼底血管造影檢查
熒光素眼底血管造影檢查對結核性葡萄膜炎的診斷有一定幫助。脈絡膜結核結節在動脈期表現爲瀰漫性熒光,後期呈瀰漫性強熒光,視網膜血管炎可表現爲熒光素滲漏、血管壁染色,伴有視網膜脫離者可有熒光素滲漏和染料積存。
15.3 吲哚青綠血管造影檢查
①早期弱熒光暗區,分佈不規則,此種弱熒光區在後期可變爲等熒光,也可仍爲弱熒光。
16 結核性葡萄膜炎的診斷
結核性葡萄膜炎的診斷總體來說比較困難。有關結核性葡萄膜炎目前尚無滿意的診斷標準,但在診斷時應滿足以下條件:
①能夠排除其他原因所致的葡萄膜炎;
②符合結核性葡萄膜炎的臨牀特點;
④抗結核治療可使眼部病變減輕;
其中第①、②條爲必備條件,③、④、⑤、⑥、⑦條中,如具有第③條或其他任意2條即可做出診斷。
18 結核性葡萄膜炎的治療
慎用皮質類固醇以免引起結核播散。以往患有結核病,若出現葡萄膜炎,應考慮到本病的可能,在治療上以抗結核治療爲主,慎用皮質類固醇以免引起結核播散。對於眼部臨牀表現典型的病人,應檢查結核病病源,如胸透、胸片、OT試驗、血沉,並進行診斷性抗結核治療。
18.1 抗結核治療
目前有多種抗結核藥物。第一線藥物有異煙肼、利福平、吡嗪酰胺、鏈黴素和乙胺丁醇。聯合規範用藥是徹底治癒結核的關鍵,不規範用藥治療往往導致疾病的復發或惡化。
聯合用藥的方法通常取決於結核性葡萄膜炎患者所患結核的類型。對於有肺部或肺外結核者,一般選用異煙肼聯合利福平治療6個月,在治療最初2個月內往往聯合吡嗪酰胺;對於有播散性結核、結核性腦膜炎和伴有AIDS的結核患者,應給予異煙肼、利福平和乙胺丁醇(或吡嗪酰胺)治療9個月以上。由於目前結核分枝桿菌的耐藥性非常普遍以及治療期間過早停藥易造成耐藥等問題,所以應讓患者就診專科醫生以獲得正確治療。
長期抗結核治療可引起多種副作用,如神經系統副作用、肝毒性、腎毒性等(表2),在治療過程中應嚴密觀察,以免引起嚴重後果。

18.2 糖皮質激素
對於高度懷疑或確診爲結核性葡萄膜炎患者,一定要在使用有效抗結核藥物的情況下,始給予糖皮質激素全身治療。有眼前段炎症者應給予1%醋酸潑尼潑尼潑尼松潑尼松潑尼松龍或0.1%地塞米松滴眼劑點眼治療,點眼頻度應根據炎症的嚴重程度而定。單側眼後段炎症者可給予後筋膜囊下糖皮質激素注射,也可給予潑尼松口服(成人劑量30~50mg/d)。