7 概述
真空刮宮術用於人工流產。 計劃生育手術包括節育、絕育及復孕手術。節育手術常用的有宮內節育器放置術及取出術、早孕期人工流產術及中期妊娠終止術。絕育術是採用手術方法阻斷生育能力達到永久性避孕的目的,女性常用的有輸卵管結紮術。復孕術是對婦女因輸卵管阻塞引起的不孕或因輸卵管結紮術後由於某種原因要求再生育而行的精細的整形術,是屬於計劃生育範疇的一種手術。手術要求痛苦小、安全、可靠、副作用小、容易被接受,因而要嚴格掌握適應證。操作要求遵循準、輕、細的原則,儘量減少組織損傷,減少併發症。
人工流產術是指在妊娠12周以內,用人工的方法終止妊娠者。需根據妊娠週數採取不同的方法施行手術。妊娠10周之內,胎盤尚未形成,可用吸刮術,妊娠11~12周,胎盤已形成,此時,應行鉗刮術。
11 術前準備
1.詳細詢問病史,覈對末次月經日期。
3.化驗檢查 覈對尿妊娠試驗,作陰道分泌物滴蟲、真菌、清潔度化驗。有嚴重貧血或血液病者應查血常規,出凝血時間,血小板計數及血型,必要時備血。
4.有條件者,作B超檢查,瞭解胎囊着牀位置,還可早期發現異位妊娠或子宮畸形。
5.排空膀胱。
13 手術步驟
13.1 1.陰道內診
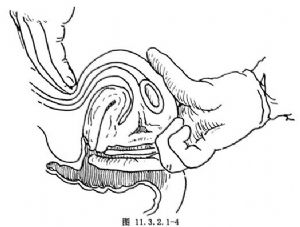
外陰陰道消毒,鋪巾後再作一次陰道內診,以明確子宮位置及大小。人工流產術時的位置一般以水平或前傾位爲佳,若子宮極度後傾後屈者,先以一手中、示兩指自後穹窿輕輕向上推宮體,另一手自腹部將推上之子宮底部向恥骨聯合方向扶至水平位或輕度前傾位(圖11.3.2.1-4)。
13.2 2.探測宮腔
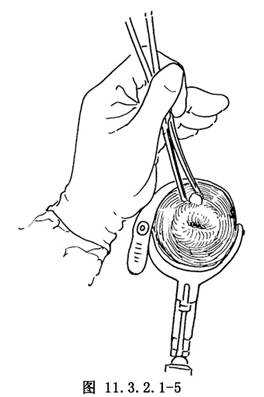
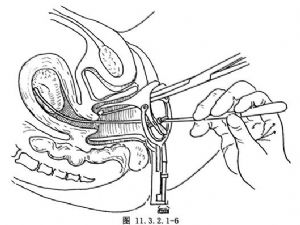
用陰道窺器擴開陰道,暴露宮頸,以碘酒、乙醇消毒宮頸及宮頸管,鉗夾宮頸前脣,左手固定宮頸鉗(圖11.3.2.1-5),右手以執筆式持子宮探針按子宮傾屈方向探測宮腔的深度及進一步確定子宮傾屈的程度(圖11.3.2.1-6)。
13.3 3.擴張宮頸
左手持宮頸鉗向外牽拉,右手持擴張器按已探知的子宮傾屈方向擴張宮頸(圖11.3.2.1-7),擴張的程度可根據所需用吸引管的粗細而定。妊娠6周內用3號吸引管,一般不需擴張宮頸;已產婦、孕8周內宮頸較松者用5號吸管,往往也不需擴張宮頸。擴張宮頸時,擴張器的尖端塗滑潤劑,按擴張器號的次序排列由小到大,一般自3~4號開始,依次遞增半號,雙手配合,用力均勻,擴張器通過子宮內口即止。宮頸內口較緊,擴張困難者不可強行通過,可用1%普魯卡因作宮頸兩旁註射,每側3~5ml,或用1%利多卡因棉籤放宮頸管內半分鐘後再慢慢擴張。宮頸擴張通常要超過吸引管的半號至1號。

13.4 4.負壓吸引
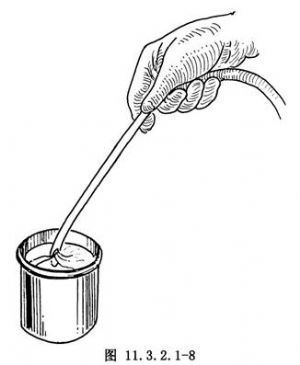
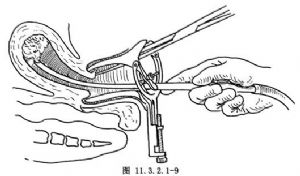
①選擇吸引管:已探知的宮腔深度可作爲選擇吸引管的參考,一般宮腔<10cm,可用3~5號吸引管,10~11cm可用6號,11.5~12.5cm可用7號,>12.5cm者,應用8號吸引管。②調整負壓:將負壓吸引器的負壓調整在53.0~66.0kPa(400~500mmHg),將橡皮管的一端接上吸引管,另一端由助手接在負壓吸引器的貯液瓶上,先作負壓試驗,將吸引管放入無菌水杯內,水被吸入(圖11.3.2.1-8);或用示指腹側堵住吸引管的側孔,感到手指被吸力所吸引,證實確爲負壓後,關閉吸引器。③吸引:將吸引管順宮腔的方向輕輕放入達宮底部再退出1.5~2cm,將吸引管的側孔朝向宮腔的前後壁,尋找胚胎着牀處(圖11.3.2.1-9),開動負壓吸引,將吸引管上自宮底下至子宮內口,按順序上下移動,至手中的吸引管傳出震動感,爲胚胎、絨毛被吸入的標誌;然後再吸引宮腔四腔,當子宮壁有粗糙感,宮腔縮小,吸引管緊貼宮壁,活動受限時,表示妊娠物已吸淨,關閉負壓、取出吸引管。
13.5 5.清理宮腔
一般妊娠6~8周,只用負壓吸引即可,如妊娠週數稍大或疑有絨毛、蛻膜未吸淨時,可用小刮匙輕輕搔刮宮壁一週(圖11.3.2.1-10),按順序自宮底至宮內口搔刮,重點爲子宮兩角(圖11.3.2.1-11)。刮淨後再用探針測量子宮腔大小,以瞭解子宮收縮情況。吸刮完畢,取下宮頸鉗,消毒宮頸,如鉗夾處有出血,可用紗布壓迫片刻止血,取出紗布、取下窺器。


13.6 6.檢查吸出物
將吸出物倒入濾網內濾過或放入盛水的容器內,檢查絨毛與蛻膜量,絨毛呈棉絮狀漂浮於水面。如吸出物少於妊娠週數或無絨毛時,應再用小號吸引管或小刮匙吸刮宮腔,如仍不能確定有無絨毛,應將全部刮出物作病理檢查。
14 術中注意要點
14.1 1.負壓吸引
吸引前必須作負壓吸引試驗,確實排除正壓後方可使用。負壓吸引時間不宜過長,次數不宜過多。孕8周以內,吸管旋轉1~2次即可,每次需30~40s。孕10周左右則需吸2~3次,每次約40~50s,每次吸引時間最多不超過1.5min。遇有大塊組織堵住吸管而牽出困難時,可將組織帶到宮頸外口,再用胎盤鉗夾出,或換一大號吸引管吸引。如吸遍宮腔仍無吸出物時,應進一步檢查,如爲子宮過度傾屈,應平拉宮頸鉗,將宮頸與宮體保持平行位,調整吸引管的彎度再吸或改用鉗夾、鉗刮術。如爲雙子宮應重新換另一側子宮吸引。
14.2 2.正確使用負壓吸引管
吸引管放入宮腔時,必須關閉負壓開關,或將橡皮管夾住,且勿帶負壓進出子宮頸,以防宮頸內膜損傷,引起宮頸粘連,帶負壓進出宮頸可引起迷走神經興奮而發生人工流產綜合徵。吸引管如在宮腔內遇到阻力,活動困難或吸引管吸宮壁不易抽出時,需關閉負壓,拔掉連接的橡皮管。吸刮要適度,負壓吸引的壓力一般控制在53.0~66.0kPa(400~500mmHg),最大不得超過80.0kPa(600mmHg),負壓過大可增加出血量,吸引管不易出入,易造成損傷;負壓過低,不易吸住胎囊,會增加吸引次數,延長手術時間,增加出血量。吸刮過度可損傷子宮內膜基底層,形成創面長期出血或致宮腔粘連。
14.3 3.預防感染
所有進入宮腔的器械,不要觸碰陰道壁,以防將細菌帶入宮腔引起感染。
14.4 4.防止損傷
子宮探針、宮頸擴張器、吸引管、刮匙及胎盤鉗進入宮腔均應順子宮自然傾屈度輕輕進入,遇有阻力不可大力推進,以防宮頸裂傷或子宮穿孔。
14.5 5.檢查吸出物
15 術後處理
真空刮宮術術後做如下處理:
1.術後在觀察室觀察30min~1h,注意陰道流血量及全身情況,如無異常方可離去。如流血多或全身情況衰弱者應注意觀察。
2.術時若吸宮不全,部分絨毛仍可附着在子宮壁,影響子宮收縮及內膜修復,術後流血量多或伴有腹痛,症狀輕者,用宮縮劑及抗生素多能治癒,如治療無效,陰道流血持續2周以上,應作婦科內診及B超檢查,宮腔內如有殘留物應再次作清宮術。
16 併發症
16.1 1.出血
一般出血量不超過50ml。如出血量超過200ml,即稱爲人工流產時出血。造成出血的原因多數是由於妊娠月份大,選用的吸引管細,負壓太低,部分絨毛與宮壁分離而大塊組織不能被迅速吸出致子宮收縮不良,胎盤附着處的血竇開放而引起。應儘快吸出妊娠物,宮頸注射縮宮素10U,一般出血即可停止。器械損傷引起的出血應查明損傷部位,採取相應止血措施。
16.2 2.人工流產綜合徵
手術時器械擴張宮頸過速,吸引負壓過大,宮壁受到機械的刺激後引起強烈收縮,引起迷走神經興奮,釋放大量乙酰膽鹼,對心血管產生的一系列症狀:術中心率減慢至60/min以下,同時出現噁心、嘔吐、胸悶、頭昏、面色蒼白、出冷汗等症狀,血壓下降至10.7~8.0kPa(80/60mmHg)以下。此時可肌肉或靜脈注射硫酸阿托品0.5mg或654-2山莨菪山莨菪鹼20mg,吸氧,一般預後佳。輕症者大部分病人術後休息10餘分鐘可自行恢復。
16.3 3.損傷
包括子宮穿孔及宮頸裂傷。妊娠期子宮較軟,宮壁較薄,特別是哺乳期或長期口服避孕藥失敗而妊娠的子宮更加柔軟、菲薄,術中容易穿孔。子宮過度傾屈、瘢痕子宮、雙子宮單宮頸,反覆多次人工流產者,尤應注意預防子宮穿孔。進入宮腔的器械用力過猛、遇到阻力強行通過、吸引及刮宮過度都可引起子宮穿孔。如果所用的器械進入宮腔超過原來所探測的宮腔深度或病人突感下腹部劇痛時,則應考慮到子宮穿孔,此時應立即停止操作。如爲探針穿孔又無明顯的自覺症狀,可肌注或宮頸注射縮宮素10U,觀察1~2周,穿孔常可自愈,然後再做人工流產鉗刮術或在B超引導下進行吸刮術。由宮頸擴張器或吸引管穿孔,需住院觀察,給予抗生素及宮縮劑,如穿孔較大,有明顯的內出血或疑有腸管損傷時,應作剖腹探查,根據損傷程度進行處理。宮頸裂傷多發生於宮頸堅硬強力擴張時,宮頸擴張較困難突感阻力消失或伴有宮頸出血。要考慮到有宮頸裂傷的可能,應檢查裂傷的大小及深淺,如爲小的裂傷,用紗布壓迫止血即可,如爲宮頸全層裂傷,用1號鉻制腸線作間斷縫合。
16.4 4.感染
術前患內外生殖器炎症或手術時無菌技術不嚴格,細菌侵入子宮壁創面而引起的感染。如手術後體溫高達38℃以以上,有急性炎症應及時住院治療。
16.5 5.漏吸
16.6 6.術後遠期併發症
遠期併發症指手術28d以後所發生的與本次妊娠終止術有關的併發症。如宮腔粘連、宮頸粘連、子宮內膜異位症、輸卵管炎症阻塞、卵巢功能障礙等。感染是人工流產的重要併發症,也是導致繼發不孕的重要因素之一。術前有感染因素存在,術後發生盆腔炎症的可能性比無感染存在者要大得多。由於感染最後導致輸卵管阻塞粘連。
前置胎盤及胎盤植入亦爲人工流產的晚期併發症。由於人工流產子宮內膜損傷,引起內膜瘢痕及萎縮,當受精卵種植時,爲取得足夠的營養,胎盤面積擴大延伸到子宮下段繼之發展爲前置胎盤。內膜損傷引起子宮下段蛻膜組織缺損,絨毛侵入肌層引起植入胎盤。有報道人工流產次數越多,再次妊娠間隔時間越短,其併發症越多。人工流產術後一年內再次妊娠前置胎盤,胎盤植入的機會增多,可能與子宮內膜在一年內修復不全有關。因此,人流術後應注意避孕,最好一年內不再妊娠,以防遠期併發症的發生。
人工流產(負壓吸引)與藥物流產均爲避孕失敗的補救措施。人工流產適於5~10周的妊娠,由於手術簡易、操作時間短,應用藥物全身麻醉後受術者無痛苦,但因器械進入宮腔操作,不可避免地損傷子宮內膜,致術中、術後近、遠期併發症。藥物流產使用已有20年的歷史,由於不需手術,可接受性強,適用於終止孕≤49d的妊娠、剖宮產後、哺乳期、子宮畸形、手術後瘢痕子宮、受術者精神高度緊張、怕痛苦不願接受手術者。藥物流產由於蛻膜排出緩慢,妊娠物排出不全,陰道出血時間長,有些病例最終還需行清宮術,增加了感染的機會,再行清宮也使子宮內膜受到損傷。出現與負壓吸引人工流產術後相同的遠期併發症。藥物流產引起的繼發不孕目前尚無前瞻性研究,但文獻已有臨牀病例報道。日常工作中也遇到不少此類病例。總體而言,無論是人工流產或是藥物流產均有較多的併發症。術中及遠期併發症的發生率約爲2.1%~2.7%不等。對未產婦有一定的不安全性。對孕前月經紊亂、盆腔感染的病例更爲不利。由於宣傳上的誤導,部分人對人工流產持草率態度,在短期內反覆進行,這無疑增加了各種併發症的發生率。婦科工作者應從正面宣傳避孕着手,嚴格掌握人工流產的適應證,積極預防及治療併發症。


