4 別名
心包穿刺放液術;pericardiopuncture
5 ICD編碼:37.0 01
5.1 分類
心血管外科/心臟創傷手術/非穿透性心臟傷的手術治療/心包傷的手術治療/血心包與急性心臟壓塞的手術治療
5.2 概述
心包傷可爲胸膜—心包撕裂傷和膈—心包撕裂傷兩類。前者可因鈍器從前後方向撞擊引起心包、左或右側胸膜—心包撕裂;同時可造成心肌挫傷。膈—心包裂傷則常與膈肌破裂共存。單純心包撕裂傷,若破口小,可產生血心包或急性心臟壓塞;若破口較大,最危急情況是出現心臟脫位和疝入胸膜腔,稱心包疝。膈心包裂傷時腹腔臟器還可進入心包腔,後者稱爲心包內膈疝。脫位的心臟,或腹腔臟器若在破裂口發生嵌頓均可引起嚴重循環功能障礙(圖6.1.1.1.1.1-0-1,6.1.1.1.1.1-0-2)。


5.3 適應症
心包穿刺術適用於:
胸部X線片或二維超聲心動圖示中等量以上積液,無吸收徵象;或出現血流動力學障礙時,如脈壓差窄,心動過速或低血壓等,是進行心包穿刺術的指徵。
5.4 禁忌症
5.5 術前準備
應在超聲心動圖或胸部X線檢查下估計心包腔積液量及做穿刺點定位。有劍突下和胸骨旁兩穿刺點供選擇,後者有可能損傷肺及冠狀血管。
5.6 麻醉和體位
5.7 手術步驟
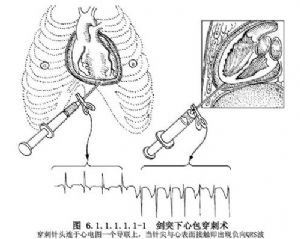
通常採用18號針頭從劍突與左側第7肋軟骨夾角處進針,與前胸壁和中線均呈45°角,針尖略向左方,當針尖深度到達胸骨後方,使空針筒內保持低負壓,這樣針尖進入心包腔,即可吸出心包腔內血性積液。
爲避免穿刺針損傷心臟,在穿刺時可將心電圖上一個導聯夾於穿刺針頭上,當針頭接觸到心肌表面,QRS綜合波立即呈負向,此時將針頭緩慢後退,心電圖變爲正常時,指示針頭已離開心肌表面。如爲血心包,即可抽出血性積液(圖6.1.1.1.1.1-1)。另外,也可在超聲心動圖的消毒探頭檢查和引導下進行心包穿刺術。
5.8 術中注意要點
心包腔積液應儘可能吸盡,即使抽出20~30ml,即足以收到心包腔內減壓和緩解症狀的效果。穿刺抽吸後這類傷員情況在短時間又迅速惡化,或抽吸中不斷有新出血徵象,立即開胸止血,比反覆進行心包穿刺術更爲安全。
6 ICD編碼:37.1203
6.1 分類
6.2 概述
急性化膿性心包炎爲致病菌侵犯心包引起的急性炎症。病原菌通常爲金黃色葡萄球菌、鏈球菌、肺炎雙球菌、腦膜炎雙球菌和流感嗜血桿菌(hemophilus influenza)等。較少見的致病菌有綠膿桿菌、大腸桿菌、變形桿菌、沙門菌等。其他病原體如阿米巴原蟲、放線菌、球孢子菌等亦可引起。在我國則以金黃色葡萄球菌引起者較爲多見。化膿性心包炎的感染途徑有:①鄰近器官感染的擴散,如肺炎、膿胸、膈下感染或肝膿腫蔓延至心包,以肺部感染直接擴散至心包者爲常見;②血源性感染如化膿性骨髓炎、腦膜炎、化膿性關節炎、中耳炎及膿毒敗血症經血源播散至心包。
心包遭受急性感染後,漿膜層充血水腫,大量白細胞浸潤及漿液纖維素滲出,積聚在心包腔內。由於心包爲纖維結締組織構成,其伸展度有限。當炎性滲出液增長過速,可使心包腔內壓力驟然增加,壓迫心臟,尤其是右心繫統,使其舒張受阻,回心血流受阻,心排血量減少,血壓下降,造成心臟壓塞。若不及時穿刺或引流減壓,則可迅速危及患者生命。如在急性期治療不當,病程遷延,則可能導致慢性縮窄性心包炎。
心包穿刺操作簡便迅速,既能確定診斷,又可迅速緩解心臟壓塞,減輕症狀,是有效的診斷及治療措施。但由於化膿性心包炎膿液黏稠,膿性物質易積聚在心包腔內,單獨心包穿刺治療,難於治癒。因此經心包穿刺抽膿,明確診斷後,應立即行心包造口引流。心包穿刺的途徑有:①劍突下心包穿刺;②胸骨旁心包穿刺。
(1)引流心包腔內積液,降低心包腔內壓,是急性心包壤塞症的急救措施。
(2)通過穿刺抽取心包積液,作生化測定,塗片尋找細茵和病理細胞、作結核桿菌或其他細茵培養,以鑑別診斷各種性質的心包疾病。
6.3 臨牀意義
(1)可明確心包積液的性質,協助診斷。
6.4 適應症
心包穿刺術常用於確定積液的性質(滲出性或漏出性)及病原,並可向心包內注入藥物。有心包填塞徵時可穿刺放液以緩解症狀。心包穿刺術適用於:
1.大量心包積液出現心臟壓塞症狀者,穿刺抽液以解除壓迫症狀。
3.心包腔內給藥治療。
6.5 禁忌證
1.出血性疾病、嚴重血小板減少症及正在接受抗凝治療者爲相對禁忌證。
3.不能很好配合手術操作的患者。
6.6 用品及準備
1.藥品,2%利多卡因及各種搶救藥品。
2.器械,5ml注射器、50ml注射器、22G套管針、胸穿包。如行持續心包液引流則需要準備:穿刺針、導絲、尖刀、擴皮器、外鞘管、豬尾型心包引流管、三通、肝素帽2個、紗布等。
3.心臟監護儀、除顫器。
4.術前行超聲心動圖檢查協助確定部位、進針方向與深度。同時測量從穿刺部位至心包的距離,以決定進針的深度。
5.開放靜脈通路。
7.簽署手術知情同意書。
6.7 心包穿刺術應用解剖學基礎
6.7.1 體表標誌
(1)胸骨 位於胸前壁正中的皮下,由胸骨柄、體、劍突三部分組成。胸骨柄與胸骨體相接處,形成一個稍向前突的鈍角,稱胸骨角,兩側接第二對肋軟骨,是胸前壁計數肋骨數目的體表標誌。
(2)胸骨下角 即兩側肋弓在正中線相交形成向下開放的夾角,約700~900,角內夾有劍突。
6.7.2 心臟和心包的體表投影
(略)
6.7.3 心臟相對濁音界
叩診可以確定心臟的絕對和相對濁音界。正常人的心右界幾乎與胸骨右緣相合,但在第4肋間處可在胸骨右緣之外;心左界在第2肋間幾乎與胸骨左緣相合,向下則逐漸左移形成向外凸起的弧形。。
6.7.4 心前區層次
心前區厚薄個體差異不大,由淺人深分5層;
(3)肋間組織 胸前壁胸骨兩側的肋間隙內有肋間外韌帶、肋間內肌、1~6肋間血管的終支、2~6肋間神經的前皮支。
①肋間外韌帶,肋間外肌從後方的肋結節向前達肋與肋軟骨交界處,再向前移行爲腱膜,直達胸骨側緣,此腱膜稱肋間外韌帶。
④2~66肋間神經的前皮支:肋間神經於肋間隙前端近胸骨處,橫越胸廓內動脈的前方穿肋間內肌、肋間外韌帶及胸大肌,達淺筋膜內,末梢成爲前皮支,分佈於相應肋間隙前端的胸前皮膚。所以,局部浸潤可達麻醉目的。
(4)胸內筋膜 胸內筋膜各處厚薄不一,緊貼胸骨、肋軟骨後面的部分比較發達,向下覆於脯窩窿的上面,改名爲脯筋膜。胸廓內動脈和兩條伴行靜脈位於上位6個肋軟骨、肋間內肌內面的胸內筋膜內,並在胸骨外側1~2cm處,垂直下降至腹直肌鞘,改名爲腹壁上動脈。
6.7.5 胸骨下穿刺點層次
(2)腹直肌
(3)膈肌 位於胸、腹腔之間,爲一扁平的膜狀肌,呈彎窿狀,起於胸廓下口,周圍爲肌質,肌纖維走向中央移行爲中心健。起始部分爲胸骨部、肋部和腰部三部分。胸骨下心包穿刺時穿經胸骨部。
6.7.6 心包
爲包裹心臟及其大血管根部的密閉性纖維漿膜囊,可分爲纖維性心包和漿膜性心包兩部分。
(1)纖維性心包 爲堅韌的纖維結締組織膜。根據部位分四部分:①膈部:以纖維層與膈穿刺時穿經此部。②胸肋部:此部大部分被左、右肺及左、右胸膜的前緣遮蓋,在胸中心鍵和一小部分肌質緊密相貼,胸骨下心包骨下部的左半及左側第4~6肋軟骨的胸骨端,直接與胸前壁相貼,此區域稱心包遊離部(心包裸區)。在左側壁胸膜的肋胸膜和縱隔胸膜反折線距胸骨左緣的距離爲:4、5肋間隙,成人約0.4~0.5cm,新生兒約0.5~0.7cm。所以,在心前區做心包穿刺時,常有傷及胸膜的可能,應予以注意。③外側部:被縱隔胸膜覆蓋,兩者之間有脯神經及心包膈血管通過。④後部:以疏鬆結締組織與食管、主動脈胸部(胸主動脈)相連。
(2)漿膜性心包 由漿膜構成,分髒、壁兩層。髒層緊貼心肌層,在大血管根部反折至纖維性心包的內面,形成壁層。髒、壁層相互移行形成密閉潛在腔隙稱心包腔。腔內有漿膜分泌的少量漿液,以減少心搏動時髒、壁層的摩擦。病理情況下,分泌屋增多,即心包腔積液。大量積液可壓迫心臟,心濁音界擴大,聽診時心音減弱。壁層心包在纖維性心包的胸肋部內面移行爲脯部處,形成一隱窩,其深度爲1~2cm,不被心臟所充滿,稱心包前下羹寸是心包積液遊留處,爲心包腔穿刺的適宜部位;
6.8 心包穿刺術操作的解剖學要點
6.8.1 部位選擇
常用穿刺部位有兩個。
(1)心前區穿刺點 於左側第5肋間隙,心濁音界左緣向內1~2cm處,沿第6肋上緣向內向後指向脊柱進針。此部位操作技術較胸骨下穿刺點的難度小,但不適於化膿性心包炎或滲出液體較少的心包炎穿刺。
(2)胸骨下穿刺點 取左側肋弓角作爲胸骨下穿刺點,穿刺針與腹壁角度爲30o~450,針刺向上、後、內,達心包腔底部;針頭邊進邊吸,至吸出液體時即停止前進。
6.8.2 體姿參考
6.8.3 穿經結構
(1)心前區穿刺點 皮膚、淺筋膜、深筋膜和胸大肌、肋間外韌帶、肋間內肌、胸內筋膜;纖維性心包及壁層心包,進入心包腔。進針深度成人約2~3cm。
(2)胸骨下穿刺點 皮膚、淺筋膜、深筋膜和腹直肌、脯肌胸肋部、脯筋膜、纖維性心包及壁層心包,進入心包腔。進針深度成人約3~5cm。
6.8.4 進針技術與失誤防範
(2)進針速度要慢,當有進入心包腔的感覺後即回抽有無液體,如未見液體,針頭亦無心臟搏動感時尚可緩緩邊進邊抽。若針頭有心臟搏動感應立即將針頭稍後退,換另一方向抽取,避免損傷心及心的血管。
(3)抽液速度宜緩慢,首次抽液量以100m1左右爲宜,以後每次抽液300~500ml,避免抽液過多導致心急性擴張。助手應注意隨時夾閉膠管,防止空氣進入心包腔。
(4)術中密切觀察病人的脈搏、面色、心律、心率變化,如有虛脫等情況,應立即停止穿刺,將病人置於平臥位,並給予適當處理。
(5)術後靜臥,24小時內嚴密觀察脈搏、呼吸及血醫情況。心電圖或心電示波監護下進行心包棄刺。
此方法較爲安全。用一根兩端帶銀夾的導線,連接在胸導聯和穿刺針上,接好地線,檢查機器確無漏電。穿刺中嚴密觀察心電圖變化,一旦出現ST段抬高或室性心律失常,表示針尖刺到心臟,應立即退針。穿刺部位、層次等同前。
6.9 操作方法
6.9.1 1.心包穿刺術
(1)患者一般取坐位或半臥位,暴露前胸、上腹部。仔細叩出心濁音界,選好穿刺點。選擇積液量多的位置,但應儘可能地使穿刺部位離心包最近,同時儘量遠離、避免損傷周圍臟器。必要時可由超聲心動圖來確定穿刺方向。常用的部位有胸骨左緣、胸骨右緣、心尖部及劍突下。以劍突下和心尖部最常用。
(2)消毒局部皮膚,覆蓋消毒洞巾,在穿刺點自皮膚至心包壁層做局部麻醉。
(3)將連於穿刺針的橡膠皮管夾閉,穿刺針在選定且局麻後的部位進針,具體方法爲,①劍突下穿刺:在劍突與左肋弓夾角處進針,穿刺針與腹壁成30°~45°角,向上、向後並稍向左側進入心包腔後下部;②心尖部穿刺:在左側第5肋間或第6肋間濁音界內2cm左右的部位進針,沿肋骨上緣向背部並稍向正中線進入心包腔;③超聲定位穿刺:沿超聲確定的部位、方向及深度進針。
(4)緩慢進針,待針鋒抵抗感突然消失時,提示穿刺針已進入心包腔,感到心臟搏動撞擊針尖時,應稍退針少許,以免劃傷心臟,同時固定針體;若達到測量的深度,仍無液體流出可退針至皮下,略改變穿刺方向後再試。
(5)進入心包腔後,助手將注射器接於橡皮管上,放開鉗夾處,緩慢抽液,當針管吸滿後,取下針管前,應先用止血鉗夾閉橡皮管,以防空氣進入。記錄抽液量,留標本送檢。如果使用的是套管針,在確認有心包積液流出後,一邊退出針芯,一邊送進套管。固定套管,接注射器,緩慢抽取積液。記錄抽液量,留標本送檢。
(6)抽液完畢,拔出針頭或套管,覆蓋消毒紗布,壓迫數分鐘,並以膠布固定。
6.9.2 2.持續引流
(3)消毒劍突下皮膚,覆蓋消毒洞巾,在穿刺點自皮膚至心包壁層做局部麻醉。
(4)一般選用劍突與左肋弓夾角處進針,穿刺針與腹壁成30°~45°角,向上、向後並稍向左側進入心包腔後下部;也可在超聲心動指導下確定穿刺針的方向和位置。
(5)沿穿刺針送入導絲,退針,尖刀切皮;可用擴皮器擴張穿刺部位皮膚及皮下組織,沿導絲送入心包引流管,退出導絲,觀察引流效果,必要時可適當調整導管的位置,保證引流通暢。
(6)封針固定,接引流袋,緩慢引流。
(7)覆蓋消毒紗布,壓迫數分鐘,並以膠布固定。
6.10 注意事項
1、抽液過程中應注意隨時夾閉膠管,以免空氣進入心包腔內。抽液速度宜緩慢,首次抽液量以100ml左右爲妥,以後每次抽300-500ml,以免抽液過多導致心臟急性擴張。如爲血性積液,應先抽出3-5ml,如放置5-10min不凝固再行抽液。