7 概述
頸內靜脈移植、腸繫膜上靜脈下腔靜脈H形分流術用於門靜脈高壓症的手術治療。 門靜脈高壓症是由於門靜脈系統的血流受到阻礙的結果。臨牀主要表現爲充血性脾大、脾功能亢進,胃底及食管靜脈曲張,曲張的靜脈破裂後發生大量嘔血,可危及生命。此外還可引起腹水。
腸繫膜上靜脈下腔靜脈分流術:分側側分流及端側分流術兩種,端側分流術又可分腔靜脈端與腸繫膜上靜脈側做吻合和腸繫膜上靜脈的端與下腔靜脈側做吻合。或取自體頸靜脈架橋行“H”形腸腔靜脈吻合術。
12 手術步驟
1.先做腹部切口,腹部切口可選擇上腹部橫切口或經白線的正中縱切口,病兒情況較差時縱切口較橫切口因損傷大而易發生裂開。開腹之後將橫結腸向上方牽引,在橫結腸系膜根部切開後腹膜,因門靜脈高壓時門靜脈系統淤血水腫,故切開之後腹膜及腹膜外脂肪組織中可能有淋巴管,應逐個予以結紮或縫扎,以防術後並髮乳糜腹水。小心解剖出腸繫膜上靜脈及下腔靜脈,這些步驟與腸繫膜上靜脈-下腔靜脈側側分流術相同。
2.縮短下腔靜脈與腸繫膜上靜脈之間的距離,用2-0絲線間斷縫合兩血管旁的纖維、脂肪組織,使兩血管靠近,方法同腸繫膜上靜脈-下腔靜脈側側分流術。完成此步驟後如兩血管具備吻合條件時暫結束腹部手術,以無菌紗墊妥善保護腹部切口及腹腔內臟器。
3.頸內靜脈切除術 在做腹部手術前已將頸部、胸部及腹部一同消毒鋪巾,取頸部過伸位、肩部墊好體位墊同甲狀腺切除術。
(1)切口:一般取右側頸內靜脈,切口取鎖骨上2cm的橫切口。
(3)切斷右側胸鎖乳突肌之一部分,並切斷肩甲舌骨肌,兩斷端以絲線各縫1針作爲標誌線。
(4)切取頸內靜脈:切開胸鎖乳突肌後,即可顯露頸動脈鞘,此時可見鞘內的頸內靜脈隨呼吸運動而抖動。小心打開頸動脈鞘。切開頸內靜脈固有鞘膜,小心結紮其不固定的小分支,行鞘內剝離,此時可同時顯露頸內靜脈、迷走神經及頸總動脈(圖12.15.2.3.3-1)。
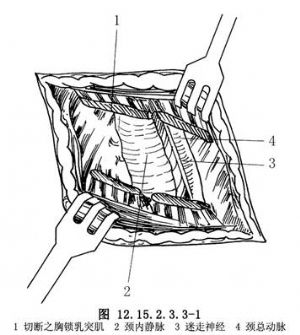
以剝離子緊貼頸內靜脈壁鞘內剝離一週,然後向上、下分離頸內靜脈,遊離長度約5cm,以無損傷血管鉗鉗夾靜脈上下兩端,切除頸內靜脈4cm,上下端以5-0 Prolene連續貫穿縫合,充分止血,切取的頸內靜脈妥善保護,縫合頸動脈鞘,原位縫合胸鎖乳突肌、頸闊肌及皮膚。
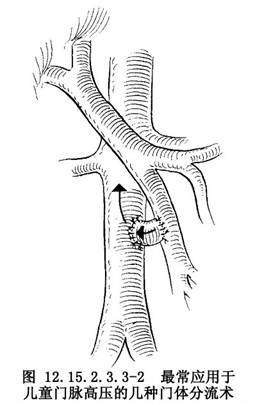
4.頸內靜脈移植,腸繫膜上靜脈-下腔靜脈H型分流術 術者取出腹部切口內敷料,重新顯露下腔靜脈與腸繫膜上靜脈,在腸繫膜上靜脈的近側端(與脾靜脈交匯處下方1cm處用無創傷心耳鉗鉗夾側壁的2/3,並在同一水平鉗夾下腔靜脈的1/2,先以尖刀片切開下腔靜脈壁1cm,繼之切開腸繫膜上靜脈1cm,用6-0 Prolene線將頸內靜脈之近側端與下腔靜脈後壁連續外翻縫合半周,前壁以6-0 Prolene做間斷縫合,縫合過程中以1∶100肝素液沖洗血管,同法將頸內靜脈之遠端與腸繫膜上靜脈後壁連續外翻縫合,前壁間斷外翻縫合,吻合完畢後先將下腔靜脈側鉗夾放鬆,繼之將腸繫膜上靜脈側鉗夾放鬆,如有滲血可修補1~2針,然後以溫鹽水紗布壓迫即可止血,必要時以生物蛋白膠在吻合口處噴塗(圖12.15.2.3.3-2),最後妥善縫合切開之後腹膜。
5.切口逐層縫合,方法同腸繫膜上靜脈-下腔靜脈端側吻合術。
13 術中注意要點
腸繫膜上靜脈-下腔靜脈H型分流術與側側分流術需要注意的事項基本相同,術中始終應妥善保護腸繫膜上靜脈與下腔靜脈不受損,值得注意的是由於門靜脈高壓,腹膜後組織水腫,加之以前做過開腹手術,粘連較重,解剖腸繫膜上靜脈有時較爲困難,因此術中不可操之過急,應始終保持冷靜的頭腦,以不損傷該血管爲目的。
15 併發症
1.肝內型門脈高壓病兒,分流術後往往出現肝功能不同程度的減退,嚴重時可出現黃疸、腹水甚至肝昏迷,尤見於門腔分流術後,病死率較高。
2.肝功能不佳者,積極保肝治療。
3.肝內型門靜脈高壓做門腔分流術後,部分病兒可出現輕重不等的腦神經症狀(尤其在進肉食後),與周圍循環中氨氮量增高有關。分流術後來源於腸道的氨被吸收後不再經過肝臟進行解毒轉化爲尿素,而是直接進入周圍循環,影響中樞神經系統的代謝,從而引起腦神經系統的病狀。症狀多出現在術後15~30d左右,輕度時頭暈頭痛、記憶力減退,時有怕冷感;中度腦神經症狀表現爲反應遲緩、嗜睡、間歇性神經混亂,出現下意識動作;重度時出現木僵狀態或昏迷。治療方面除禁食肉類外,可靜脈注射穀氨酸鈉,以降低血氮量。此外尚應靜脈注射抗生素,以抑制腸內細菌,減少氨的形成。在成人採取的迴腸乙狀結腸吻合術來曠置大部結腸或做右半結腸切除術來減少氨形成的方法在兒童不常採用。