3 概述
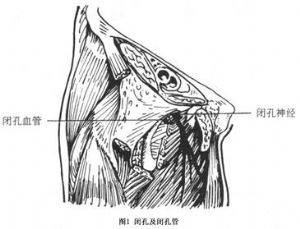
腹腔內臟器經過髖骨閉孔管突出於股三角區者,稱閉孔疝。閉孔管是一纖維骨性管道,長2~3cm,向前、內、下方斜行。管的上面是由恥骨上下面的閉孔溝所構成,下面由盆腔肌膜與覆於閉孔內肌上緣之閉孔膜二者連接所形成。閉孔膜是一纖維腱膜,其纖維呈不規則交叉排列,分外膜及內膜,內口(盆腔口)有腹膜及腹膜外組織覆蓋,外口開口於內收長肌、股動脈與恥骨所形成的三角區。閉孔管內有閉孔神經及閉孔動靜脈通過達大腿內側,故有疝脫出時,常有閉孔神經受壓症狀。閉孔動脈來自髂內動脈,然有少部分來自下腹壁動脈,在陷窩韌帶邊緣通過,術中剪斷腹股溝韌帶內側時不慎誤傷,可發生難以控制的出血(圖1)。
8 流行病學
閉孔疝臨牀罕見,國外學者總結15年間疝修補15098例,其中僅有8例11個閉孔疝,佔同期疝修補的0.073%;國內林言箴(1974~1983)總結腹外疝治療995例,其中閉孔疝僅5例,約佔腹外疝總數的0.5%;李沛輝(1977~1994)報道腹外疝1182例中,有閉孔疝14例,佔總數的1.18%。閉孔疝多見於老年體格瘦弱者,以70~80歲爲高發年齡,尤其多見於經產和多產老年婦女,國外報道,男女發病率之比爲1∶6。李經倫等收集國內文獻報道(1963~1996)的閉孔疝44例,其中男女比例爲1∶10,發病年齡49~87歲。
閉孔疝內容物多爲小腸,是腸梗阻的少見病因之一。Rogers(1960)複習文獻報道的3000例機械性小腸梗阻中,有12例因閉孔疝引起,佔0.4%。
9 病因
9.1 局部薄弱
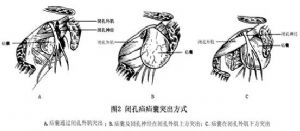
閉孔管爲閉孔疝的發生提供了潛在的通道,但並非一定發生疝,只有局部組織薄弱,如閉孔外肌破裂、向尾側移位或閉孔膜異常薄弱等,在腹內壓的作用下才有可能形成疝。其疝囊可直接通過破裂閉孔外肌突出,或在閉孔外肌上方同閉孔神經和閉孔血管一同穿出閉孔內口,亦可在閉孔外肌下方突出(圖2)。
9.2 盆底組織退變
此疝好發於老年高齡患者,大多發生於70~80歲,Larrieu等報道平均發病年齡爲67歲。這可能與老年人組織退變導致生理性盆筋膜鬆弛、盆底肌肉萎縮等有關。
9.3 閉孔管寬大
閉孔疝女性病人多見,這與女性閉孔管較男性寬大、平直有關。生理上由於多次妊娠、腹內壓增加,亦可造成女性會陰過於鬆弛且寬大。
9.4 消瘦
多病體弱、營養不良、消瘦,以及任何消耗性疾病均可導致閉孔內口失去腹膜外脂肪組織的襯墊保護,覆蓋其上方的腹膜易凹陷而形成疝囊。
9.5 腹內壓增高
10 發病機制
10.1 形成過程
閉孔疝的形成分爲3個階段:①閉孔處出現腹膜外脂肪。②出現淺的腹膜凹陷,並逐漸加深形成疝囊。③疝囊爲內容物所充滿。
閉孔疝的疝內容物主要是小腸,嵌入閉孔管內的可以是腸壁的一部分(Richter氏疝)也可以是腸管全部。其疝內容物也可爲膀胱、卵巢、輸卵管、闌尾、結腸以及Meckel憩室等。
10.2 疝出途徑
疝突出的途徑有3條:①疝囊通過閉孔管,經恥骨肌下方脫出。②疝囊在閉孔外肌的中、上肌束之間,沿閉孔神經和動脈下支的走行路線脫出。③疝囊向下向前,從閉孔內、外膜之間脫出。但無論哪一種情況均部位很深,除非疝囊很大,否則不易在股部捫及腫物。
10.3 病理生理
閉孔爲一狹小纖維性管道,周圍組織硬韌而彈性差,且有閉孔神經(腰2~3)從中穿過。內臟或組織由閉孔脫出時,由於疝囊及內容物的擁擠,必然壓迫閉孔神經,出現股部和膝關節內側的間歇性疼痛、酸脹、麻木等不適。閉孔疝的疝內容物絕大多數爲小腸,且疝環小而無彈性,因此疝入的腸管易發生嵌頓,並在短期內發生血液循環障礙,出現腸絞窄、壞死。故臨牀上繼膝部疼痛後出現小腸梗阻症狀。若疝內容物爲部分腸壁嵌頓,早期亦無明顯腸梗阻症狀,且疝塊較小,及位於恥骨肌深面,以致難以發現。
11 閉孔疝的臨牀表現
11.1 症狀
(1)Howship-Romberg徵:即閉孔神經受到壓近時,腹股溝區及大腿前內側出現刺痛、麻木、酸脹感,並向膝內側放射。當咳嗽,伸腿外展、外旋時,由於內收肌對閉孔外肌的牽拉,疼痛加劇(使閉孔神經受壓加重),反之則減輕的現象稱爲Howship-Romberg徵。此徵在閉孔疝中的發生率爲20.2%~100%不等。
在閉孔疝的早期或少數不全性腸管壁疝(Richter疝)可表現爲間歇性的腹痛及股部、膝關節內側肌肉疼痛或酸脹不適。Somell等還發現,除閉孔神經痛外,在閉孔疝發生時,在膝內側上方10cm左右的部位,多可發現一感覺過敏的區域。
(2)腸梗阻症狀:閉孔疝中93.7%~100%的病人有腸梗阻症狀。由於閉孔由骨質和堅韌腱膜組成,位置較深而狹小,疝環缺少彈性,多數病人疝塊小而不明顯,主要以腹痛、腹脹、嘔吐、停止排便排氣等腸梗阻表現而就診。少數表現爲慢性不全性腸梗阻。
11.2 體徵
(1)Howship-Romberg徵:伸腿外展、外旋,腹股溝及大腿前內側疼痛加重。
(2)股三角上方及卵圓窩處的檢查,約20%的患者可觸及一圓形腫塊,局部伴有輕壓痛。
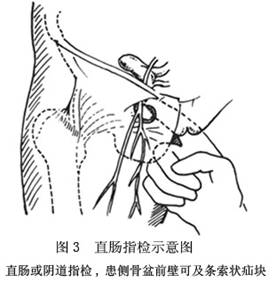
(3)直腸或陰道指檢,部分患者可以發現其患側骨盆前壁閉孔區,有條索狀疝塊(圖3)。有絞窄時,如將患肢外展,則腫塊觸痛明顯加劇。
12 閉孔疝的併發症
老年患者對疼痛反應遲鈍,常常因不能及時診治而發生疝內容物絞窄,出現絞窄性腸梗阻、瀰漫性腹膜炎、中毒性休克等。延誤治療者,可發生腸壞死穿孔、股部膿腫及腸瘻。據國外學者統計,腸壞死、腸穿孔發生率達50%,病死率13%~40%;國內報道,腸壞死、腸穿孔發生率則高達80%,病死率12%~75%。
14 輔助檢查
14.1 X線檢查
(1)腹部及骨盆X線平片:有以下影像特徵:①一般腸梗阻影像表現。②梗阻近端擴張的小腸和氣液平面固定在盆腔恥骨上方,改變體位後複查此徵象不變。③閉孔內有氣體或有一充氣的腸曲,盲端指向閉孔,此爲閉孔疝的典型X線表現。
(2)疝囊造影:適應於腸梗阻症狀間歇性出現者。發作間隙期疝囊造影可觀察到閉孔疝的疝囊。
(3)CT掃描:CT掃描有助於本病的診斷。未嵌頓時骨盆掃描可見閉孔肌和恥骨肌之間有低密度緻密影,腫塊表現爲較對側明顯不同的含氣密度及腸管擴張;嵌頓後可見腸影從閉孔內側進入閉孔,且該閉孔內腸影以上的腸管有腸梗阻徵象,即可診斷閉孔疝。
14.2 B超檢查
在壓痛部位可見到異常的腸管反射波。
15 診斷
閉孔疝起病隱匿,局部體徵不明顯,多以不明原因的急性腸梗阻入院,故術前斷困難,誤診率高達70%以上。臨牀醫生應想到本病,仔細分析病史,結合本病的臨牀特點和X線表現,是可做出正確診斷的。
15.1 病史特點
(1)老年女性、消瘦,以往可能有類似發作史、多次妊娠分娩史、習慣性便祕等病史的病人應高度警惕。
(2)發作早期即產生膝部疼痛、酸脹等以及腸梗阻症狀體徵外,尚具有一般疝的特點,即常在腹內壓增高時突然發作,平臥或休息後緩解。
15.2 體徵
(1)Howship-Romberg徵是本病最早期且最具特徵性的徵象,亦是術前做出確診的主要依據。尤其年老體弱婦女有腸梗阻表現和Howship-Romberg徵時,應考慮本病。
(2)腹股溝韌帶下方的卵圓窩內側,可捫及一圓形腫塊,伴有輕壓痛。但僅部分病人能查到此體徵。
(3)直腸或陰道檢查時可能觸及盆腔前壁有條索狀腫塊,且有觸痛;但腫物不明顯時,也不能排除本病。
15.3 輔助檢查
腹部及骨盆X線平片顯示恥骨上緣固定的充氣腸曲陰影或閉孔內有氣體或有一充氣的腸曲,盲端指向閉孔。間隙期疝囊造影可觀察到閉孔疝疝囊,CT有時可幫助明確診斷。
16 鑑別診斷
16.1 腸梗阻
閉孔疝小而深、劇烈的腹部疼痛易掩蓋其他症狀。與非閉孔疝所致腸梗阻的鑑別要點是:①無Howship-Romberg徵。②直腸或陰道指診於盆腔側壁無條索狀物並觸痛。③腹部及骨盆X線檢查,在恥骨前支處未見有透光度增強的閉孔。CT檢查,閉孔管外口處未有蒂狀塊影顯示等。
16.2 腹膜炎
臨牀常易將Richter氏疝誤診爲腹膜炎。由於該疝爲部分腸壁嵌頓,故無明顯腸梗阻症狀。疝囊底距體表較遠,腫塊小,易延誤診斷,致使腸壁絞窄壞死,並易誤診爲腹膜炎。但腹膜炎①無Howship-Romberg徵。②直腸或陰道指診盆壁閉孔管內口處無觸痛性索條樣腫塊。③無閉孔疝的影像學表現等。
16.3 類風溼性關節炎、坐骨神經痛、腰骶痛閉孔疝
閉孔疝的始發症狀爲閉孔神經痛,常被誤診爲類風溼性關節炎、坐骨神經痛、腰骶痛等。但後者疾病無Howship-Romberg徵和腸梗阻症狀,結合直腸或陰道指檢、X線檢查等可與之相鑑別。
16.4 股疝
疝塊於股靜脈內側的卵圓窩處突出,閉孔疝疝塊則經閉孔管於恥骨股深層、股三角的下端突出。結合直腸或陰道指檢,於患側骨盆前壁觸及條索狀或塊狀物伴觸痛,外展患肢,腫塊突出明顯,觸痛加重,有助於診斷。
16.5 急性闌尾炎
Richters疝小腸部分腸壁嵌頓,病人仍有排氣、排便,嵌頓出現腸管壞死時,炎症滲出刺激引起右下腹壓痛伴體溫升高,易誤診爲急性闌尾炎。但急性闌尾炎多有轉移性右下腹痛、結腸充氣試驗陽性,早期無腸梗阻表現,無Howship-Romberg徵,直腸或陰道指檢患側骨盆前壁無條索狀伴觸痛腫物。
16.6 輸尿管結石
有腹部絞痛及放射痛、血尿,B超、CT、IVU可顯示腎盂、輸尿管積水和輸尿管結石影像。但無腸梗阻及Howship-Romberg徵,直腸或陰道指檢、腹部及骨盆X線平片也無本病的相關表現。
17 閉孔疝的治療
閉孔疝易發生嵌頓、腸壞死和腸穿孔,手法復位比用於其他各類疝更加危險,手術是惟一有效的治療方法,一旦確診或疑診爲本病所致腸梗阻,應選擇手術治療。手術徑路有多種,有人主張在腹股溝韌帶下方,腫塊表面做縱切口,將內收長肌和恥骨肌分別向內、外側牽開,顯露疝囊。Milligan主張腹股溝切口,切開腹股溝管後壁以顯露閉孔管。也有人主張經恥骨上徑路,即Cheathe-Henry徑路,在恥骨經橫切口,橫形切斷腹直肌前鞘,將腹直肌向外側牽開。向上推開腹膜,牽開膀胱,直接顯露閉孔管。但由於多數閉孔疝在術前難以確診,即使術前確診,按上述兩種經路也難以瞭解腸段生機情況以及進一步處理。因此多數學者主張經腹部徑路。
17.1 腹部徑路手術
經腹切口具有如下優點:有利於急性腸梗阻的確診、判斷腸管生機及做出相應處理;易於暴露左右閉孔管口;做修補時能妥善保護好閉孔神經與血管。
手術要點:作下腹部正中或正中旁切口,將小腸牽拉至腹腔上部後,有助於顯露各種腹外疝的內口及鉗閉的腸管。若證實爲閉孔疝嵌頓後,顯露閉孔內口並用彎血管鉗或手指輕柔地擴張狹窄環,以利腸袢回納。一般情況下,擴張狹窄環後鉗閉的腸管在適當牽引下均可回納。如還納仍困難,則需要用尖刀沿着有溝探子切開少許閉孔管內口的纖維環;切開時應從疝囊的內側向內向下切開,以避開閉孔血管和神經。必要時還可以同時在腹股溝韌帶以下大腿根部的閉孔體表加做縱形切口,從疝囊底部向上輕輕推壓疝塊,以助復位。復位後認真檢查腸管的生機,小範圍點狀壞死者,可予包埋縫合;小面積片狀壞死者,可修剪局部後再縫合;有大片狀壞死時,應行腸管切除術並附加腹腔引流術。然後,用血管鉗夾住疝囊底部,翻轉拉入腹腔,縫扎疝囊頸後切除疝囊。對污染較重的閉孔管,要徹底清洗局部,置入適量抗生素後縫合閉孔管。
對於閉孔的修補,應根據當時的具體情況而定。閉孔區因腸壞死而有嚴重污染或病人全身情況危重而須儘快結束手術者,可暫不做任何修補,應充分引流。據文獻報道,未做修補者的疝複發率也很低。若環口僅容指尖,可在直視下用粗絲線直接將閉孔膜之遊離緣與相對的恥骨骨膜縫合數針,或間斷縫合閉孔內肌和閉孔筋膜2~3針即可。閉孔較大,縫合後張力過大或周圍組織薄弱不能縫合時,可在切口範圍內切取腹直肌前鞘或應用人工網片(滌綸、teflon、marlex)填補縫合內口。縫合時須注意勿損傷閉孔神經、血管。
17.2 恥骨後腹膜外(Cheathe-Henry徑路)手術
在恥骨上方做橫切口,按同一方向切開腹直肌前鞘,將雙側腹直肌(主要爲患側)向外牽引。把腹膜推向頭側,膀胱牽向足側,將疝囊及其內容物遊離出閉孔管並妥善處理。
17.3 經閉孔部徑路(腹股溝韌帶下大腿根部切口)手術
病人平臥位,墊高患者臀部,大腿輕度彎曲並內收以放鬆內收肌羣。在腹股溝韌帶下方股內側恥骨肌與內收長肌間做縱形切口,或疝塊凸起處作垂直切口。切開闊筋膜,暴露內收長肌,並拉向內側;將恥骨肌拉向外側,必要時可離斷其恥骨附着處一部分,即可顯露疝囊。切開疝囊底部,仔細檢查內容物,若有腸壞死則改行剖腹手術,若無腸壞死則將腸管還納腹腔。疝囊處理同上。將恥骨肌與相對的骨膜縫合數針以修補閉孔管。縫合傷口,不放引流。
17.4 經腹股溝徑路手術
切口入路類似於腹股溝疝或股疝的經腹股溝部手術。按纖維方向切開腹外斜肌腱膜直至腹股溝管外環後,將圓韌帶(或精索)及聯合腱牽拉向內上方,切開腹股溝管後壁組織至腹膜,向頭側推開腹膜,經腹膜外暴露閉孔,顯露疝囊。將疝囊和疝內容物一併遊離出閉孔管,切開疝囊,檢查腸管生機,狀態良好,還納入腹腔。若有壞死,則應經腹切除腸管。貫穿結紮疝頸部,切除疝囊。用粗絲線間斷修補閉孔管,縫合傷口。
經腹股溝徑路的缺點爲手術野狹小,顯露欠佳,解剖困難或有腸壞死時需另加切口。
17.5 腹腔鏡下閉孔疝修補手術
Haith(1998)複習了文獻報道的8例腹腔鏡下閉孔疝修補手術,並對1例有35年病史的老年女性閉孔疝病人在腹腔鏡下應用補片做了修補手術,取得了較好療效。