2 英文參考
fracture of shaft of femur[中醫藥學名詞審定委員會.中醫藥學名詞(2004)]
3 概述
股骨幹骨折(fracture of shaft of femur[1])爲病名[2]。是指以局部腫脹、疼痛、壓痛,功能喪失,出現縮短、成角和旋轉畸形,可捫及骨擦音、異常活動爲主要表現的股骨轉子下至股骨髁上部位骨折[2][2]。
股骨幹骨折是臨牀上最常見骨折之一,約佔全身骨折6%,股骨是體內最長、最大的骨骼,且是下肢主要負重骨之一,如果治療不當,將引起下肢畸形及功能障礙。
9 股骨幹骨折的病因
多數骨折由強大的直接暴力所致,一部分骨折由間接暴力所致。前者多引起橫斷或粉碎性骨折,而後者多引起斜面或螺旋形骨折。兒童的股骨幹骨折可能爲不全或青枝骨折;成人股骨幹骨折後,內出血可達500~1000ml。
10 發病機制
股骨幹是全身最粗的管狀骨,強度最高。多由於高能量直接暴力造成骨折,以粉碎型及橫型骨折常見。交通事故是主要致傷原因,工農業外傷,生活外傷和運動外傷次之。墜落傷骨折多爲間接暴力所致,斜骨折或螺旋骨折常見,少年兒童可發生嵌插骨折或不全骨折。直接暴力打擊或火器傷所致骨折周圍軟組織損傷重,出血多,閉合骨折的內出血量即可達到500~1000ml,可併發休克。如有頭、胸、腹部複合傷和(或)多發骨折則更易發生休克。
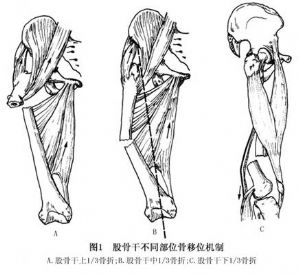
10.1 股骨幹上1/3骨折
近位骨折片因髂腰肌、臀中肌及外旋肌牽拉而屈曲、外展、外旋。遠位骨折片因內收肌羣,股四頭肌羣和後側肌羣作用而內收並向後上方移位(圖1A)。
10.2 股骨幹中1/3骨折
近位骨折片由於同時受部分內收肌羣作用,除前屈外旋外無其他方向特殊移位,遠位骨折片由於內外及後側肌羣牽拉而往往有較明顯重疊移位,並易向外成角(圖1B)。
10.3 股骨幹中下1/3骨折
遠位骨折片受腓腸肌牽拉向後傾斜移位,可損傷膕窩部血管和神經(圖1C)。非手術治療難以復位固定。上述移位並非固定不變,骨折片因受各種外力的作用,肌羣收縮和肢體重量及搬運等因素影響可發生各種不同方向的移位。但其固有的變位機制對手法復位和持續牽引治療均有參考價值。
11 股骨幹骨折的臨牀表現
股骨幹骨折多因強暴力所致,因此應注意全身情況及相鄰部位的損傷。
11.1 全身表現
股骨幹骨折多由於嚴重的外傷引起,出血量可達1000~1500ml。如系開放性或粉碎性骨折,出血量可能更大,患者可伴有血壓下降,面色蒼白等出血性休克的表現;如合併其他部位臟器的損傷,休克的表現可能更明顯。因此,對於此類情況,應首先測量血壓並嚴密動態觀察,並注意末梢血液循環。
11.2 局部表現
股骨幹骨折可具有一般骨折的共性症狀,包括疼痛、局部腫脹、成角畸形、異常活動、肢體功能受限及縱向叩擊痛或骨擦音。除此而外,應根據肢體的外部畸形情況初步判斷骨折的部位,特別是下肢遠端外旋位時,注意勿與粗隆間骨折等髖部損傷的表現相混淆,有時可能是兩種損傷同時存在。如合併有神經、血管損傷,足背動脈可無搏動或搏動輕微,傷肢有循環異常的表現,可有淺感覺異常或遠端被支配肌肉肌力異常。
11.3 股骨幹骨折的分類
瑞士內固定學會(AO/ASIF)制定的分類方法比較實用。股骨幹骨折可分爲A、B、C三類,各類又分爲1、2、3三個亞型。A型爲簡單骨折。A1爲螺旋型,A2爲>30°斜型,A3爲<30°橫型。B型爲楔形或蝶形骨折。B1爲楔形或螺旋楔形骨折,B2爲彎曲楔形,B3爲粉碎楔形骨折。C型爲複雜骨折。C1爲螺旋粉碎骨折,C2爲多段粉碎型,C3爲無規律的嚴重粉碎型骨折(圖2)。

12 股骨幹骨折的併發症
12.1 內固定失效及鬆動
12.1.1 (1)鋼板內固定失效及鬆動
Rozbruch 1998年報道鋼板治療股骨幹骨折,內固定物失敗率(鋼板或螺絲釘斷裂、彎曲)爲11%,內固定物鬆動(螺釘失去術後原位置及發生鬆動)約爲5%。失效原因及預防措施如下:
①適應證選擇不當:首先是患者本身情況,在骨折部骨質疏鬆情況下,不應選用鋼板內固定。其次考慮到目前常用AO技術的侷限性,在高能量損傷導致骨折,AO的核心技術——骨折塊間加壓固定卻難以達到預期作用。應從既往較單一生物力學着眼,轉變爲生物學爲主,更加強調保護局部血運。但在臨牀應用中,一定程度上仍存在過多的依賴加壓固定。對具體骨折缺乏分析,不考慮條件,例如對蝶形骨折,仍以加壓鋼板固定。其實此類骨折應按支撐固定原則,選用中和(平衡)鋼板進行非加壓固定。另外嚴重粉碎骨折,嚴重開放骨折也往往沒有條件或不宜採用加壓鋼板固定(圖3)。

12.1.2 (2)方法錯誤
違反鋼板技術的應用原則
12.1.2.1 ①鋼板張力側固定原則
從生物力學角度分析,肢體於負重時或承受載荷時,骨幹某一側承受的應力爲張應力,是張力側。如承重肢的股骨幹,因在單肢負重時,身體重力必將落於該肢的內側,因此股骨乾的外側(嚴格地說,因股骨頸有前傾角,應爲後外側),股骨幹骨折用鋼板固定時應置於外側。錯置於前側者鋼板極易失敗。
12.1.2.2 ②鋼板對側骨結構的解剖學穩定原則
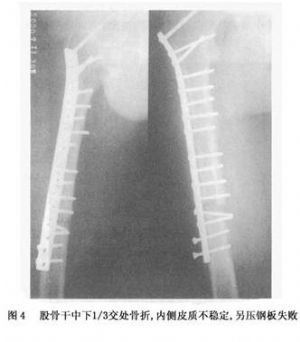
鋼板固定既來自鋼板本身性能和固定技術,同時也必須恢復骨折部骨髂穩定性,即“骨髂連續性和力學的完整性”,因此每當鋼板固定之對側存在缺損時,如粉碎骨折片,或因固定而出現的過大間隙,都需要給予消除,植骨是其重要手段。否則,即會因不斷重複的彎曲應力,致使鋼板產生疲勞斷裂,這是鋼板固定失敗常見原因。如蔣協遠報道102例鋼板治療股骨幹骨折失敗原因中,有84例原手術復位固定後骨折端有超過2mm間隙或骨折部位內側有骨缺損,且未植骨,結果招致內固定失效,另外,植骨後,於6周左右能形成連接兩骨折端骨橋,產生一個生物接骨板效應,於6~10周即可發揮作用,從而減少鋼板所承受的應用,減少鋼板失效(圖4)。
12.1.2.3 ③鋼板固定原則
各種內固定物應用均有其固定方法與步驟。如果對方法不熟悉,圖省事無故簡化,或設備不全勉強使用,都可以使固定物的固定作用失效。例如,AO螺釘固定時,與普通鋼板根本不同是具有充足的把持力。A0松質骨螺釘之所以能使骨折塊之間形成加壓,是依靠寬螺紋對遠側折塊的把持力,和藉助螺芯滑桿在近側折塊鑽孔內的滑移作用獲得。皮質骨螺釘爲非自攻式螺釘,其螺釘與螺紋徑的差距較大[常用的皮質骨螺釘4.5mm,螺芯僅爲3mm,必須在鑽孔(鑽頭3.2mm)]後,選用絲錐攻絲,再順勢徐徐旋入螺釘。否則勢必將鑽孔壁擠壓形成無數微骨折,從而使螺釘之把持力大大削弱,實踐中,此類錯誤仍不少見。動阿力性(DCP-Plate)固定是依靠球形螺帽沿鋼板皮質不穩定。加壓鋼板失敗釘孔之固定軌道旋轉滾動下移,帶動加壓側之骨塊向骨折部移動,以產生折塊間加壓。加壓側之加壓螺釘入骨的位置必須準確,因此,在鑽孔時需用專門的偏心導鑽。如果憑肉眼瞄準,很難不差分毫,如此則易造成螺釘無法滾動下滑直達底部,螺帽卡在釘孔邊緣,不能完成加壓(圖5)。

12.1.3 (3)術後未能正確功能鍛鍊和過早完全負重
蔣協遠等報道102例鋼板固定失效者,其中56例(54.9%)施鋼板固定後不穩定,術後加用外固定或骨牽引,導致膝關節屈伸活動受限,在功能鍛鍊時增加了骨折端應力,造成鋼板固定失效。開始功能鍛鍊的時間以及鍛鍊的方法決定於患者體重,術前膝關節活動情況和術中內固定穩定程度等因素。決不能因鋼板本身材料強度高,而骨折端未獲加壓就過早過多地活動。反之,鄰近關節處於正常活動範圍,可以減少骨折端應力,起到間接保護鋼板的作用。另外患者在術後3個月內完全負重,也是導致鋼板失效原因。文獻報道,股骨新鮮骨折的平均癒合時間爲14~15周,近4個月,所以3個月內避免負重。另外,指導病人部分負重逐步過渡到完全負重,主要依據骨折癒合進展情況,只有在臨牀和X線都證實骨折已癒合時,才能完全負重。
12.2 髓內釘固定失效
髓內針固定術是本世紀治療骨折取得的最大進展之一,而帶鎖內針是近30年來,由於生物力學發展,X線影像增強設備的改進及推廣,手術器械更新及骨科手術檯的完善,給這個古老方法注入活力,成爲目前治療股骨骨折主要方法,但內固定鬆動或失效率爲8%~10%。
12.2.1 (1)梅花針固定股骨幹骨折失效原因及預防
梅花髓針固定股骨幹骨折,方法簡單及固定可靠,已經廣泛應用於臨牀,在早期無適當擴髓器械時,還有術中卡住髓針發生,有擴髓器械後,選與擴髓器等粗的髓內針,可以避免。但由於病例選擇不當或方法不合理,術後易發生彎針及斷針、退針併發症,其原因:
12.2.1.1 ①適應證選擇不當
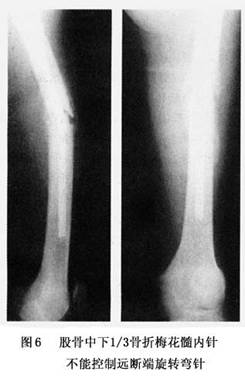
梅花針的固定作用來自髓內針與髓腔內壁緊密相嵌所產生摩擦力,從而控制骨折端的旋轉及剪力,因此對髓腔狹窄部的橫斷,短斜或短螺旋骨折能防止短縮、成角、旋轉,但對狹窄部已破壞,大於直徑50%長斜及螺旋骨折中下1/3骨折髓腔擴大,多段骨折等,梅花針固定基礎已破壞,難以較好固定,折端不穩,如果術中、術後不加強防範措施,在折端處應力集中,此處髓針易發生彎針、斷針(圖6)。
12.2.1.2 ②內固定置入不合理:
A.選針過細:此種情況多發生在術者初做骨折內固定時,尤以無擴髓器械,過分擔心粗針插入髓腔發生滯針或強力打入將骨幹脹裂,未行擴髓而盲目操作引起。
B.髓針插入遠折段的長度不足:一方面選針過短,另一方面骨折部位偏下,由於遠端力臂縮短,梅花針受到應力集中,造成彎針、退針,所以當遠折端不足10cm時應慎用梅花針。
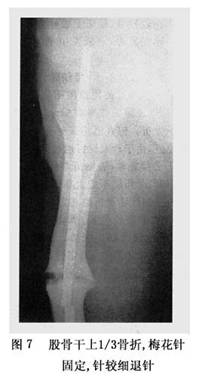
C.梅花針開口的朝向錯誤:股骨幹骨折因內收肌羣作用插針時開口應指向大腿外側,如果開口相反方向易發生彎針(圖7)。
12.2.1.3 ③過早負重
由於梅花針抗彎,防旋轉,短縮能力差,尤其應用9mm以下的細針術後應制動或維持牽引,如果未及時有限固定,相反早期負重,折端不穩定,必然使髓針應力增加,易發生髓針彎曲及斷裂。
北京軍區總醫院1994~1997年間使用梅花針治療新鮮股骨骨折——中1/3狹部粉碎、長斜、長螺旋,中下1/2骨折及多段骨折42例,未發生內固定失效,主要採取以下措施:
A.正確選擇髓針的長度及直徑,一般經擴髓後置針直徑11mm,個別10mm,長度從大粗隆頂點到膝關節面上3cm,至少在折線下15cm,髓腔粗者可採用雙梅花針固定。
B.在狹窄部注意骨連續性恢復及穩定性,對長螺旋,長斜骨折,對骨折局部充分擴髓,使之復位後,折端相嵌,必要時加固2~3道鋼絲;對嚴重粉碎骨折,取髂骨植骨,恢復折端連續性及穩定性。
C.大量充分骨折周圍及髓內充分植骨;
D.對股骨髓腔狹窄部以遠骨折,因遠端骨髓腔粗,髓針固定後,易發生側移位,擺動,可於髁上橫穿3mm骨圓針,然後內、外側用石膏或夾板,與骨圓針一起固定。
E.髓針固定術後,制動4周,6周後部分負重。
12.2.2 (2)帶鎖髓內針固定股骨幹骨折內固定失效原因及預防方法
帶鎖髓內針不僅保留梅花髓內針在髓腔內與髓腔壁相嵌的特點,而且有自身特徵,即通過骨折遠近端橫穿鎖釘,使骨折與髓針整個長度成爲一個整體,因此具有較大穩定性,可以防止短縮及旋轉移位。擴大了梅花髓內針的使用範圍,具有手術創傷小,感染率低,骨折癒合率高,功能恢復快等優點,但它的手術操作比較複雜,臨牀上也經常出現內固定失效或鬆動併發症,一般發生率爲7%~8%,其原因:
12.2.2.1 ①適應證選擇不當
帶鎖髓針治療股骨幹骨折較普通髓內針使用範圍明顯擴大,適用於小轉子以下,距膝關節間隙9cm以上各種類型的股骨幹骨折。但在適應證選擇上,必須考慮鎖釘的位置,由於近端鎖釘通過大小轉子,因此大小轉子必須完整,否則近端鎖釘起不到固定作用。同時,骨折線不能太靠近股骨遠端,否則遠端鎖釘控制旋轉及短縮能力減弱。尤其靠近骨折遠近端的裂紋骨折,普通X線片顯示不清,有可能造成內固定失效。因此,對此類病人,術前可做CT檢查,確定骨折範圍,以免適應證選擇不當,造成手術失敗。
12.2.2.2 ②術中內固定置入錯誤
A.近端鎖釘放置失敗:近端鎖釘的植入因有定位器及其相適應的器械,一般無困難,但當瞄準器鬆動或反覆應用瞄準器變形,鎖釘也有可能從主釘鎖孔的前方或後方穿過,不能起到固定作用。Shifflett等報道,84例股骨幹骨折中有2例近端鎖釘未穿過鎖釘孔。預防方法:放置近端鎖釘前一定要擰緊固定主釘與定位器的連接杆,以免鬆動造成定位器不準;在放置鎖釘前,正位透視下主釘近端的鎖孔內、外緣應各有一半月形切跡。若鎖釘穿過主針的鎖孔,半月切跡消失。側位透視,鎖釘與主釘應完整重疊,見不到鎖孔。
B.遠端鎖釘放置失敗:因目前尚無理想的遠端鎖釘的定位器,故遠端鎖釘的放置是手術中較困難的一步。初學者一定要有耐心,否則容易失敗。Wiss等報道了112例粉碎性股骨幹骨折中有l例遠端鎖釘未通過鎖釘孔,同一作者報道95例股骨轉子下骨折,用G-K釘固定亦有1例遠端鎖釘未通過鎖釘孔。預防方法:主釘在打入髓腔過程中,釘體可能會發生輕微的扭曲、變形,造成鎖釘孔相應發生改變。在正常情況下,用C形臂、X線機側位觀察遠端鎖釘孔,釘孔呈正圓時,鎖釘放置比較容易,否則應適當調整C形臂、X線機與股骨遠端的角度,或改變肢體的位置,以使釘孔在熒光屏上呈現正圓時爲止,經驗少的醫生應特別要注意;目前文獻報道放置遠端鎖釘方法比較多,均可參考使用,我們認爲應以徒手尖錐法較實用,即在C形臂X線機監視下,當錐尖放到圓的中心時,垂直敲。這時助手固定位患肢,以免因肢體晃動造成錐尖移位。
12.2.2.3 ③術後主針的斷裂及鎖釘的退出或斷裂
A.主釘斷裂:髓內針是通過股骨中軸線固定,應力分佈比較均勻,應力遮擋作用小,主釘斷裂的機會相對比較少,股骨發生骨折後,其外側爲張應力,內側爲壓應力,帶鎖髓針雖然通過股骨中軸線固定,但在骨折端,釘受到向內彎曲應力的影響,尤其粉碎骨折者,針體受到應力較大,另外受針的質量影響及術後過早負重均易造成主釘斷裂。預防方法:手術時儘量減少對骨折端血循環的破壞;若爲萎縮性骨折不癒合應植骨;用普通髓針固定失敗後改用帶鎖髓針內固定時應選較前者粗1mm的髓針;對於粉碎骨折或第二次手術的骨折應適當延長不負重時間,應在骨折端出現橋形骨痂後逐漸增加負重;選擇動力型或靜力型固定一定要適當。
B.鎖釘的退出及斷裂:近端鎖釘是通過大、小轉子固定的,和肢體承重方向有一定夾角,鎖釘爲全螺紋,雖退出可能性不大,但有可能發生斷裂。發生螺釘斷裂和退出原因:過早負重,鎖釘的螺紋部分是承重薄弱點,螺紋和主針鎖孔緣卡住,負重時鎖釘易發生斷裂,鎖釘退出均發生在遠端鎖釘,其原因是安放遠端鎖釘時遇到困難,反覆鑽孔,造成骨孔過大,鎖釘鬆動。預防方法:無論動力型或靜力型固定,沒有達到骨性癒合前,患肢不能完全負重,以防鎖釘斷裂;主釘要有足夠長度,應在股骨遠端松質骨部分安放鎖釘,而在股骨幹部分安置遠端鎖釘,操作困難,遠端鎖釘安置時爭取一次成功,避免反覆穿釘。
12.2.3 (3)術後併發症
12.2.3.1 ①延遲癒合和不癒合
延遲癒合多發生在開放性骨折及粉碎性骨折,主要原因大多與處理措施不當有關,可通過改進不恰當的措施、延遲固定時間、局部確實制動和外加電磁場刺激等輔助手段,大部分能取得完全癒合。不癒合通常由於感染、嚴重骨缺損等引起,採用交鎖髓內釘輔以自體植骨可以在取得骨癒合的同時照顧到膝關節功能的恢復。
12.2.3.2 ②畸形癒合
畸形癒合和內固定不當及活動過早有關,股骨幹骨折成角畸形大於15°,旋轉畸形大於20°,或短縮畸形超過2.0cm者,均應設法矯正,小兒及老年病例可放寬標準。一般可採用人工製造骨折重新固定的方法,固定時除矯正旋轉成角外,應注意維持合適的肢體長度,必要時可考慮植骨。
12.2.3.3 ③再骨折
再骨折一般多發生於鋼板固定拆除後;由於鋼板的應力遮擋,局部骨質疏鬆,拆除後應暫緩負重,或外加石膏固定一段時間,逐步增加負重,預防應力損傷。對於已發生的再骨折,宜採用交鎖髓內釘等較可靠的方法固定,一般癒合時間都較原骨折爲短。
12.2.4 (4)膝關節功能障礙
大多由於長期固定引起股中間肌的粘連、股中間肌本身的損傷與瘢痕化,以及膝關節內和髕骨兩側囊壁的病變所引起,主張在確實固定的基礎上早期活動預防膝關節功能障礙的發生。輕者可通過理療、加強功能鍛鍊得以恢復。重則行股四頭肌成形術,手術鬆解膝關節及髕韌帶下方的粘連,切除已瘢痕化的股中間肌,並酌情行股四頭肌延長術等。術後早期行CPM鍛鍊,療效多較滿意。
14 股骨幹骨折的診斷
外傷史,大腿局部腫脹變形均嚴重,下肢短縮,搬動時有明顯異常活動和骨擦音。應常規測定血壓、脈搏和呼吸,確定有無休克或其他全身併發症及重要臟器複合傷;同時要仔細檢查足趾的顏色、溫度和伸屈活動,以判定是否有主要血管和(或)神經損傷。少數病人可合併股骨頸骨折或髖關節脫位,在體檢時不要遺漏。攝X線正側位片可明確骨折的部位、類型和移位的特點,作爲治療的依據。
15 股骨幹骨折的治療
目前股骨骨折治療方法較多,必須依骨折部位、類型及病人年齡等選擇比較合理的方法治療。不管選用何種方法治療,且必須遵循恢復肢體的力線及長度,無旋轉,儘量行以微創保護骨折局部血運,促進癒合;採用生物學固定方法及早期進行康復的原則。
股骨小粗隆下5cm至股骨髁上5cm處爲股骨幹,主要由骨皮質構成,皮質內有少量小梁骨。股骨幹爲三組肌肉所包圍,其中伸肌羣最大,由股神經支配;屈肌羣次之,由坐骨神經支配;內收肌羣最小,由閉孔神經支配。由於大腿的肌肉發達,骨折後多有錯位及重疊。股骨幹周圍的外展肌羣,與其它肌羣相比其肌力稍弱,外展肌羣位於臀部附着在大粗隆上,由於內收肌的作用,骨折遠端常有向內收移位的傾向,已對位的骨折,常有向外弓的傾向,這種移位和成角傾向,在骨折治療中應注意糾正和防止。股骨下1/3骨折時,由於血管位於股骨折的後方,而且骨折遠斷端常向後成角,故易刺傷該處的膕動、靜脈。骨幹向前向外呈輕度弧形,後方有一股骨脊,是後側屈肌羣的附着部,手術切開復位時可作爲復位的標誌;術中剝離困難,因有4根穿通動脈的分支沿股骨脊進入股骨,易出血,應儘量減少損傷。髓腔亦有輕度向前外凸的弧形,中上1/3最窄,成人爲7~9mm。選擇使用髓內釘固定時應予考慮。股骨前方爲伸肌羣,遠端形成股四頭肌腱膜及髕韌帶,與髕骨相連,在膝關節前方形成伸膝裝置。創傷和手術後出血機化,如伸直位制動時間長,形成粘連,以致關節僵直在伸直位,屈曲活動受限。後側有屈膝肌羣,由坐骨神經支配,內側爲內收肌羣,由閉孔神經支配。股動靜脈在腹股溝韌帶下穿行於股管及內收肌管內,隨後進入膕窩。
15.1 持續牽引
根據不同年齡可採用垂直懸吊皮牽引,平衡持續牽引和固定持續牽引。
15.1.1 (1)垂直懸吊皮牽引
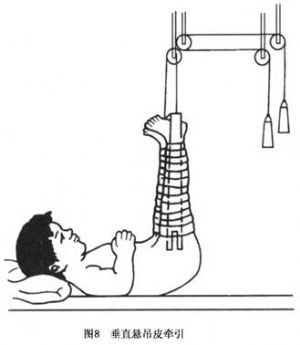
適用於3歲以下的兒童股骨幹骨折。將兩下肢皮牽引膠布貼於大小腿兩側,繃帶固定妥當,通過末端擴張板穿過牽引繩,經滑車系統加重量,髖關節屈曲90°,膝關節伸直位進行牽引,使臀部離牀面3~4cm,應用病兒身體重量作反牽引(圖8)。這種方法簡易有效,3~4周後骨折癒合。便於護理,易被病兒家長接受,也可在門診使用簡便裝置,回家治療觀察。
15.1.2 (2)平衡持續牽引
可用皮牽引或骨牽引。以便病人的身體及各關節在牀上進行功能活動。皮牽引適於12歲以下小兒。12歲以上青少年和兒童則適於做骨牽引。持續4~6周,改用單側髖人字石膏或局部石膏裝具固定至8~12周,至骨折完全癒合(圖9)。

15.1.3 (3)固定持續牽引
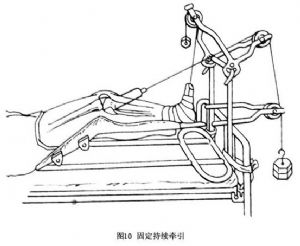
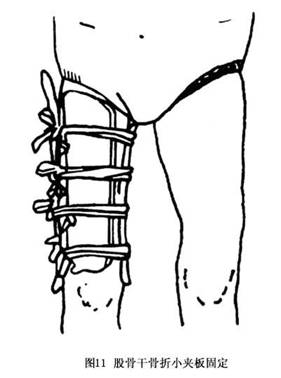
將患肢放在枕頭或Braun架上,做皮牽引或骨牽引(圖10)。股骨幹中上1/3骨折應保持髖關節屈曲40°,外展20°,屈膝40°。下1/3骨折應加大膝關節屈曲角度,使腓腸肌鬆弛,以便於骨折片復位。當骨折片有旋轉背向移位或前後、側向重疊移位時,需採用迴旋和(或)折頂手法整復。使用小夾板可根據骨折部位及移位特點使用2~3個加壓墊進行兩點或三點加壓固定(圖11)。開始牽引時重量要大,一般爲體重的1/7~1/8,手法整復爭取在1周內完成,隨後減輕牽引重量,以維持固定。要避免過牽,以免影響骨折癒合。
15.2 手術治療
近年來,由於內固定器械的改進,手術技術的提高以及人們對骨折治療觀念的改變,股骨幹骨折現多趨於手術治療。骨折手術治療,除了必須從骨折的部位、類型、軟組織損傷的程度,有無合併傷及病人的全身情況等因素考慮外,還需根據兩個原則來選擇,一是要有足夠強度的內固定材料,使固定後能早期功能鍛鍊而不至於骨折癒合前發生內固定器材斷裂及失效;二是骨折固定方法上要提倡微創,儘量減小骨折局部血運的破壞及內固定器材不應有應力集中及符合生物固定原則,以促進骨折癒合。
成人長骨幹骨折的治療,包括股骨的治療,在20世紀90年代,治療理論從AO堅強內固定,向BO生物學接骨術轉變,雖然對生物學接骨術的內容還無統一認識,但原則是儘量使骨折癒合按照骨折後生物自然癒合過程來進行,骨外膜和軟組織在骨折癒合過程中起主要作用,骨髓內血供也是重要因素。髓內針固定爲軸心固定,其生物力學較骨外鋼板偏心固定爲優越。因此生物學接骨術的涵義應當包括不剝離或盡少剝離骨外膜,不擴髓,儘量採用髓內固定,以容許骨折上下關節早日活動,提高骨折癒合率,髓內釘的發展從梅花髓內釘,擴髓髓內鎖釘,到不擴髓髓內鎖釘,現在的髓內擴張自鎖釘,更符合生物學接骨術的原則。
15.2.1 (1)鋼板螺絲釘固定
對股骨幹骨折採用解剖復位,骨折塊間加壓及鋼板螺絲釘固定治療方法,因其手術不需要骨科手術牀及X線影像增強器,仍有廣泛應用。目前由於適應證選擇不當,應用方法上錯誤,過早完全負重,其內固定失效及鬆動率較高,招致骨折延遲癒合或不癒合。應嚴格掌握適應證。
15.2.1.1 ①適應證
兒童骨折,因爲鋼板固定不需通過骨骺線,不會影響生長發育;無髓內針固定裝置及不適宜髓內固定患者均可使用鋼板螺絲釘固定。
15.2.1.2 ②鋼板固定應遵循
AO技術原則,選擇動力加壓鋼板,以不同角度擰入螺絲釘,在有蝶形骨塊情況下,應以拉力螺絲釘固定,鋼板放置張力帶側,也即股骨後外側,每一個骨折應8~10孔鋼板固定,以達到足夠穩定,鋼板對側有缺損者,必須植骨。
15.2.1.3 ③方法
平或側臥股骨外側切口,將股外側肌向前掀起,結紮血管穿支,持骨器鉗夾住骨折端,依靠向外加大成角及骨膜起子撬撥復位,鋼板放置股骨後外側,首先在鄰近骨折部位擰入兩枚動力加壓螺絲釘,然後擰入鋼板兩端螺絲釘,其餘螺絲釘依次擰入,粉碎折塊用拉力螺釘固定,有骨缺者應行植骨,不必修復股外側肌放回原位,放負壓引流,依次縫合切口。術後4周,足趾着地,部分負重,每週增加10~14磅,直至完全負重,鋼板不應在18個月以前取出,取出鋼板後3~4個月避免過度負重,4~6個月不參加體育活動。
15.2.1.4 ④效果
Ruedi和Luscher(1979)對123例病人131例股骨粉碎骨折採用AO鋼板內固定,92%功能結果良好,9例骨折癒合前發生鋼板折彎或折斷,2例取鋼板後再骨折。Rienaer,Foglesoog,Miranda(1994)報道141例股骨骨折,其中1/3爲開放性,平均18周99%功能恢復功能優良(伸直及屈曲130°),10例骨折(7%)內置物失敗,延遲癒合,1例不癒合。
目前AO固定原則,四肢長骨幹治療中不再強調骨折解剖復位和絕對堅強內固定,目前比較重視生物學的接骨板固定方法,如LCP(鎖定加壓接骨板),手術方法也逐漸改進。
15.2.2 (2)梅花型髓內釘固定
梅花型髓內釘爲20世紀40年代出現的,亦有稱之Kuntscher髓內釘,由於其固定作用來自髓內釘與髓內腔壁緊相嵌所產生摩擦力,從而控制骨折端旋轉和剪力,因此對於髓腔峽部的橫折,短斜行或短螺旋形骨折最爲適合,而峽部的粉碎性,長斜行及長螺旋形骨折,以及髓腔較寬遠1/3骨折,則非梅花針性能所勝任的。
15.2.2.1 ①髓內針的選擇
測量健肢股骨大粗隆尖至髕骨上緣距離爲其長度。在標準X線片上,測髓腔最狹窄部位的橫徑,減去10%,即爲所用髓針的粗細(直徑),或在術前把選好的髓內針用膠布貼在大腿外側,進行X線攝片(股骨全長)。髓內針的長度粗細與髓腔進行對照,髓內針的長度應自股骨髁間窩上1cm,至股骨大粗隆上2cm,其粗細能通過髓腔最狹窄部位爲準。
15.2.2.2 ②逆行髓內穿針法
手術在硬膜外麻醉下進行,病人取側臥位,患側在上,傷肢膝以下,用無菌巾包紮,以便活動患肢。股骨外側切口,沿股外側肌間隔前剝離,達股骨粗線。將股外側肌向前牽開,切斷並結紮股深動靜脈的穿支,顯
露骨折上下端。把事先選好的髓內針,插入上、下骨折端的髓腔內,觀察粗細是否合適。對於成人可選直徑9mm以上梅花髓內針,如髓腔在9mm以下,則就應擴大髓腔,至能放入9mm直徑髓內針,因9mm以下髓內針易發生折彎。把選好的髓內針,由骨折近端逆行打入,從大粗隆部穿出,待髓內針自大粗隆部穿出達肌肉下時,將髖關節屈曲90°並內收位,打出髓針。按針尖突出的部位,在大粗隆部另做一小縱行切口,分開臀部肌肉,顯露出針尖。將逆行打入的髓內針打出,直到髓內針尾部與近骨折端平爲止。將骨折解剖復位用三爪持骨固定器固定,把大粗隆部外露的髓內針向下打入通過骨折線進入骨折遠端,大粗隆尖部外留髓針1.5cm左右,以備拔除髓內針之用。如爲陳舊性骨折,把植骨材料如碎骨條放在骨折端的周圍,關閉切口。
股骨幹骨折內固定選擇外側切口的優點是,由前肌羣與後肌羣之間隙進入,不損傷肌肉;內固定物置於股骨外側,可避免膝上方前面股四頭肌與股骨之間的滑動機構發生粘連。術後病人臥位2~3周,逐漸扶拐下地,練習下肢關節活動,待骨折癒合時,方能完全離拐行走。
15.2.2.3 ③順行髓內穿針法
先在股骨大粗隆頂端做一小切口,顯露股骨大粗隆尖後,用一弓形錐在粗隆尖內凹部鑽洞,然後再同上述在骨折部做切口,顯露兩骨折端,擴髓後固定,將選好之髓內針自大粗隆凹中打入股骨髓腔內,當針尖達骨折近端時,使骨折復位,再把髓內針通過骨折線打入遠折段髓腔中去,針尾仍留在大粗隆外1.5cm左右,縫合兩切口。
15.2.2.4 ④閉合髓內針固定
A.適應證:
a.股骨上及中1/3的橫行、短斜行骨折,有蝶形骨片或輕度粉碎性骨折。
b.多段骨折。
B.術前準備:術前先行骨牽引,重量爲體重的1/6,以維持股骨的力線及長度,根據病人全身情況,約在傷後3~10天內手術。髓內針長度及粗細的選擇,同開放髓內針者。
C.病人體位分爲側臥位及平臥位兩種。側臥位:病人健側臥於骨折牽引臺上,健肢伸直,固定在足架上,患肢髖屈曲80°~90°,內收20°~30°中立無內外旋轉。對兩下肢進行牽引,直到骨折端分離,在X線電視引導下,施手法至少獲得一個平面復位。平臥位:病人平臥於骨折手術檯上,兩腿分開,插入會陰棒,阻擋會陰。軀幹略向健側傾斜,患肢內收20°~30°,足中立位,固定於足架上。如此,可使大粗隆充分暴露。健肢外展、下垂或屈曲位,以不影響使用X線電視機透視患肢側位爲準。對患肢旋以牽引,直到骨折斷端分離,在透視下使骨折復位或至少在一個平面上得到復位。
D.手術方法:在大粗隆頂向上做短縱行切口,長3~4cm,顯露大粗隆頂部。在頂端內側凹陷的外緣,插入65cm長的導針,進入股骨髓腔,達骨折線部。X線電視覈准導針位置合適,然後把髓內針沿導針進至近骨折端。在電視下,以髓內針作爲槓桿,撬動近骨折端,以與遠骨折端對位,同時,助手也施以手法,撬動遠骨折端,使骨折的另一平面復位。復位後,先把導針插入骨折遠端折段髓腔,並沿導針打入髓內針通過骨折線進入遠折端。當髓內針到達股骨髁上平面之前,放鬆患肢的牽引,屈膝對抗,以使骨折線嵌插。如針溝滲血多,可放置引流條,48h拔除。如髓腔太細,<8mm,應先擴髓至9mm以上,再打入髓內。
E.效果:筆者行閉合髓內針固定32例,年齡17~76歲,平均36.25歲。股骨幹上1/3骨折12例,中1/3骨折16例,下1/3骨折4例。骨折類型:橫行及短斜行23例,有大蝶形骨片者3例,輕粉碎性6例,其中7例爲多發性骨折,4例爲開放性骨折,清創縫合後10天左右,再閉合穿髓內針。側臥位打針21例,側臥位失敗改平臥位復位打針成功1例,平臥位打髓針10例。術後臥牀2周,可逐步扶拐下地活動。此法創傷較小,膝關節功能恢復較快,不必輸血,是值得選用的。但是,需要C形臂X線電視設備,骨折2周以上,可影響復位者,不宜選用此法。
15.2.3 (3)鎖式髓內釘
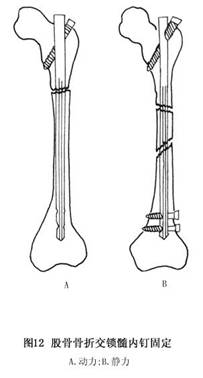
1972年Klemm和Schellman報道鎖式髓內釘固定股骨幹骨折,相繼出現Gross、Kempf釘和Morris釘等,治療股骨幹骨折取得滿意療效,鎖式髓內釘結構特點,髓內釘具有一定弧度,以適應股骨幹前弓結構,另外,其髓內釘近端有一斜向帶螺紋孔,螺釘穿過孔固定於粗隆部,螺釘與髓內釘成150°,在距髓內釘遠端4~8cm處,有2個無螺紋的水平孔,以行遠端交鎖,配套器械爲打入器及鎖釘導向器,後者用於髓內釘打入後,使斜向螺釘準確穿過螺孔到達小粗隆,另有一套鎖釘導向器在影像增強透視下,引導遠端鎖釘橫向交鎖(圖12)。
15.2.3.1 ①鎖式髓內釘的設計及原理
保持普通髓內釘的優點,克服普通髓內釘缺點,內鎖髓內釘仍保留普通髓內釘的優點,作爲骨折的內夾板固定在髓腔內與髓腔內壁相嵌,髓內釘固定骨折處於骨幹的中軸線上;力臂從骨折延伸到骨幹兩端,較鋼板大得多,可閉合穿針對骨折部位干擾小,髓內釘取出手術也較鋼板的損傷小,同時鎖式髓內釘亦克服普通髓內釘手術適應證窄,只適應股骨中1/3的橫行、短斜、短螺旋型骨折的缺點,將髓內釘適應證擴大到粉碎性、長螺旋、長斜行骨折及股骨兩端骨折,多段骨折,骨缺損等。
通過橫穿的鎖釘獲得骨折的最大穩定性:對於峽部以外的髓腔寬大部分,鎖式髓內釘可通過橫穿的鎖釘使之與長骨形成一個整體,因此具有最大穩定性。鎖式髓內釘遠、近端的鎖釘尚具有防止短縮和旋轉移位,起到堅強固定作用,這種固定方式亦稱之靜力固定,對於橫形及短斜形股骨骨折只固定遠端或近端,另一端不固定,骨折端可以沿髓內釘產生微動及縱向壓力,形成嵌插和利於骨折癒合,從而形成動力固定。有些骨折的早期需靜力固定,但骨折癒合到一定程度後,可先拔出一端鎖釘,改爲動力固定。
15.2.3.2 ②手術操作
仰臥位有利於骨折遠端橫向螺釘打入和對遠端旋轉的控制,患肢水平位並內收,健側肢體屈曲或伸展以利於放置影像增強器。鎖釘的打入方式與傳統方式相似,擴髓直徑要超過髓內釘直徑1mm,使骨折對位、對線,並置入導針,然後打入適當長度、粗細髓內釘。根據骨折的類型選擇靜力或動力固定模式,將導向器連於打入器上,可以容易使螺絲釘斜向穿過螺孔到達小粗隆部,一般的遠端橫向螺釘鎖定方法爲在影像增強器顯示下進行,亦可在瞄準器完成(圖13)。
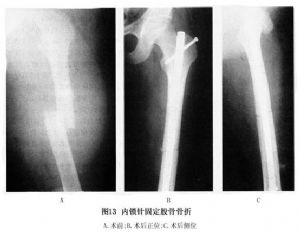
15.2.3.3 ③鎖式髓內釘應用中應注意的問題
A.術前X線檢查:應攝取股骨全長的正側位X線片,以判定骨折類型,測量骨的長度及髓腔寬度,作爲選擇內鎖髓釘的長短及粗細的依據。較嚴重的粉碎骨折將長度測量發生困難,可攝取健側X線片進行測量。
B.選用髓內釘類型:骨幹骨折除非有很好穩定性,一般均使用內鎖髓內釘爲好。穩定骨折:如橫行或短斜形股骨上中段骨折,可用動力性鎖釘治療,但對任何程度粉碎骨折或股骨遠、近端骨折,均應選擇靜力交鎖髓內釘。
C.手術體位:仰臥位有利於術中觀察及骨折整復及控制旋轉比較方便,但仰臥位對顯露大粗隆頂點及正確的定進針點常困難,應將患肢內收及軀幹向健側傾斜。
D.插入髓釘方法:閉合穿釘有利於減少感染和提高癒合率,但要求技術較高,手術者接觸X線量較大,當閉合穿釘有困難時,可做小切口,儘量少剝離軟組織,用骨膜起子撬撥復位,順入導針,不少報道認爲,這種小切口復位方法,結果與閉合髓內釘效果相仿。
E.髓腔擴大:在插釘前應用髓腔挫擴大髓腔,有利於使用較粗的髓內釘,可增加釘與髓腔壁的接觸面,從而加強骨折穩定性,避免髓內釘疲勞斷裂,有利於早期鍛鍊負重,不少學者認爲用銼擴髓腔破壞血供影響癒合,但同樣也有不少學者發現血供較快恢復,失活組織可再血管化,甚至骨折周圍骨痂反而更加豐富,總的來說,適當用銼擴髓腔,利大於弊,認爲擴大髓腔可導致脂肪栓塞的說法,也未得到更多支持。
某總醫院1995年開始使內鎖髓內釘治療股骨骨折已300例,僅5例延遲癒合,功能恢復優良率90%。治療體會成功關鍵如下:
a.選擇合適髓釘長度及直徑。股骨骨折使用直徑10~11mm以上,釘長-大粗隆至關節面上2cm。
b.遠端必須交鎖2枚螺釘,對於二次手術陳舊骨折尤其要靜態交鎖,並在手術中需要充分擴髓。髓內釘遠端交鎖孔距骨折線要5cm以上,同時對螺旋骨折線超越遠端交鎖孔者,必要時術後應加用短期外固定,以加強穩定。
c.髓內釘進釘點,關於髓內釘進釘點,大多數文獻介紹從梨狀窩進入,但術中很難確定梨狀窩定位,建議以粗隆間窩,大粗隆內側壁爲標誌,在大粗隆前後緣中點進即可,過分偏內易造成股骨頸骨折,偏外引起股骨幹成角。
d.閉合穿釘有時費時,費力,接觸X線量大,建議骨折在手術牀牽引復位對位對線不理想情況下,即時在大腿外側,骨折部位做3cm左右小切口,切開皮膚、皮下、闊筋膜,分離股外側肌、遠折端,不剝離骨膜,用骨膜撬撥及調整下肢牽引,將骨折復位導針順入骨折遠端。
e.合理使用遠端瞄準器及徒手影像增強器引導下插釘。髓內釘的遠端交鎖是髓內釘治療瓶頸,遠端瞄準器由髓內釘、轉變器、定位鉤,遠端交鎖器構成平行四邊形。實際是個三維瞄準過程,任何一軸有偏移不準,改變平行四邊形,造成遠端交鎖不準,所以操作中,要求髓內釘無阻力插入,以免使髓內釘的形變位移;定位鉤插入時,應垂直,不能傾斜改變方向;術前對遠端瞄準器進行微調,糾正反覆使用造成其輕微形變;術中要求儘量持續穩定。即使使用,瞄準器的成功率僅70%,如遇困難,即時在遠端鎖孔間切開2cm,影像增強器行股骨側位,當髓內釘鎖孔爲圓形時,從圓形中心投射點鑽入股骨下端外側,鎖孔出對側皮質,確定已穿過鎖孔,再擰入螺絲釘。
F.術後觀察:術後第1天即應行股四頭肌鍛鍊,儘早開始連續被動活動器做被動活動,拆線後可扶雙柺部分負重行走站立。術後6~8周根據骨痂情況再完全負重,穩定骨折做動力髓內釘固定者,可早期完全負重,如果新鮮骨折病人3個月僅有少量骨痂,陳舊骨折6個月僅有少量骨痂,建議將靜態固定改爲動力固定。
15.2.4 (4)股骨髓內擴張自鎖釘
內鎖髓內釘治療股骨骨折,已廣泛用於臨牀及取得效果也比較滿意,由於其結構決定,仍存在應力集中,近4%患者發生鎖釘或髓釘斷裂,另外術中需要X線透視機等必要設備,爲克服以上不足,李健民設計髓內擴張自鎖釘,使股骨骨折治療變堅強內固定爲生物學固定,簡化治療。
15.2.4.1 ①髓內擴張自鎖釘結構特點
由外釘及內釘兩部分組成,外釘爲一直徑9mm不鏽鋼釘,釘的兩側爲“燕尾”形“軌道”,下端兩側爲15~20度坡形滑道,以便內針插入後,其下端兩翼向兩側張開。釘體前後有淺槽,具有股骨平均解剖彎曲的弧度,其橫截面爲卷翼“工”字梁形。內針截面爲等腰三角形,其上端沿三角形高的方向增寬成寬刃狀,其下端制扁平1.6mm之矩形截面,形成向兩側擴張之兩翼,該結構構成兩對稱,其上端連接有供打入、拔出螺紋。內釘插入外釘後,其上端爲嵌於股骨上端松質骨之寬刃(約3mm),中部內釘側刃凸出外釘約1mm、1.5mm、2mm不等,以適應不同的髓腔寬度,並嵌於髓腔狹窄部及股骨上下端的松質骨內,其下端扁平兩翼沿外釘坡道伸出,插入股骨髁中,主用於控制骨折部位的旋轉移位,並將扭矩分散,避免應用集中(圖14)。

15.2.4.2 ②髓內擴張自鎖釘固定機制及生物力測試結果
髓內擴張自鎖釘是一個多釘固定系統,其中外釘有較強的剛度,內釘韌性好,含有側刃,外釘直徑較小,各靠與側刃寬度不等的內釘組合來適應不同髓腔寬度,並與髓腔內壁相嵌,並切入管狀骨端松質骨中,與內釘下部分開的雙翼共同抵抗扭轉,與帶鎖釘的橫釘相比,扭矩分散,無應用集中現象。內外釘體組合一起,其抗彎強度與較粗內鎖釘相當,靠主釘頂部防短縮螺帽與內釘下部分開的交叉翼結合,有良好的防短縮功能。
生物力學實驗表明,其抗扭轉剛度與GK釘相近,有良好的抗彎能力,軸向加壓抗短縮能力相當於2倍體重,可引起松質骨破壞的最低載荷1158N。在1 200N軸向壓力下,短縮變形小且應力分散,避免應力集中,較符合生物學固定。
15.2.4.3 ③髓內擴張自鎖釘操作方法
A.術前準備:髓釘的長度及寬度選擇,依據骨折X線片及測量健肢該骨長度而定,長度要求外釘的釘尾部外露大粗隆間窩上2cm,遠端達髕骨上緣。髓腔狹部的寬度以外釘的寬度加2mm爲內釘側刃寬度。如果狹部寬度<9mm,則按9mm計算,術中擴髓到9mm。
B.患者取側臥位,患肢在上,股外側切口,自外側肌間隔向前牽開股外側肌顯露股骨,如有骨折牽引復位牀和C臂X線機,最好閉合穿針,否則切開穿釘。順行者,先在臀部顯露大粗隆間窩,逆行者骨折處少剝離骨外膜以能置人髓釘爲限,先置入9mm擴髓器,使其通過峽部,然後以擴髓導針逆行穿入至大粗隆間窩穿出,接髓釘開槽器打入,然後置入外釘達骨折部,復位骨折,將外釘置入至髕骨上緣,再打入內釘,至遠端分叉後,於外釘尾端擰防旋螺帽。
C.術後不需外固定,第2天可行患肢功能鍛鍊,2周後扶拐部分負重。
15.2.4.4 ④髓內擴張自鎖釘臨牀應用
目前已用髓內擴張自鎖釘治療各種類型股骨幹骨折530例,骨折癒合率90.9%,內固定失敗率2.1%,肢體功能恢復優良率97.7%。此方法優點:骨外膜損傷小,閉合穿釘則不切骨外膜或開放復位少破壞骨外膜;不擴髓;骨髓腔有較長範圍的接觸固定;無骨端鎖釘,應力不集中;內外釘之間有一定彈性,抗折彎,抗扭轉應力大;有中等抗短縮能力,還符合骨折端的生理壓力,比較符合生物學固定(圖15)。
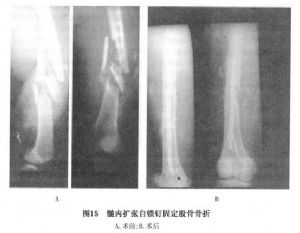
15.2.5 (5)內固定方式選擇
股骨骨折內固定選擇,取決於骨折部位及類型,一般說,如爲狹窄部,橫行或短斜面穩定性骨折,可首先梅花髓內針內固定;狹窄粉碎,多段骨折,或股骨上1/3及中下1/3的不穩定骨折,應首選交鎖釘及髓內擴張自鎖釘固定;對於大面積污染的骨折,亦可首選外固定器固定,待傷口覆蓋後(2周),將外固定變成髓內釘固定。
15.3 股骨幹開放性骨折的治療
開放性骨折的處理原則前已論述。股骨開放骨折清創閉合傷口後,對粉碎骨折可行牽引治療,如同閉合骨折處理。有內固定適應證者,除傷口污染輕、傷後時間<8h,清創徹底者可於清創術後即行內固定外,一般宜於傷後10~14d間切口完全癒合後,行內固定手術。
16 預後
股骨幹骨折一般預後良好。
17 關於骨折
骨折(fracture[2])爲病名[3]。是指骨的完整性或連續性受到破壞所引起的,以疼痛、腫脹、青紫、功能障礙、畸形及骨擦音等爲主要表現的疾病[3]。見《外臺祕要》卷二十九。骨折又名折骨、折傷、傷折、折瘍[3]。
17.1 病因病機
17.2 症狀
一般有截斷、碎斷或斜斷[3]。傷部可有瘀血、腫痛、錯位、畸形、骨聲、軸心叩擊痛、異常活動及功能障礙等[3]。如因骨本身患結核、骨髓炎及骨瘤等病變,每遇輕度外力碰撞而發生骨折的稱病理性骨折[3]。
17.3 治療
治宜視傷情采用手法整復或切開復位,夾縛固定[3]。初期宜活血化瘀、消腫止痛,服七釐散、復元活血湯、雲南白藥等;外敷梔乳散[3]。腫消痛減後宜接骨續筋,服正骨紫金丹、接骨丸、跌打丸等;外貼接骨膏[3]。後期恢復時宜培補肝腎,舒筋通絡[3]。內服補腎壯筋湯、舒筋活血湯、小活絡丹等;外用海桐皮湯、五加皮湯或損傷洗方外洗,並配合功能鍛鍊[3]。病理性骨折應同時治療原發病[3]。手法整復或手術切開整復可參見不同部位之單純骨折或複雜骨折。