7 概述
聽神經瘤是指生長在蝸神經及前庭神經各分支上的神經鞘膜瘤,70%以上原發於前庭神經,其中以前庭上神經爲多。是由胚原性Schwann細胞異常增生而成,可發生在神經乾的任何部位。最常發生於位靠內耳道底的神經鞘膜Schwann細胞與神經膠質細胞銜接的節點上。聽神經瘤組織學屬良性病變,生長緩慢。臨牀確診者半數以上在30~50歲之間,女性多於男性,多爲單側性。其臨牀發病率各家統計不一,約爲0.1‰~0.2‰,居顱內腫瘤的第3位,佔腦橋小腦三角腫瘤的70%以上。顳骨病理學家們早就指出,隱性聽神經瘤的發現率很高。Hardy(1936)在顳骨切片中發現聽神經瘤佔2.%(6/250);Schuknecht(1975)統計佔0.97%(5/517),姜泗長(1987)統計爲0.43%(1/231),均爲臨牀聽神經瘤確診率的數十倍之多,足見聽神經瘤漏診率之高。隨着人們對聽神經瘤認識的加深及耳神經學、影像診斷學的發展,會有更多病人獲得早期診斷,而不至等到顳骨切片時才發現。因此,早期診斷和治療聽神經瘤應視爲耳科醫師們的神聖職責之一(圖9.3.3.3-0-1~9.3.3.3-0-3)。
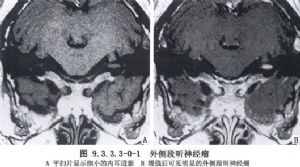
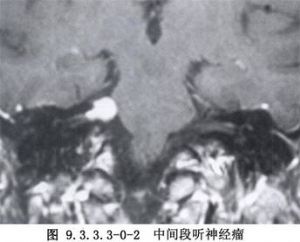

聽神經瘤的臨牀表現與腫瘤原發部位和體積有直接關係。早期症狀爲單側持續性耳鳴,進行性感音神經性聾,短暫的眩暈或持續的不穩定感。部分病人有耳深部悶塞、脹痛或耳道麻木感。隨着腫物體積增大,壓迫面神經,其他腦神經及腦幹和小腦,可相繼出現患側舌前2/3味覺喪失、眼乾、面肌張力低下、面部感覺異常,晚期出現頭痛、共濟失調等症狀,以至失去自理能力。少數病例可因顱壓增高而視力減退。重視病人的主訴,進行詳細的耳神經學檢查(含純音聽閾、閾上聽功能、言語測聽、聽性腦幹電位及前庭功能)及影像學診斷相結合,是提高聽神經瘤早期確診率的重要手段。確診早、晚與手術治療的預後有直接關係。
聽神經瘤的外科治療經歷了4個發展階段:①1800~1900年,以Sir Chailes Bell和Ballance爲代表探索時期,從研究臨牀症狀與屍體解剖相結合認識聽神經瘤,並最早進行了聽神經瘤切除術;②1900~1917年,以Cushing爲代表的發展時期,此時已開展了經枕下、經乳突術式及結紮乙狀竇的聯合術式等,並注意到出血和感染是術後死亡的主要原因;Cushing首先使用的銀夾子止血法是一個進步,但此種手術死亡率仍達70%~90%;③1917~1961年,以Dandy爲代表的完善時期,Dandy繼承了Cushing的經驗,重視腫物的定位及改進了手術進路,使枕下小腦幕下進路術式規範化,此種手術死亡率下降至20%左右;④1961年W.House將耳顯微外科技術與神經外科相結合,成爲現代聽神經瘤顯微外科手術的新開端。伴隨早期診斷技術的提高及術中應用面神經監測、腦幹電位的監測,使手術死亡率下降至1%以下,面神經保存率亦由幾乎是0上升至70%以上,聽功能的保存問題亦已列入手術目標。
我國第一篇聽神經瘤手術報道由孫鴻泉發表在中華耳鼻咽喉科雜誌(1958)。此後近20年,聽神經瘤的手術治療幾乎完全由神經外科實施。直至20世紀80年代初,只有少數耳科醫師進行這方面工作。近20餘年來,隨着耳神經學和影像診斷學的發展,聽神經瘤的早期診斷率明顯提高,耳神經外科在國內廣泛開展。在顯微鏡下施行聽神經瘤切除術,術中配合面神經功能及腦幹電位監測,手術死亡率已下降至1%以下,腫瘤全切除率及面神經、聽神經功能的保存率逐漸接近國際先進水平。
8 適應症
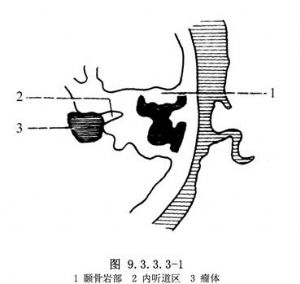
經迷路後進路聽神經瘤切除術適用於瘤體主要在腦橋小腦三角,直徑小於2.5cm的中、小聽神經瘤病列(圖9.3.3.3-1)。此法可保存迷路結構,有利於保存殘餘聽功能。但此法有術野窄小、術中不能首先找到和保護面神經等缺點,且不適用於乙狀竇前移的病例。
9 聽神經瘤手術指徵及緩行手術指徵
聽神經瘤生長緩慢,有報道部分病例長期停止生長的,極少發生惡變。所以,在確診之後,是否立即進行手術治療,常需要多方比較之後決定。但基本原則應是:一旦確診,儘早進行手術切除。因爲:①臨牀症狀出現病人才來就診,說明腫塊的存在已部分地或明顯地損害病人的正常狀態;②目前尚無其他醫療方法可使腫瘤停止生長、萎縮或消失;③腫物較小時容易切除,手術安全性大,面神經、聽神經保存率較高。
在決定是否進行手術治療和選擇時機時,下述因素是必須考慮的:腫物的直徑和位置;病人症狀、體徵的輕重;病人的年齡、職業特點和全身健康狀況。當然,醫院的技術經驗和特殊器械設備條件也是不可忽略的因素。
若病人具有下列情況,手術應慎重考慮:①高齡病人(如65歲以上),且腫物直徑在2cm以下,無腦幹及小腦壓迫症狀者;②心血管系統及重要臟器有明顯功能障礙者;③血液功能不全者;④腫物壓迫中樞及顱壓過高者,應先行腦室引流及其他降顱壓治療後再安排手術;⑤有其他急慢性疾病者,亦應在治癒後再擇期行聽神經瘤切除術;⑥懼怕手術、疑慮很深者應詳細解釋之後再行定奪;單耳聽力側患聽神經瘤者。
10 手術進路選擇
開放內耳道和進入腦橋小腦三角池,顯露及全部切除腫物,並儘可能保存面神經及聽神經功能,是當前聽神經瘤手術的基本方法和目標。爲此,可根據具體條件選擇不同的手術進路或各種進路聯合使用。
聽神經瘤切除術的基本手術進路包括下列3類:①經顱中窩進路(或稱迷路上進路);②經迷路進路及迷路後進路(或稱經耳進路);③經乙狀竇後進路及枕下進路(圖9.3.3.3-0-4)。
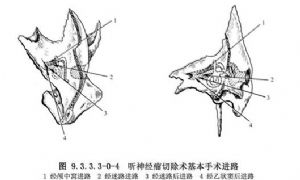
瘤體部位、直徑、患側及健側的聽功能及面神經功能狀況,三叉神經受侵與否是選擇手術進路的重要依據。可供參考對比式如表9.3.3.3-0-1。

11 術前準備
1.詳細瞭解病史,複習聽功能、前庭功能、面神經功能檢查資料及影像檢查照片,力求定性定量定位診斷無誤。
3.術前晚灌腸,睡前內服鎮靜藥。
4.手術晨禁水、禁食。
5.術前半小時予硫酸阿托品0.5mg皮下注射。
12 麻醉和體位
2.病人進入全麻後,安放及調試面肌電圖及ABR測試設備,以便在術中進行面神經及腦幹功能監測,避免手術損傷。
3.建立兩個靜脈通道,以便維持麻醉、靜脈給藥及準備給液體和輸血之用。
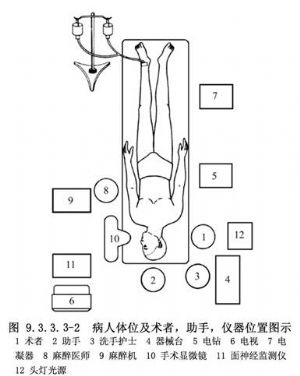
4.病人平臥頭轉向健側,或向健側臥位,使術耳向上。麻醉機、面部肌電圖及ABR監測儀放在病人健側身旁,手術顯微鏡立於病人頭部健側。
5.術者在頭部患側,助手在病人頭端(圖9.3.3.3-2)。
13 術中監護
面神經監護可用毫針電極刺入頰或顴部肌肉內記錄,腦幹誘發電位監測同常規聽性腦幹誘發電位(ABR)檢查,當手術進入內耳道或腦橋小腦三角池,即可進行記錄。在切除腫瘤過程中,持續監測,可以及時提示術者操作離聽、面神經的遠近,有無損傷的可能性。對保護面神經和聽神經功能有重要價值。
14 手術步驟
1.切口 作患側耳後溝後方弧形切口,深至皮下。將皮瓣向前分離至耳後溝一線,並掀向耳廓。如圖切開肌筋膜及骨衣,深至骨面。沿骨面分離,直至骨性外耳道口的後緣,露出乳突尖、耳道後上棘及顳線,將皮膚與肌筋膜瓣向前方牽引,即可暴露出乳突皮質骨面 。(圖9.3.3.3-3)
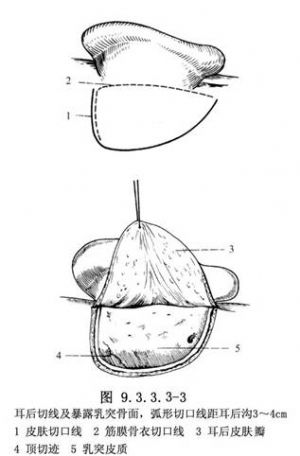
2.切除乳突氣房 以耳道後上棘爲標誌,將乳突皮質及氣房全部切除。前方保留耳道後壁一薄層骨板,以鼓竇入口和面神經垂直段爲前界;上方以顳線爲界,與天蓋取平;後、下方以乙狀竇爲界,充分清除竇腦膜角、堅角及乙狀竇周圍氣房,開放乳突尖,顯露下述標誌:①鼓竇入口的鑽骨窩、鑽骨體部及面神經乳突段上端骨管;②外半規管隆起及前、後半規管骨性隆起;③乙狀竇骨壁;④二腹肌嵴的前端,面神經管乳突段的下端標誌(圖9.3.3.3-4,9.3.3.3-5)。


3.小心磨薄並切除乙狀竇的骨板,以便術中將竇壁輕輕壓下,以擴大迷路後與乙狀竇前之間硬腦膜的視野。
4.切除曹氏三角區(Trautmann's Triangle)的骨質 在保存後半規管完整性的前提下,切除其與乙狀竇之間的骨板,顯露上起巖上竇、下至頸靜脈球窩的一片顱後窩硬腦膜(即巖骨後方硬腦膜),按水平半規管向後作延長線,其下方腦膜顏色淺黃處爲內淋巴囊的位置(圖9.3.3.3-6)。

5.切開顱後窩前壁硬腦膜 沿巖上竇下緣與乙狀竇前緣約2mm距離處做弧形切口,後下繞過內淋巴囊,做成一個半圓形的腦膜瓣,翻向迷路側,即可顯露腦橋小腦三角池。可看清小腦半球側面與巖骨後面的界限(圖9.3.3.3-7)。

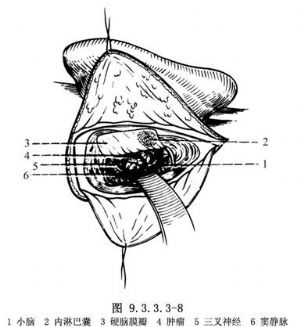
6.顯露並切除腫瘤 循巖骨後面進入,將小腦半球輕輕向後推移,即可進入腦橋小腦三角池。在快速靜脈輸入20%甘露醇液250ml和放出腦脊液30~50ml後,角池慢慢擴大,即可在內耳道口部看到近圓形之腫塊,被膜上有由前向後走行之血管(圖9.3.3.3-8)。
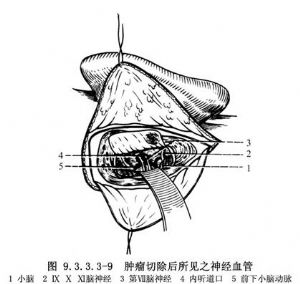
用雙極電凝器處理腫塊表面血管,切開被膜,即可行囊內切除或用吸引切割器、超聲吸引器(CUSA)使瘤體縮小,然後再分離周圍組織,將囊壁一併切除。此時應注意被擠壓變形的面神經常與被膜粘在一起,有時很難分開,以致只有將部分囊膜保留方能保存面神經的連續性(圖9.3.3.3-9)。
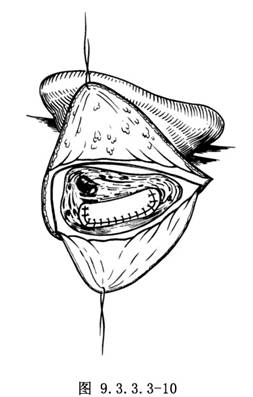
7.連續縫合硬腦膜關閉術腔 充分沖洗術腔,經摒氣證實無出血,即可縫合硬腦膜切口。宜選用堅韌無創縫線,連續縫合。若腦膜有缺損,可將筋膜片夾縫其間,用小骨塊和骨蠟嚴密封閉鼓竇入口及殘存氣房,取皮下脂肪組織及乳突骨屑充填乳突腔。皮膚切口對位縫合,局部加壓包紮,不必放引流條(圖9.3.3.3-10)。
15 術中注意要點
1.切除乙狀竇表面及曹氏三角骨板和切開硬腦膜時,必須避免損傷乙狀竇及巖上竇,儘可能保護內淋巴囊。
2.分離和切除腫塊時,要注意保護小腦表面軟腦膜的血管及匯入巖上竇的巖靜脈。巖靜脈常在小腦幕下方的前部進入巖上竇,管壁薄,內徑較大,容易撕脫和難以用電凝法止血,亦無法結紮,若發生損傷,需用銀夾子止血。
3.封閉鼓竇入口和殘存氣房,是杜絕腦脊液耳鼻漏的關鍵,要求嚴密牢靠。