2 註解
聽神經瘤起源於聽神經的神經膜部分,多數發生在前庭支。腫瘤爲許旺細胞的新生物,正確命名應爲聽神經許旺瘤或聽神經鞘膜瘤。
聽神經瘤的生長開始多侷限在內聽道內,以後向阻力較小的內聽道外橋小腦角方向發展。所以一般瘤體可分爲兩部分,一部分在內聽道內,呈莖柄狀,另一部分在內聽道外橋小腦角處。當腫瘤充滿內聽道時,就開始侵蝕骨壁,迫使管道逐漸擴大。擴大的管道可像漏斗狀,也可很不規則。少數聽神經瘤以侷限在內聽道內的擴大侵蝕爲主要特徵,甚至可將巖錐蝕除。
巖骨外聽神經瘤可突向橋腦和延腦附近,並將推向對側,還可迫使小腦向上或向下移位,形成小腦圓錐。腫瘤繼續增大可向小腦幕上擴展,少數可達枕骨大孔附近。橋小腦角處的腦神經常被聽神經的瘤體所牽拉和壓薄。顱後窩巖骨外的聽神經瘤在長大後期必然引起顱內壓增高,其主要原因是腦積水的形成。腦積水多系腫瘤壓迫,使腦池內的腦脊液循環被阻塞所致,也可能合併導水管或第四腦室的阻塞。
4 手術圖解
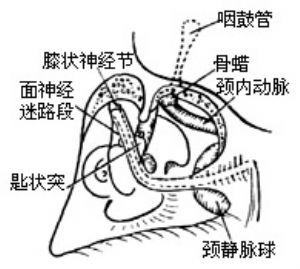
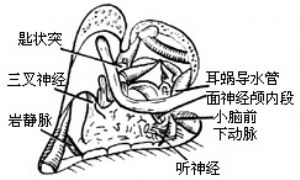



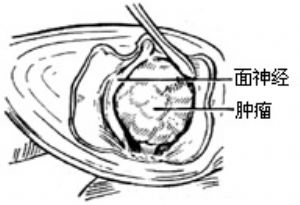
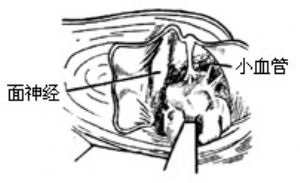
圖7 剝離腫瘤包膜的外端
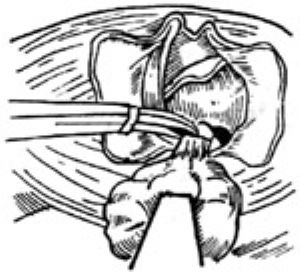

圖9 腫瘤切除後
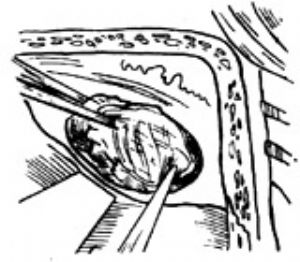
圖10 用顳肌填入內聽道
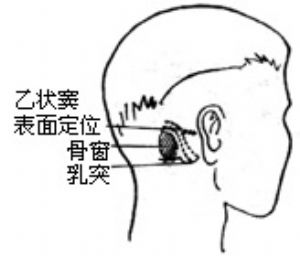
圖11 作乳突後緣垂直切口

圖12 乙狀竇後骨窗定位
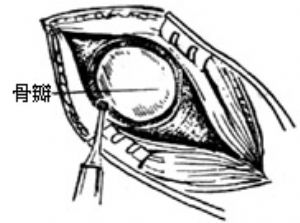
圖13 作圓形骨槽


圖15 切開翻起的硬腦膜
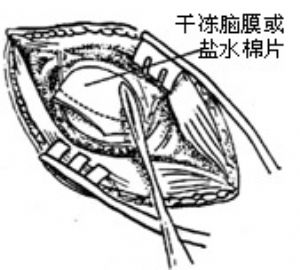
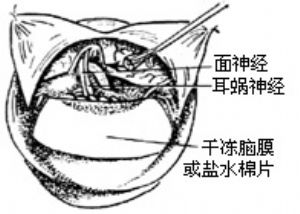
圖17 開放內聽道

圖18 腫瘤切除後
8 手術方法
8.1 全迷路進路
1、切口弧度要偏乙狀竇後,通常距耳後皺摺2cm左右。沿顳線,乳突尖上0.5cm處各作一道水平肌骨膜切口。連接上下切口後端,切斷相當乳突後緣處的肌骨膜,形成蒂部在耳道軟骨段後方的肌骨膜瓣。平骨性外耳道開口切開外耳道,剪去部分耳道軟骨,用腸線縫合耳道口的皮膚,將肌骨膜瓣翻折覆蓋在耳道口內鍘,縫合數針使耳道口密閉。使用兩把自持拉銫,將耳後軟組織充分拉開顯露整個乳突。
2、用電鑽開放乳突皮質,去除其內氣房,達到乳突“骨骼化”的要求,將所有妨礙視線的懸骨磨去,以獲得儘可能開闊的乳突腔入路。如乙狀竇隆起過高,妨礙深入操作,可用咬骨鉗將乙狀竇表面及周圍骨質去除,用拉鉤下壓輕輕牽開。乙狀竇壁十分菲薄,如被撕裂了血,可在裂口外側壓以纖維蛋白海綿或明膠海綿,並用骨蠟塗封。不可將止血用海綿塞入竇內,以防海綿循入血流成爲栓子。竇壁破口過大、止血困難的,可在裂孔上下作雙道結紮。儘可能避免乙狀竇破裂,因爲任何一種止血方式,難免造成腦壓增高。導靜脈出血可用骨蠟封閉或縫合結紮。爲了避免乙狀竇可能被撕、出血的麻煩,在乙狀竇表面及導靜脈周圍最好留一層薄薄的骨質以保護竇壁,損傷出血機會就會明顯減少。
3、在鼓竇處確認外、下半規管及面神經垂直段(圖1)。去除外耳道後臂主整個耳道皮膚,並將鼓膜及錘、砧、鐙骨等摘除。旋轉手術牀向對側,可窺及咽鼓管開口及部分管內粘膜。用金剛石鑽頭去除其內粘膜,顯露骨管表面。從顳肌筋膜取一小塊肌筋膜堵塞咽鼓管,管口加填骨蠟,達到嚴密封閉咽鼓管的目的。咽鼓管內側爲頸內動脈,是耳蝸切除的前界。
4、循乙狀竇下行,在面神經管內側可定位頸靜脈球。頸靜脈球在鼓室下方,是術野暴露的下限。由竇腦膜角向內循入,磨薄乳突頂壁骨質,可隱約顯出巖上竇的外端。去除迷路周圍氣房後,迷路骨囊緻密光潔的輪廓十分醒目。先磨除外、下二個半規管,在接近前方的面神經骨管時,再開放前庭及切除上半規管壺腹。由下而上追蹤面神經骨管至膝狀神經節。從鼓岬開始磨除耳蝸,注意蝸內是否有腫瘤侵犯。由膝狀神經節繼續追蹤面神經至其迷路段。此時面神經骨管象一條“高架天橋”,從前庭上方循其原路跨至莖乳孔。骨管骨質儘量磨薄,以開闊視入深部的角度。手術至此已十分靠近內聽道骨壁。在巖上竇下方漸漸磨除骨質可達內聽道頂部骨壁。在面神經“天橋”後方將耳蝸全部磨去,可在頸靜脈球的圓丘狀,隆起前內方和內聽道底壁之間找到耳蝸導水管。耳蝸導水管通常從內聽道中段下方進入顱後窩,這是頸靜脈孔處第ⅸ、ⅹ、?腦神經的定位標誌。只要保持高於耳蝸導水管的水平,上述腦神經不會受到損傷。
5、漸漸磨薄內聽道骨壁,在內聽道後壁外側可見前庭導水管及管內的淋巴管,循內淋巴管向外,可達內淋巴囊。內淋巴管的內端走向前庭。將乙狀竇後的顱後有壁全部去除,顯露硬腦膜。從耳蝸和迷路二個入路將內聽道上、外、下三部分的骨壁磨薄。磨除骨質時慎勿將鑽頭滑入內聽道內,否則會造成腫瘤出血或面神經損傷。應在內聽門上下脣磨去後,用小剝離子將菲薄骨壁,從內聽道腦膜表面小心剝去,不僅要暴露內聽道大部分硬腦膜,還要將顱後窩與內聽道腦膜交界成角的這一部分顯露出來。在內聽道外端基部下二分之一可見到單一神經及下前庭神經,在基部中線可暴露橫嵴。參考面神經迷路段的走向可確認面神經從內聽道去迷路段骨管的出口(內聽孔)。橫嵴上爲上前庭神經,深面爲bill隔,隔的內側,或在內聽道內去尋找或辯認面神經是不現實的。確認面神經最穩妥的方法是顯露面神經迷路段,或在內聽道內去尋找或辯認面神經是不現實的。確認面神經最穩妥的方法是顯露面神經迷路段,向內聽道內追蹤。在磨除內聽道下壁時,最麻煩和危險的併發症是損傷頸靜脈球。如果球破出血,最好是用止血力強的纖維蛋白海綿壓迫,如同壓迫乙狀竇口一樣。但是不能將海綿塞入球內。一般平臥側頭位不會有腦空氣栓塞。萬一出血很兇難以控制,可在竇腦膜角處作竇外填壓,同時結紮頸內靜脈。此時纔可將止血海綿塞入竇內填塞。填塞後,血還可能從巖下竇匯來,但量已明顯減少。巖下竇區填壓的力量不宜過分,以免造成第ⅸ-?腦神經麻痹。
6、從乙狀竇後緣與內聽門之間的中點開始,剪開顱後窩腦膜,繼續向內聽道後壁的腦膜延伸。掀起腦膜,可暴露腫瘤(圖2)。小心分離腦膜與腫瘤之間的粘連,將切口兩旁的腦膜分別翻開,向上翻轉至內聽道前壁上方,向下至頸靜脈球圓丘。認定內聽道出口處的迷路段面神經,用小剝離子將腫瘤向後下方細細推開,可清晰見到與其延續的內聽道段面神經。面神經因缺少外層鞘膜,在內聽道內受壓已相當扁薄和十分細嫩,很容易受損,故在操作時不可使用較粗的吸引管吸血,或用咬鉗過分牽拉腫瘤,以免造成神經撕裂(圖3)。
7、切開腫瘤包膜將內容物咬除或用吸引器儘量吸空,使腫瘤體積縮小,以便將腫瘤包膜從其周圍組織分離。開始時,先從面神經表面細細分離,凡進入包膜的小血管均用雙極電凝止血。由於耳蝸已切除,視角可以從腫瘤和內聽道前壁之間窺入內聽門至腦幹的一般範圍,還可窺達腫瘤的前下極。小腦前下動脈常可在此直接見到,因此可在直視下將此重要血管從腫瘤包膜表面細細分開。循面神經去腦幹的方向,繼續將腫瘤與神經分離。在靠近腦幹處將第ⅷ腦神經切斷取下腫瘤包膜。如伴隨第ⅷ腦神經進入包膜的血管比較粗,很可能是動脈性的,可用小銀夾連同神經夾住後再剪開。有時腫瘤在前上方與巖上竇,下方與巖下竇以及後外側與小腦表面血管發生粘連,也要仔細分開後再將包膜取出。總之,剝離包膜,切忌強行牽拉,在剝離包膜過程中,應保持無明顯的清晰術野。面神經在內聽門內側居腫瘤背後,宜將腫瘤轉向後方,不要往前方推擠,以免牽拉神經。遇到腫瘤包膜與腦幹發生粘連,可先將大部分包膜取下,留剩小塊與腦幹粘連的部分包膜在手術顯微鏡窺視下,細細分離後取出。包膜與腦幹的粘連通常比較稀鬆,分離尚較容易。對腦幹與包膜之間的交通血管可靠近包膜用雙極電凝後再用微剪刀剪斷(圖4)。在剝離過程中嚴格防止出血,可用鹽水棉片(帶絲線,便於取出和點數),輕輕壓迫出血血管,對準出血點使用雙極電凝。徹底止血是十分重要的,在這一點上要捨得花時間、花精力。但在橋小腦角處用填塞壓迫法止血是非常危險的。尤其是大團海綿填塞止血會使海綿吸收腦脊液和血而膨脹嚴重壓迫腦幹。腫瘤摘除後,橋小腦角必須無血。
8、腦膜缺損處可用幹凍腦膜,顳筋膜或纖維蛋白薄膜修復。術腔內用腹壁脂肪填充(圖5)。延長耳後切口達顳部皮膚,用電刀切成扇形帶蒂的顳肌筋膜瓣。與顱骨剝離後,翻轉向下,與乳突尖的胸鎖乳突肌附着端用腸線縫合,利用顳肌筋膜馮修復術腔,可徹底防止術後腦脊液漏的發生。
在縫合皮膚前須置負壓引流管。引流管應放在顳肌筋膜瓣的表面,如放在乳突腔內,會將填充用的脂肪吸入管內。引流口從切口後2cm處的皮膚穿出。用腸線縫合皮下組織,皮膚切口用絲線作間斷或連續縫合。
全迷路進路與一般迷路進路(作者建議將後者稱上迷路進路,即house的保留耳蝸的迷路進路)比較具有下述優點:①去除外耳道及下迷路(耳蝸)後,內聽道和橋小腦角的術野開闊,便於放入器械進行操作。而在上迷路進路中,術野前部被外耳道後壁遮住。特別是遇到乙狀竇高隆或前移時更有必要。否則乙狀竇與外耳道後壁之間的距離很近,使術腔狹小,手術就相當困難。②辨認面的走向清楚,面神經走向內聽門的路徑與視角垂直。而在上迷路進路,面神經在接近內聽門時居腫瘤背後,與視角幾乎平行,有時不易辨清。
全迷路進路適合直徑2.0-3.5cm的聽神經瘤,2.0cm直徑以下的腫瘤,可選上迷路進路或顱中窩進路。大於3.5cm左右直徑的腫瘤有腦幹小腦壓迫和第四腦室偏移,需擴大術野或取枕下進路取瘤。
注意事項:如果面神經已爲腫瘤侵犯必須切除或不慎損傷或缺失,可取腓腸肌神經作神經移植。
8.2 顱中窩進路
1、按前述方法磨得上半規管藍線,確認內聽道平面後,將內聽道上壁骨質儘可能去除,以獲得較寬的入路。注意勿破入耳蝸或半規管內。在切開硬腦膜前,靜脈輸注20%甘露醇250-500ml,以收縮腦組織和降低顱壓。如腫瘤較大,有一部分突出內聽門外,而需擴大術野、必須斷離巖上竇。巖上竇是一較粗的靜脈,可用銀夾先予阻斷後再切開。在其斷端內再用纖維蛋白海綿蘸以纖維蛋白粘合劑填入竇內,外用鹽水棉布壓迫竇壁。這樣可保證止血可靠。
2、調整腦板的位置使腦板內端能超越巖嵴線達巖骨背側,由此可窺入內聽門附近的顱後窩。注意進入巖上竇的巖靜脈,宜用雙極電凝預先阻斷血流,以防腦板伸入時被牽破出血。稍稍上抬顳葉,可擴大橋小腦角的術野,便於放入器械操作。
3、切開內聽道硬腦膜達內聽門,暴露內聽門外的腫瘤部分(圖6)在確認面神經和上前庭神經後,切開腫瘤包膜,吸去或咬除部分內容物,儘量縮小腫瘤體積。先在內聽道內將包膜從面神經表面細細分開。切斷上前庭神經,將包膜連同上前庭神經一併切除。有時腫瘤源起下前庭神經(圖7)。腫瘤源起前庭神經的現象很小(直徑僅7-8mm)時,纔有可能認出耳蝸神經,而且能將腫瘤從耳蝸支的粘連面上分開,耳蝸神經可以保留,腫瘤包膜僅同前庭神經主幹一併切斷取出。如果耳蝸神經已經被腫瘤侵入,也必需剪斷去除,通常是在腫瘤包膜的內端連同位聽神經一併剪斷(圖8)。
4、腫瘤取淨後,應仔細檢查內聽道內的組織,包括面神經、內聽動脈和耳蝸神經的近心端是否完整(圖9)。取一小塊肌肉填充內聽道,用以彌合缺損的腦膜(圖10),防止腦脊液漏。在顳骨鱗部,咬取小骨片一塊,覆蓋在內聽道上壁。取出自持拉鉤的腦板。復位在顳葉腦膜能將骨片壓住。充分止血後,在骨窗上覆蓋原位取下的骨片,用腸線縫合十字切開的顳肌,在顳肌表面留置負壓引流管及作皮膚間斷縫合。
對於聽力良好的聽神經瘤,保留術側面神經功能的考慮應優於聽力。取顱中窩進路摘除聽神經瘤,追認面神經的蹤跡,不如全迷路進路清楚。實際上大於2cm直徑聽神經瘤,保存聽力的可能性很小。因爲耳蝸支已經被腫瘤侵犯,難以分開。所以選擇這樣的進路只能是小於1.0-1.5cm的腫瘤。雙側聽神經瘤佔全部聽神經瘤4%-5%,爲了保存一側的聽力,在瘤體較小的一側選用有可能保存聽力的顱中窩進路是值得考慮的。
8.3 乙狀竇後進路和迷路乙狀竇聯合進路
1、乙狀竇後進路
(1)作乳突後緣5-6cm垂直切口(圖11)。切口達肌肉及骨膜下,暴露上下項韌帶,用剝離子向切口二側剝離,顯露枕骨。
(2)取電鑽在乙狀竇後作直徑爲3cm的圓形骨槽(圖12、13)。取槽內的遊離骨片,浸入生理鹽水內保存。用咬骨鉗將槽邊修平,形成圓形骨窗,在窗內作腦膜t形切口(圖14)。翻起腦膜瓣縫於窗邊肌肉上,並用拉鉤牽開軟組織(圖15)。此時滴以20%甘露醇(250-500ml)以收縮腦組織,降低顱壓。取幹凍腦膜或纖維蛋白膜(或鹽水棉片),貼於小腦表面,目的在於保護小腦。
(3)伸入腦板,將小腦輕輕牽開。小腦質地嬌嫩經不起金屬腦板直接壓迫,必須覆蓋一層膜樣物品作爲假性腦膜來替代硬腦膜以資保護,避免造成小腦壓爛、水腫或出血(圖16)。
(4)在小腦與巖骨後側之間鈍性分離蛛網膜,進入橋小腦角。將外溢的腦脊液吸去。對於瘤體較小的腫瘤,可在蛛網膜和腫瘤包膜之間進行分離(圖16)。輕輕牽引腫瘤,可在近腦幹處,見到面聽神經和偏下方的小腦前下動脈,小心剝離,有可能將整個腫瘤取出(圖17)。如果粘連較多,近腦幹處的面神經不能窺及,則宜切開包膜,縮小腫瘤體積後再進行分離。進入內聽道內的腫瘤可用電鑽磨開內聽道後壁後進行剝離,但多半是靠牽拉而出的。
(5)摘除較大的聽神經瘤(直徑>2cm)需緩緩小心進行,先切開包膜,作包膜內切除。然後取除包膜內腫瘤的上下極,以定位面神經和耳蝸神經。在內聽門外,面神經常居腫瘤的前下方,耳蝸神經位於腫瘤的後下。如術中牽拉腫瘤而出現心率過緩,表明腦幹受到外力影響,腫瘤與腦幹很可能有粘連。術中心率改變是一危險的警號,宜暫時終止手術,嚴密觀察心律變化。是否繼續手術要根據病員年齡、腫瘤血供及腦幹的粘連狀況來決定。
(6)腫瘤取出及充分止血後,去除幹凍腦膜或其他材料製成的覆蓋物。修復腦膜裂孔前,先在腦膜下襯一層筋膜(取自顳肌或闊筋膜)。縫合腦膜裂口時,同時穿過筋膜,以加強裂口的彌合程度,徹底防止腦脊液漏(圖18、19)。將骨片填補在骨窗上,縫合皮膚切口。
2、迷路乙狀竇聯合進路(改良迷路枕下聯合進路)腫瘤直徑大於3-4cm時,全迷路進路切除腫瘤的手術野顯得狹小,尤其是突入顱後窩的腫瘤,操作和止血是比較困難的,改取迷路乙狀竇聯合進路比較適合。
(1)作蒂部的倒u形切口。前切口離耳後皺摺2.0cm,上達顳線上2cm。前後切口最寬處爲5.0cm左右。將皮膚連同肌骨膜,自顱骨表面剝下,藉助大自持拉勾固定。
(2)先完成全迷路進路部分,再在乙狀竇後作直徑3-4cm之骨窗。其時靜脈輸注20%甘露醇250-500ml。在乙狀竇內側t形切開小腦表面的腦膜,向前鈍性分離蛛網膜達橋小腦角,與內聽道腦膜切開線相連。保護小腦和辨認面神經方法同前述。
(3)切開腫瘤包膜逐塊取出腫瘤內容物,藉以縮小瘤體,雙極電凝所有與腫瘤包膜交通的小血管。內聽門外的腫瘤經部分切除,瘤體體積只剩2.0cm大小時,再由迷路進路確認面神經,並從而追認至腦幹其神經根處。
(4)從乙狀竇後窺入,可見到腫瘤內側包膜與腦幹的關係,小心分離粘附腦幹的腫瘤包膜,同時密切注意手術時的心率、血壓、呼吸等生命指標的改變。如腫瘤包膜與腦幹、面神經,或進入腦幹的動脈相粘過緊,難以分離取下,則寧可保留包膜的最外層,以免發生意外。腦膜缺損及術腔閉合與前所述同。迷路乙狀竇後聯合進路是迷路枕下聯合進路的改良。兩者不同之處是,在迷路枕下聯合進路中,常規切斷和結紮乙狀竇,而在本進路保留乙狀竇。由於可以從乙狀竇前後進入橋小腦角,跨中而下的乙狀竇對深部手術野的觀察無甚妨礙,橋小腦角顯露的效果同乙狀竇結紮剪斷相仿。斷離結紮乙狀竇必須廣泛暴露乙狀竇,常會撕破乙狀竇或導靜脈,造成嚴重出血,要等結紮後才能止住,增加手術麻煩。此外,乙狀竇結紮後,有促使腦壓升高的弊端,所以迷路枕下聯合進路已很少使用,爲迷路乙狀竇後聯合進路所替代。
3、迷路後進路 適用於位於內聽門的聽神經瘤。對老年患者作囊內腫瘤摘除,以緩解症狀爲目的的部分腫瘤切除也可取此時進路。這一進路的主要優點是比較省時,顯露顱後窩橋小腦角的構造較容易,比顱後窩進路牽拉小腦輕。缺點是術野不大,也不能處理內聽道內的病變。
(1)耳後切口,離耳廓皺摺1.5cm作梯形肌骨瓣,用自持拉鉤牽開軟組織,暴露乳突和鄰旁枕骨。開放乳突,完成良好的骨骼化工作,確認外,後半規管,面神經和砧骨。操作時勿誤損砧骨,防止內耳損傷(後鼓室不需開放,砧鐙關節未動)。
(2)用電鑽磨去乙狀竇表面骨質,暴露整個乙狀竇及乙狀竇後5-10ml硬腦膜,這是手術主要關鍵,只有這樣才能將乙狀竇後嵴牽開,獲得比較開闊的入口。乳突導血管可用骨蠟堵塞、結紮或雙極電凝。去除迷路後、乙狀竇內側的顱後窩骨板。其上界爲巖嵴、巖上竇緊貼嵴溝入乙狀竇。竇壁穿破止血麻煩,最好花些功夫用金剛石鑽頭耐心磨除懸骨,保留竇表一層菲薄的骨殼。乳突化較差,顱後窩骨壁與後半規管之間氣房稀小,注意勿磨破後半規管。
(3)在乙狀竇前(內)淋巴囊外側與竇平行作硬腦膜切口。腦膜邊緣用絲線懸吊,將腦膜瓣和肉淋巴囊向前牽開。用大鹽水棉片覆蓋小腦表面,作保護作用。向後輕推,溢出腦脊液,暴露橋小腦角。此時宜靜脈輸入甘露醇或尿素以使小腦體積有所退縮。確認自腦幹發出的腦神經及巖尖區的病竈或病理異常作不同處理。
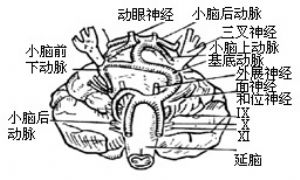
(4)從迷路後進路看腦神經及動脈關係,如入口足夠大,自上而下可見:小腦上動脈橫越三叉神經上方,小腦幕下的滑車神經居小腦上動脈之上。而面神經和位聽神經之間爲小腦前下動脈,基底動脈則居舌咽、迷走和副神經腹側,小腦後下動脈處在舌咽和迷走神經之間(圖20)。動脈與神經之間位置關係的變異是三叉神經痛、面肌痙攣的解剖因素。例如小腦上動脈可從上方壓迫三叉神經,小腦前下動脈和基底動脈可分別從下方和內側擠壓三叉神經。
(5)腦膜切口,直接縫合張力太大,需取顳肌筋膜,幹凍腦膜或纖維蛋白膜覆蓋腦膜裂口,邊緣固定數針,乳突腔填以腹壁脂肪,加上帶蒂顳肌瓣縫於乳突胸鎖乳突肌附着處上,置負壓引流,縫合皮膚切口。
9 注意事項
注意及時處理與防止併發症,併發症的產生與聽神經瘤的大小、手術操作的熟練性,及病人全身狀況有密切關係。術後即時發生的嚴重併發症之一是出血而形成的顱內血腫。顱內血腫形成的早期徵象是顱壓增高所造成的反射性血壓驟增,應急返手術室或在重點監護室裏先打開傷口,取出血塊,並在手術顯微鏡下徹底止血。另一嚴重併發症是腦水腫,應加強觀察,必要時去除部分梗死有小腦組織。腦脊液漏多是因爲填充和修補術腔不足,或縫合不夠嚴密所引起,但在皮膚傷口癒合後多數可終止。腦脊液流量過多或長期不停止得重新手術處理。此外手術牽拉小腦時間過久或切除小腦外半球可造成運動失調、需顫或辨距不良等小腦病徵。手術切除或損傷面神經會造成周圍性面癱,並容易發生暴露性角膜感染。小腦前下動脈中斷是最危險的併發症之一,會導致腦幹缺血梗塞而死亡。在個別病例中,牽動小腦前下動脈會引起動脈痙攣,對腦幹的威脅也很大。
近年來用顯微外科技術及新的手術進路摘除聽神經瘤,手術安全性明顯提高,手術死亡率明顯降低。手術死亡率隨瘤體大小而異,小聽神經瘤爲0%-2%,大聽神經瘤小於10%,其中,次切除率降至10%以下。面神經功能保存率已明顯提高,其中小腫瘤爲94%,中等腫瘤爲93%,大腫瘤爲65%(glasscock,1978)。
在老年人中,聽神經瘤手術的併發症和死亡率都是相當高的。從cushing於1917年,oliverona於1940年,ednard於1951年,pool於1957年和ditullio於1978年等人報道的枕下進路聽神經瘤摘除術,1100例中70歲以上病人僅1例。由於聽神經瘤爲生長緩慢的良性腫瘤,對老年患者聽神經瘤手術的目的應着重在減低顱壓和保存功能。所以,一般都作腫瘤包膜內摘除術。儘可能清除包膜內每一角落的腫瘤內容物,尤其是顱後窩區部分,離面神經和腦幹較遠儘可能清除到包膜萎陷爲止。但在內聽門和bill隔附近靠近面神經和腦幹的地方,清除應有限度。包膜內腫瘤摘除後,多可達到腦幹、小腦和三叉神經減壓,腦積水和腦膜徵象也得到緩解的目的,術後頭痛可得到明顯減輕,面肌運動也得以保存。總之,青年人聽神經瘤應力求全部摘除,而老年人聽神經瘤摘除目的則以餘生安樂,度過晚年即可。