7 概述
闌尾切除術用於急性闌尾炎的治療。在一般情況下手術操作較容易,但有時也很困難,如異位闌尾。因此,絕不能認爲闌尾炎是“小病”,闌尾切除術是“小手術”。必須予以重視,以提高治療效果,避免或減少術後併發症和後遺症的發生。
急性闌尾炎是外科很常見的一種疾病。闌尾切除術是最爲普通、常行的手術之一,但有時很困難,因此,對每一例手術均須認真對待。急性闌尾炎是小兒最常見的急腹症。由於小兒闌尾壁薄,穿孔率高;腹腔對感染的侷限能力差,一旦穿孔常造成瀰漫性腹膜炎;同時小兒又多因診斷延誤而未能早期治療,所以臨牀所見小兒闌尾炎病情較重。因此,小兒闌尾炎一旦確診,應立即手術治療(圖12.9.1-0-1,12.9.1-0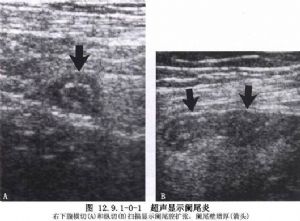
距今大約500年前,人類首次記載了近似闌尾炎病程的醫學文獻。到1875年Groves在加拿大成功完成了首例闌尾切除術。1886年病理學家Fitz明確提出,盲腸周圍炎是由闌尾炎引起。他創造了“闌尾炎”這個術語,並預示闌尾炎的最終治療是剖腹手術。在這之後的百餘年中,闌尾切除術日趨完善,被公認爲是治療闌尾炎最可靠、最有效的方法。
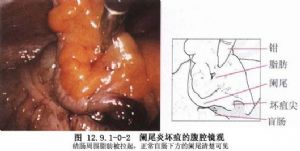
20世紀30年代由於抗生素的應用,也使一部分闌尾炎通過抗生素治療得以好轉。但由於闌尾炎症的殘留,仍有復發的現象。故對於複發性闌尾炎最好的治療方法仍是闌尾切除術(圖12.9.1-1)。
-2)。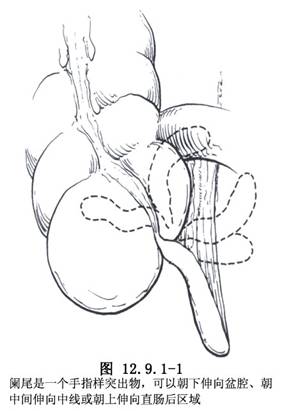
闌尾爲一腹膜內器官,長約5~7cm,少數不足2cm或長達20cm,直徑約0.5~0.8cm。
闌尾爲一盲管,其根部位於盲腸末端內後3條結腸帶匯合之處,與盲腸相通。尖端遊離,可伸向任何方向。常見的部位有迴腸前位或後位、盲腸下位、盲腸後位、盲腸外側位等(圖1.7.1.1-0-1)。所以,在闌尾手術時,應先找到盲腸,順結腸帶向下尋找,在3條結腸帶的匯合處,即能找到闌尾根部。闌尾系膜中有闌尾動脈和靜脈。闌尾動脈起於回結腸動脈,爲一終末支,一旦血循環受阻,極易發生闌尾壞疽;闌尾靜脈通過回結腸靜脈到腸繫膜上靜脈入門靜脈。因此,在闌尾化膿時,有可能導致門靜脈炎或肝膿腫。
10 術前準備
1.對病情較重的病人,特別是老年、小兒闌尾炎病人,應補充液體,糾正水和電解質平衡紊亂。病兒一般狀況好,可立即手術。當病兒全身中毒狀況重,脫水明顯時,應予數小時的準備,包括靜脈輸液,抗菌藥物應用,高熱降溫等,這樣能使麻醉和手術更加安全。
2.有腹脹的行胃腸減壓。
11 麻醉
以腰麻或硬脊膜外麻醉爲佳,也可採用局部浸潤麻醉。若行局麻,爲獲得較好效果,應注意以下三點:①將腹壁肌層內的肋下神經、髂腹下神經、髂腹股溝神經進行阻滯;②切開腹膜前、後應將切口兩旁的腹膜浸潤;③進入腹腔後,封閉闌尾系膜。如闌尾系膜過短並有高度炎症水腫,不便封閉時,可行回盲部系膜封閉以增強麻醉效果。小兒病雖應用全身麻醉。麻醉後,外科醫師再做一次腹部觸診,如右下腹已有限局包塊,可暫停手術。
12 手術步驟
12.1 1.體位
仰臥位。
12.2 2.切口
需視病情而選擇,常用的切口有:
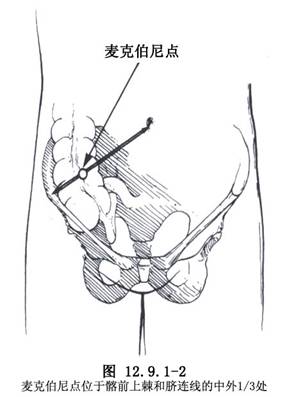
⑴右下腹斜切口(mc burney):右下腹斜切口,即麥克伯尼(Mc Burney’s)切口。經臍孔與右髂前上棘連線外中1/3交點(麥克伯尼點)做與該連線垂直的皮膚切口(圖12.9.1-2,12.9.1-3A)。此切口肌肉交叉,癒合較牢固,不易形成切口疝;且距闌尾較近,便於尋找。切口一般長5~7cm。對診斷有把握的病人多采用此切口。
有人主張做橫行皮膚切口有利癒合,其做法是經過麥克伯尼點做橫切口,切口的2/3在該點外側,切口避開髂前上棘。以上兩種切口寧稍偏高,有利於闌尾的顯露及操作。皮膚、皮下組織切開後,按腹外斜肌方向切開腹外斜肌腱膜(圖12.9.1-3B),用血管鉗交替分開腹內斜肌及腹橫肌纖維,顯露腹膜(圖12.9.1-3C)。用血管鉗交替夾提並切開腹膜,避免誤傷腸管。腹膜切口方向斜行、橫行均可。

⑵右下腹經腹直肌切口:此切口便於延長擴大切口和顯露闌尾。年齡較大,診斷不肯定,或估計粘連較重不易操作時,常用此切口。但一旦感染後易形成切口疝。
⑶妊娠期的切口:因闌尾在妊娠期隨子宮逐漸增大而向上外側偏移,故切口也需相應向上外偏移。
12.3 3.尋找闌尾
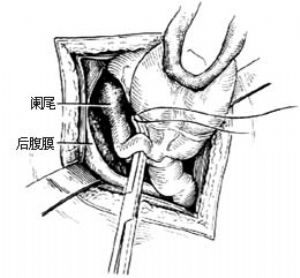
切開腹膜後,若有滲出物或膿液溢出時,需立即吸除,並留取滲液送細菌培養。用拉鉤將切口向兩側牽開,尋找闌尾,首先要找到盲腸。盲腸的色澤較小腸的灰白,前面有結腸帶,兩側有脂肪垂。尋到盲腸後,用手指墊紗布捏住腸壁,將盲腸提出,順結腸帶可找到闌尾[圖1 ⑴]。有時需將其前方的小腸或大網膜推開,方能找到盲腸和闌尾。
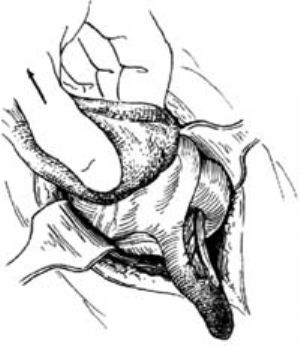
若闌尾周圍無粘連,可用手指將闌尾尖端撥至切口處。不論炎性改變輕重,均不能用止血鉗或組織鉗鉗夾闌尾本身,以防感染擴散;可用特製闌尾鉗鉗住,或用止血鉗夾住闌尾尖端的系膜提出。此時病員由於系膜的牽引,常感上腹不適、噁心、嘔吐,可在闌尾系膜上用1%普魯卡因封閉。
12.4 4.處理系膜
切除闌尾的操作應儘量在腹壁外進行;如有困難而需在腹腔內施行時,則應用紗布墊妥善保護好腹壁各層,以防污染。切除闌尾前,需將闌尾系膜及其中的闌尾動脈結紮並切除。如系膜較薄,炎症不重,解剖關係清晰時,可用止血鉗在系膜根部闌尾動脈旁無血管處穿一孔,拉過兩根4號絲線[圖1 ⑵],在上下相距0.5cm左右處各扎一道後切斷系膜[圖1 ⑶]。近端再結紮或縫扎一道[圖1 ⑷]。也可直接並排夾兩把止血鉗後切斷,然後再作結紮加縫扎。
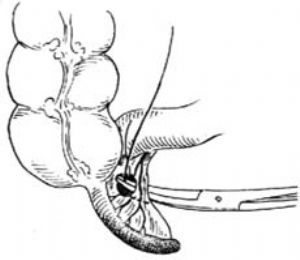
圖1 ⑵結紮闌尾系膜
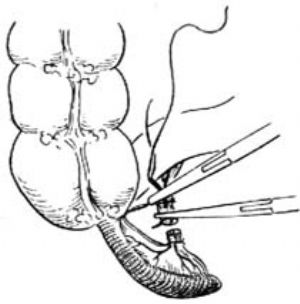
圖1 ⑶切斷系膜

圖1 ⑷近端加縫扎
若闌尾系膜的急性炎症較重,呈明顯縮短或水腫者,宜採用分次鉗夾、切斷法以彎止血鉗逐步鉗夾切斷闌尾系膜直達闌尾的根部,然後用4號絲線貫穿縫合結紮系膜。約半數病人的闌尾根部系膜一條來自盲腸後動脈的闌尾副動脈,應注意予以結紮。
12.5 5.保護闌尾及盲腸
用一塊小的幹紗布包纏闌尾,並用闌尾鉗或組織鉗夾牢,再用鹽水紗布圍在闌尾根部的盲腸周圍,防止術中污染。
12.6 6.荷包縫合
提起闌尾,圍繞闌尾根部在距闌尾根部0.5~0.8cm處的盲腸壁上(根部粗者距離應較大),作一荷包縫合,暫不收緊。注意每針均應深及肌層,但勿穿入腸腔內[圖1 ⑸]。
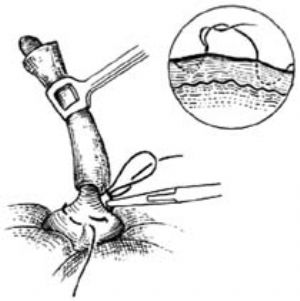
12.7 7.結紮闌尾根部
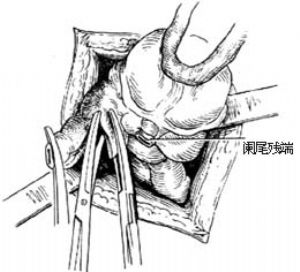
用一把直止血鉗在距闌尾根部0.5cm處壓榨一下(用後棄去此污染的直鉗),防止結紮時縫線滑脫。隨即用4號絲線在壓痕處結紮,用止血鉗靠闌尾夾住結紮線,貼鉗剪去線頭。再用直止血鉗在結紮線遠端0.4cm處夾緊闌尾[圖1 ⑹]。
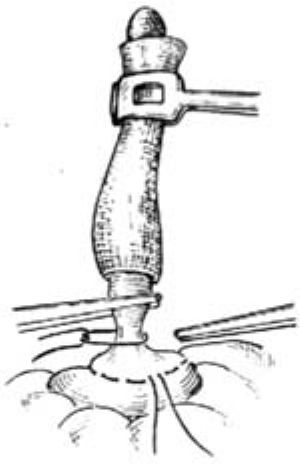
圖1 ⑹結紮闌尾根部
12.8 8.切斷闌尾
在刀刃上塗純石炭酸後,刀刃向上,緊貼闌尾根部夾緊的直止血鉗下面,切斷闌尾,將刀及闌尾一併棄去[圖1 ⑺]。
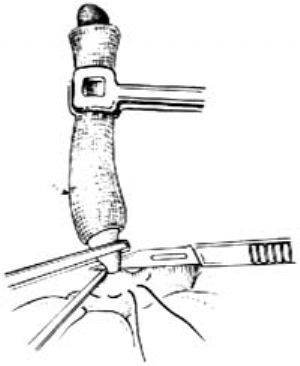
圖1 ⑺切斷闌尾
12.9 9.闌尾殘端處理
用3把尖端夾有小棉球的直止血鉗將棉球分別蘸上純石炭酸(或5%碘酊)、75%酒精和生理鹽水,依次在闌尾殘端粘膜面塗擦,然後棄去保護盲腸的鹽水紗布[圖1 ⑻]。
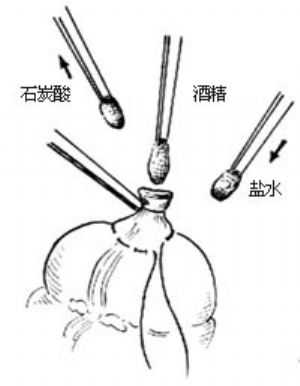
圖1 ⑻殘端消毒處理
12.10 10.包埋闌尾殘端
助手用左手持無齒鑷提起荷包縫線線頭對側的盲腸壁,右手持夾住線結的止血鉗,將闌尾殘端推進盲腸腔內,同時術者上提並收緊荷包縫線,使殘端埋入荷包口,結紮後剪斷線頭[圖1 ⑼]。
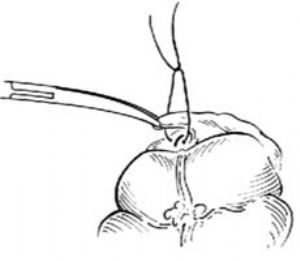 圖1 ⑼包埋殘端
圖1 ⑼包埋殘端
有人主張不包埋殘株,僅用絲線結紮闌尾根部即可,用此法時最好用縫針稍縫一點闌尾漿膜再結紮闌尾以免滑脫,此針縫合勿穿過闌尾腔。在闌尾周圍盲腸壁明顯水腫質脆時,不宜勉強做荷包埋沒殘株,只做單純結紮更爲安全。如擬用周圍組織覆蓋闌尾殘端,可用闌尾系膜殘緣或附近腸脂垂,切勿牽拉大網膜與殘端固定。
12.11 11.覆蓋系膜
加固縫合:用1-0號絲線,在荷包縫線外周0.3cm處,再作漿肌層8字縫合,並將闌尾系膜殘端或脂肪垂結腸固定,使局部表面光滑,防止術後粘連[圖1 ⑽]。

圖1 ⑽覆蓋系膜
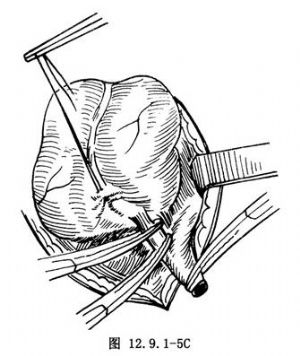
12.12 12.逆行切除法
用於盲腸後位闌尾或闌尾尖端開始不能顯露時,可按前述方法先結紮切斷闌尾根部(圖12.9.1-5A),殘株包埋後(圖12.9.1-5B),血管鉗夾持闌尾遠斷端,逐次切斷結紮闌尾系膜直至切除闌尾(圖12.9.1-5C)。


12.13 13.關腹
關腹前應以卵圓鉗夾一塊小紗布團,伸入腹腔,在盲腸周圍檢查有無滲液、膿液,有無結紮點出血,如有應加以處理,再縫合腹壁各層[圖1 ⑾]。
圖1 闌尾切除術
急性闌尾炎穿孔併發侷限性或瀰漫性腹膜炎,感染及污染較重的,有滲液或膿液時;闌尾殘留處理不滿意,有可能發生殘端裂開時;腹膜後軟組織在操作中被污染時;闌尾周圍膿腫切開後,均須引流腹腔。最常用的香菸引流,置於右側髂窩或盆腔內,在切口外側另戳小切口引出。術後2~3日拔除。
13 術中注意事項
1.切口長度成人以5cm~7cm爲合適。顯露必須充分才能妥善切除闌尾,故切口不宜過小。切口過小強行牽拉反致損傷更多的肌肉和深層組織,或因顯露不佳,造成手術困難。當然,也不應盲目過大。
2.尋找闌尾遇有困難時,應注意與有大網膜相連的橫結腸和系膜較長、脂肪垂基底較狹小的乙狀結腸相區別。然後,沿盲腸端的結腸帶向其匯合處尋找,即可找到闌尾。如仍未找到,可用手探摸盲腸後面,闌尾是否埋於腹膜後。當闌尾有急性炎症與周圍粘連,不易尋找時,可取出拉鉤,用右手示指及中指伸入腹腔,沿右側壁向盲腸方向尋找。找到後逐漸分離粘連,提出闌尾[圖2]。有時闌尾過短,或有時穿孔壞疽後在中間折斷,均應注意全部取出,不要遺漏。
凡遇到意外困難,如緊密炎性粘連,不要勉強切除闌尾,可改用引流及有效的非手術療法。因爲粘連的存在,就足以防止擴散感染。
3.當闌尾位於盲腸後,位置固定不易切除時,可切開盲腸外下方的後腹膜[圖3 ⑴],再用紗布包住盲腸向上翻轉,露出闌尾後,作逆行闌尾切除術。另若闌尾較長伴管端粘連固定,不宜按常規勉強提出末端,改爲逆行切除闌尾。先用變止血鉗在靠近闌尾根部處穿過其系膜,帶過兩根4-0號絲線,雙重結紮闌尾根部[圖3 ⑵]。在結紮遠端1cm處夾一把彎止血鉗,用刀在止血鉗與結紮線之間切斷。闌尾殘端消毒處理後,根據具體情況行荷包縫合包埋或褥式縫合包埋。再用彎止血鉗向闌尾尖端方向分段鉗夾、切斷闌尾系膜[圖3 ⑶]最後切除闌尾,一一結紮近端闌尾系膜。

⑵結紮闌尾根部
⑶分段鉗夾、切斷闌尾系膜
4.如遇闌尾與大網膜粘連時,應將粘連的大網膜炎性組織一併切除;如與腸管粘連,應仔細分離,切勿盲目硬撕;若與髂動、靜脈,輸尿管,子宮等重要器官粘連時,更應注意仔細操作,以防血管破裂或臟器穿孔。
5.闌尾切除線應距根部結紮線0.5cm,殘端不宜過長或過短。過長可能形成殘腔膿腫;過短可因盲腸內張力牽引,使結紮線鬆脫,漏出糞液,造成腹腔內感染。也有人主張殘端不結紮,只作荷包縫合加8字縫合,以免殘端肢腫,又無結紮鬆脫的危險。
6.闌尾殘端用石炭酸消毒時,勿塗到漿膜,以免灼傷漿膜,增加術後粘連。
7.闌尾根部結紮線不宜扎得過鬆或過緊,過鬆容易滑脫,過緊則可將闌尾扎斷,此兩種情況均可引起遺留闌尾動脈支出血。
8.荷包縫合與闌尾根部距離不宜過遠或過近;過近不易埋入殘端,過遠可形成較大死腔,易發生殘端感染或膿腫。
9.闌尾根部穿孔時,常引起盲腸腸壁炎性改變,明顯水腫,不易將闌尾殘端埋入荷包縫合線內。可在殘端兩側盲腸壁上作間斷褥式縫合3~5針,一一結紮,將殘端埋入,必要時再將闌尾系膜覆蓋加固。
10.對闌尾蛔蟲症,應在闌尾切開前刺激闌尾壁,使蛔蟲退出闌尾。如不成功,應在切開闌尾後將蛔蟲推入盲腸內,再紮緊結紮線,處理殘端。一般忌將蛔蟲經闌尾斷端取出,如免污染腹腔;更不應將蛔蟲與闌尾一併結紮。
11.如闌尾位於盲腸後,腹膜外,而且術前已經明確,即可於分開腹橫肌之後,小心保護腹膜囊,勿予切開,而完整地將其向內側推開,從外側達到腹膜後間隙闌尾所在部位,並切除闌尾。此法對已穿孔的腹膜外闌尾炎更加重要,可使腹腔免受污染。腹膜外間隙要徹底引流。如切開腹膜後才發現闌尾位於腹膜外並已穿孔,此時仍可把腹膜縫合,然後按所述方法處理。
12.術中如發現闌尾病變與體徵不符時,應仔細檢查盲腸、迴腸、輸卵管、卵巢、迴腸系膜淋巴結及腹腔液體,必要時擴大切口,以求確診後正確處理。
14 術後處理
單純性闌尾炎,手術經過順利,術後飲食及活動不必特殊限制,術後當日即可坐起,次日可進食,5~6日後即可拆線。鼓勵病兒早期活動,可預防性使用抗生素。急性闌尾炎並有腹膜炎病情較重者,麻醉恢復後取半臥位,繼續抗感染治療,腸蠕動恢復後進流食。觀察切口及引流情況,及時更換敷料,腹腔引流一般在術後3~5d內逐步拔出。
15 常見術後併發症及處理
15.1 1.腹膜炎及腹腔膿腫
術後體溫不降,腹部壓痛,反跳痛不減輕,即應考慮有腹膜炎的存在。除繼續胃腸減壓,輸液,糾正水和電解質平衡失調外,應給大劑量抗生素及中藥。
如術後5~6日感染症狀仍未控制,即可能發生腹腔內膿腫,最常見於盆腔、右髂窩、膈下及腸間,一旦確診,應即引流。
15.2 2.切口感染
術後3~4日體溫升高,切口脹痛,可能發生切口感染或化膿,檢查如腹壁紅腫,壓痛明顯時,即應拆除1~2針縫線,擴開切口,去除線結,充分引流。個別體弱病人術後可能發生切口裂開,應重新縫合並加減張縫合。長期不愈的竇道,應手術切除。
15.3 3.腹腔內出血
術後1~2日內,病人突然出現蒼白,脈快,呼吸急促,出冷汗,個別病人大量便血,血紅蛋白下降,並有腹脹,應認爲有腹腔內出血。試驗穿刺證實腹內有出血後,應再次手術,清除積血,尋找出血點,縫扎處理。
15.4 4.腹腔殘餘膿腫
多表現體溫不降,盆腔膿腫常有直腸刺激症狀,腸間隙或膈下感染則可有相應部位症狀體徵。應積極抗感染治療,非手術治療無效,感染中毒加重,在明確膿腫部位後應及時引流。
15.5 5.腸梗阻
多爲麻痹性腸梗阻,除作胃腸減壓,輸液外,還可用中草藥治療,經上述積極處理較久不愈者,可能系機械性腸梗阻,必要時需再次手術。
15.6 5.腸瘻
多爲在原切口處發生的外瘻,來自盲腸,闌尾殘端,常在術後2周左右自行癒合,僅少數病例需行腸瘻閉合術。
15.7 7.腹壁瘻管或竇道
較爲常見,發生的原因常見者有:①回盲部病變,如侷限性腸炎,結核、腫瘤、阿米巴性肉芽腫等致闌尾殘端癒合不良;②闌尾未完全切除,仍有部分留於腹腔內;③切口感染,引流不暢,或切口內有線結。慢性瘻管或竇道形成後,需將管道及其周圍的疤痕組織一併切除,清除線結等異物。若管道通腹腔,應事先行瘻管x線造影瞭解管道走徑,作好術前準備。