7 概述
經皮腎鏡術已成爲腔道泌尿外科的重要內容,它擴大了泌尿外科腔道手術的臨牀實用價值,改變了許多有關上尿路疾病診治的傳統概念,提高了診治水平。
1954年Goodwin等首先報道了經皮腎造口術,到20世紀70年代後期,Smith、Miller、Lange和Fraley纔將腎造口作爲通道用於診斷和治療上尿路疾病。20世紀80年代初,國外各大醫院都已較廣泛地開展這項工作。雖然由於80年代中、後期各種體外衝擊波相繼問世,使得許多的腎和輸尿管結石的治療不需要經皮腎鏡術,但經皮腎鏡技術仍在其他方面得以應用。
目前所使用的腎鏡有金屬硬腎鏡及纖維可變腎鏡。前者有多功能腎鏡、直視治療腎鏡、直角腎鏡及30°旁視腎鏡,後者與膽道鏡通用。可隨意調整轉換視野方向,操作方便,觀察清晰。各類腎鏡及其附件皆配備成套。
腎結石過大無法用上述方法經腎鏡直接取出時,應先將結石擊碎後再取出。經皮腎鏡超聲碎石是較受歡迎的方法(簡稱UL),安全可靠(圖7.11.5.3-1)。
9 禁忌症
1.下列情況爲絕對禁忌證
(1)未糾正或不可能糾正的出血性疾病。
(3)未經治療的尿路感染。
(4)結石在左腎,位置很高,並有脾腫大;或在右腎,位置高並有肝腫大。
(6)腎結核。
(7)同側上尿路患過移行上皮癌做過局部切除或經輸尿管電灼。
(9)孤立腎。
(10)精神不正常或不能合作者。
2.下列情況爲相對禁忌證
(1)腎臟位置高,進路需在第12肋以上。
(2)凝血機制不完全正常或氮質血癥。
(3)腎內集合系統小或在腎內有分叉。
(4)有嚴重的脊柱後側凸。
(7)嵌頓很緊的輸尿管結石。
10 術前準備
1.經皮腎鏡碎石術前當天必須攝腹部X線平片,覈實結石大小、部位。
2.靜脈泌尿系造影。若術前2~6個月內已攝者,不必重複。
3.術前必須獲得以下實驗數據 血鈉、鉀、氯、二氧化化碳結合化碳結合力、血糖,血尿素氮、肌酐、尿常規、尿培養,血紅蛋白、全血細胞計數、血小板計數、凝血酶原時原時間和活動度,尿鈣、磷、尿酸,血型、攝胸部X線片和作心電圖。
5.經皮腎造口前可靜脈輸液(200ml/20min或150~200ml/h),給利尿劑(經靜脈給予甘露醇6~12g或呋塞米10~20mg),以使腎盂擴張。
6.根據所用麻醉種類決定術前用藥。
7.經皮腎造口前,經尿道放置輸尿管導管(帶囊或不帶囊)時,要防止造影劑經輸尿管下流,作爲阻塞用的氣囊輸尿管導管,應放在輸尿管近端充氣。
8.經皮腎鏡碎石取石術的術前準備還應強調以下各點 ①交叉合血;②術前1d午夜後禁食禁水;③根據尿內菌種給予抗生素和鎮靜劑;④利尿,主要是增加內鏡的能見度;⑤腎造口管放置若超過10d,需重複檢查血紅蛋白、鉀及作尿細菌培養;⑥麻醉後即刻經尿道留置氣囊導尿管。
9.輸尿管插管 儘管同時行逆行輸尿管插管會給病人增添不適,但實踐證明它有很多優點:①輸尿管導管可緩慢填充造影劑,使集合系統顯影,可避免術前做大劑量靜脈腎造影和減少腎盂穿刺。②有助於防止小結石或碎石後小碎片進入或存留於輸尿管;持續腎盂灌注,可防止腎盂內血塊形成。③通過導管注入等滲鹽水,保持腎盂擴張狀態,便於穿刺造口;使用可彎性膽道腎鏡時,更能顯示出經導管灌注的優越性,比如在使用擴張器擴張時,可降低腎盂穿孔的機會;如果發生腎盂嚴重穿孔,能夠通過輸尿管導管插入導絲,沿此導絲可順利、準確地置入腎造口管或輸尿管支架管。④用血管造影型或氣囊型輸尿管導管,能把輸尿管結石推回至腎盂內。⑤當腎造口管放置失敗或發生腎盂穿孔繼發尿外滲時,輸尿管導管可提供充分引流。
11 手術步驟
11.1 1.超聲腎鏡的插入
爲了插入超聲碎石器,腎造口通道必須擴張到26~28F,便於通過24F Wolf或26F Storz腎鏡。腎造口經擴張後,腎鏡可以用下述三種方法之一引入:①在熒光屏監視下,腎鏡鞘連同中空閉孔器沿着工作導絲引入(導絲插進閉孔器的通道中),在通過鏡鞘時,工作導絲必須拉直,以防被弄彎或曲折,若導絲曲折,必須更換。否則沿着1根彎曲或曲折的導絲通過鏡鞘,會造成一種假性通道和出血。鏡鞘和閉孔器在熒光屏監視下,沿着可見的導絲,螺旋形旋轉前進時,閉孔器的尖必須很好地放在腎內或緊挨着結石,一旦插入腎盂或下腎盞內,即拔去閉孔器,插入腎鏡。如果器械位置不適當,需重新插入閉孔器,將鏡鞘進入到所欲達到的位置,而決不能在無閉孔器的情況下,單獨推進鏡鞘,否則,其鈍性的頭端可撕裂通道或位於其前方的其他組織;②用筋膜擴張器作爲閉孔器,24F Wolf腎鏡需用22F筋膜擴張器在工作鞘內較合適。若用26F Storz腎鏡時,用24F筋膜擴張器較爲合適。在熒光屏監視下保證擴張器和腎鏡沿着導絲引導前進;③最容易插鏡的方法是沿着28F筋膜擴張器,引入32F teflon amplatz鞘。24F和26F腎鏡,通過32F鞘的28F腔最適合、最容易。用Aplatz鞘有幾個優點:作UL時能防止產生假性通道,全操作過程中通道始終被鏡鞘填壓,可減少通道組織出血,有利於大結石碎片直接取出;操作結束時,容易放置腎造口管。用amplatz鞘的缺點是降低腎鏡在腎內的靈活性,易造成腎盂穿孔。
11.2 2.腎內超聲碎石技術
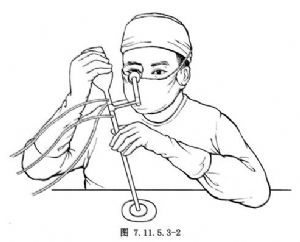
超聲碎石裝置裝配好後,經腎鏡插入超聲探頭,再次在熒光屏監視下檢查腎鏡鞘頂端位置和結石關系。如果操作者用右眼看,則整個過程中左手都必須握住腎鏡鞘,右手操縱腎鏡器械管道內的聲振盪器(sonotrode,即超聲換能器加中空的金屬超聲頭)。右臂放在病人身上,一方面可減少操作者的疲勞,另一方面,可保證整個操作過程中鏡鞘不致移位(圖7.11.5.3-2)。如鏡鞘移位,隨着操作,腎鏡可能在腎盂內進入太深,引起穿孔(圖7.11.5.3-3)。如果操作者習慣用左眼,用左手操握住聲振盪器,右手握住鞘。此位置允許換能器和醫生耳朵間有一個最大距離,靠近傳感器側的耳朵應戴上耳塞加以保護。

首先在腎鏡下窺見結石,用熒光屏監視引導腎鏡與結石接觸。看見結石後,就不要讓它離開視野。再由助手將超聲頭放入操作器內,由術者繼續放入,使其與結石直接接觸,即可開機碎石。當聲振盪器開始工作時,要保持沖洗液持續流動,使其冷卻。爲保證超聲頭與結石適當接觸,需將結石頂向腎盂壁,但必須很輕。碎石時,若沒有沖洗液通過超聲器吸出,就不能繼續踩腳閘碎石,以防過熱。操作時必須握住換能器末端,而不能抓金屬杆,以免燙傷。
超聲碎石的碎片可通過超聲碎石器杆的中空管吸出,最小的結石在5~15min即可擊碎,較大的需60~90min。較軟的結石擊碎快,二水草酸鈣、磷酸鈣和胱氨酸結石需時較長。尿酸或某些單水草酸鈣結石超聲碎石較困難。
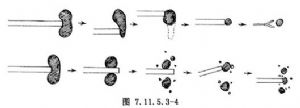
碎石時,先集中一點。較大的可在一條線分幾個點。如此較易將大塊震裂成小塊,使結石直徑逐漸變小(圖7.11.5.3-4)。如果碎石落入輸尿管內,可在熒光屏監視下,通過窺鏡直視取出或用套石籃取出。爲防止其落入輸尿管,可在碎石前逆行插入或順行插入6F或7F頭端開口的血管造影導管、笛形輸尿管導管或7F血管成形帶囊導管。
12 術中注意要點
1.碎石前,應在體外先試聲振盪器工作是否正常,吸引管是否通暢,負壓泵旋轉方向是否正確。將振盪器的超聲頭置入盛水的容器中,踩腳閘,在聲振盪器工作時,應同時將水吸入負壓吸引瓶中,表明工作正常。
2.碎石過程中,應始終有人注視吸引管是否通暢,確保將沖洗水吸出,因爲碎石片有可能阻塞聲振盪器或粘在吸管中,影響碎石。
3.腎造口通道經過腎下極者,硬性腎鏡能活動插到腎上盞,如果通道經過腎中盞者,腎鏡可進入輸尿管(必須是未做過手術,腎臟可以活動者)。如果有結石的腎小盞的漏斗部寬度不足以允許腎鏡進入腎盞,在熒光屏監視和內鏡直視下,僅將12F的超聲杆置入即可。
4.超聲碎石時,沖洗液和碎石靠負壓泵吸引排出。術前應測試負壓泵裝置是否正確。若裝反可將氣體“吹”入血管開放的腎內,造成血管內氣栓。防止方法是使用前將超聲聲極插入盛水容器中檢查,若負壓泵轉動,水被吸進引流瓶是正確的,若盛水容器有氣泡,即爲錯誤。
超聲碎石(UL)的最大優點是安全性大,所擊碎的結石碎片可由吸引器吸出,且可在輔助性局麻下完成。
超聲碎石的缺點是相對的:①爲了能通過超聲腎鏡,需要較大的腎造口通道;②用於超聲碎石的腎鏡有側臂觀察系統,加上聲振盪器,使整個重量加大,超過1h,術者易疲乏;③超聲探頭是硬的,不能通過軟性腎鏡使用;④超聲碎石器的能量不足以擊碎所有的結石,特別是尿酸結石和單水草酸鈣結石;⑤超聲頭易發生金屬疲勞。目前,1根聲振盪器的碎石壽命是60~100次,因此,需2根聲振盪器交替使用。
超聲碎石後腎內殘留結石率爲3%~35%。1年後結石複發率爲6%~12%,比開放手術略低。
13 術後處理
1.術後護理 術後多有血尿,故應臥牀休息2~3天或直至尿色轉清。術中出血較多者,術後腎造瘻管常被血塊堵塞。對此不應急於沖洗腎盂、鉗取血塊、或更換造瘻管,而應靜待6~24小時後血塊自行溶解。
術後早期出現疼痛、發熱,明顯血尿,伴消化道症狀,常與腎造瘻管過深,摩擦腎盂壁有關;也可見於夾閉造瘻管的同時,血塊堵塞輸尿管。前者應與X線透視下調整造瘻管的位置,後者應從新開放造瘻管,等待血塊溶解。
2.引流導管的處置 如術後尿中無血,造影證實腎盂內亦無血塊,造影劑可順利注入膀胱,則於術後1~2天時拔除逆行留置的輸尿管導管及尿管,並拔除順行留置的安全導絲及導管。如有殘餘結石,應保留各種引流導管,1~2周後仍經原通道取出殘石。
關於腎造瘻管:延遲二期手術者,術後1~2天時進行造影,通暢則可閉管6小時,無不適即可拔管。一期手術或即刻二期手術者,如恢復順利,可於術後2~4天拔管。術後持續血尿,或手術感染,血色素下降>2g者,腎造瘻管應留置術後5~10天再拔出。
3.藥物治療 術後6小時持續給予利尿劑(甘露醇每3小時6g,共2次;或速尿每2小時10mg,共3次),衝出碎石與血塊,減少新的血凝塊形成。術後1~2天內靜脈給予廣譜抗生素,如有腎感染應持續用藥直至細菌轉陰。然後改爲口服抗生素,直至拔除造瘻管後5~7天。此外,術後應給予鎮痛劑。
14 述評
經皮腎取石術的嚴重併發症發生率不足5%,但輕微併發症高達70%以上。併發症常見於老年人及有多次腎手術史或有尿路感染的病人。手術死亡率約爲0.1%~0.2%,多與嚴重出血有關。
1.出血 是經皮腎取石術最主要和最嚴重的併發症,發生率約爲0.7%。
(1)術中出血:主要原因是穿刺針傷及腎後段動脈或腎前段分支動脈;其次是腎實質撕裂及肋間動脈損傷。前者與穿刺部位選擇不當,甚至穿透腎盂前壁有關。後者則與慢性腎感染或既往的腎手術史有關。穿刺時如未經造影劑顯示腎收集系統,就對準結石穿刺,容易出現血管損傷。而在肋原下經腎後外方的Brodel切線穿刺下、中盞;或於十一肋間穿刺時避開肋骨上、下緣,可使穿刺針損傷血管的機率降至最低。採用“指探法”可使穿刺更加安全、可靠。而操作輕柔,循序漸進地擴張,避免大角度移動硬性腎鏡,則可減少腎實質撕裂。
嚴重出血的處理:應迅速插入粗的筋膜擴張器或氣囊導尿管,對通道壓迫止血。如失敗應換入血管成形氣囊管(氣囊長10cm),並充氣壓迫通道。可由內向外試探性壓迫,直至壓住出血點爲止。壓迫15分鐘後,如不出血,可換入粗而軟的氣囊導尿管,待兩週後通道成熟再取石;如繼續大量出血,應重新充盈氣囊,改爲腎動脈造影及受損傷動脈栓塞術。如栓塞仍無效,則應急症應行腎切除或腎部分切除術。
滲血的處理:取石後插入腎造瘻管,如有靜脈滲血緩緩流出,可夾閉腎造瘻管15分鐘,使其形成血凝塊。仍滲血可輕輕牽引氣囊管,壓迫腎實質止血,必要時進行持續牽引。開放造瘻管後,無血液或尿液流出屬合理現象,不應沖洗或清理血塊,只需等待6~24小時,血塊溶解後隨尿液流出。需要注意的是膀胱內的血塊應及時沖洗乾淨,以免出現膀胱刺激症狀,加重腎出血。
(2)術後出血:少數病人可在拔出腎造瘻管後出現嚴重血尿。即刻出血(拔管當時)是因緊挨造瘻管的腎血管受壓潰破,常與造瘻管質地偏硬有關;延遲出血(拔管後三週內)常與動靜脈瘻、假性動脈瘤、感染及炎性肉芽腫有關。出血時仍應插入血管成形氣囊導管壓迫止血並觀察,如無效則應進行血管造影及栓塞,甚至行急症開放性手術。
2.感染 是最常見的併發症。約35%以上無菌尿者在術後出現尿路感染,寒戰高熱,少數出現腎周膿腫或敗血症。感染的可能來源:包括逆行插入的輸尿管導管;順行插入的擴張器、腎鏡等器械;原有的菌尿及感染性結石;大量吸收沖洗液時伴發的菌血症。
術前給予預防性抗生素十分重要,尤其是合併尿路感染與梗阻的病人更應合理、足量應用抗生素,必要時應先行腎穿刺造瘻術持續引流5~7天,控制感染後二期完成取石術。術中應嚴格進行無菌操作;複雜結石應分次取出,以免取石時間過長,沖洗液吸收過量,增加細菌污染機會。術後合理應用抗生素,並保持引流管通暢無阻。
3.腎盂穿孔 最常見於手術操作誤傷,如使用筋膜擴張器或金屬擴張器擴張通道時插入過深;穿刺針刺入過深;超聲波或液電碎石時誤傷。
腎盂穿刺的預防:擴張時可經輸尿管導管逆行沖洗,擴張腎盂,同時注入小量造影劑,顯示腎盂內壁;穿刺時應準確測量皮膚到收集系統或結石的距離;碎石時應同樣擴張腎盂,並小心避免擊打腎盂內壁。
腎盂穿孔的處理:一旦穿孔,可見造影劑外溢,熒光屏上影像模糊。此時決不允許用大量沖洗液沖洗腎盂,以免大量液體外滲,引發腹膜炎。如病人出現噁心、疼痛,沖洗液出入量相差1L以上,應立即停止手術。保留輸尿管導管,開放腎造瘻管,加強引流及抗感染,多數穿孔可於1~2天內封閉。
4.鄰近器官的損傷 腎臟與鄰近臟器的正常關係有變異,尤其在病人有肝、脾腫大,先天性腎異位,結腸擴張時,穿刺需格外小心,最好在超聲引導下進行穿刺。經十一肋間穿刺可損傷胸膜或肺葉,造成氣、液胸,因此選擇入路時應儘量在十二肋下。如爲高位腎,必須於肋間穿刺時,應於X線透視下觀察肺與胸膜的動態變化,指導病人呼吸動度,然後完成穿刺。此外,應用Teflon工作鞘也可減少氣、液胸的發生。
5.腹膜後積液 腎造瘻管位置不當,出現尿外滲,可造成腎周及腹膜後積尿。採用B超或CT可確定積液範圍及數量,液量較大時應經皮穿刺引流。腹膜後大量出血較少見,常與穿刺針穿透腎盂,損傷腎前動脈或穿刺點貼近肋下緣,橫斷肋間血管有關。可採用氣囊管壓迫或血管栓塞術止血,必要時採用開放性手術止血。
6.發熱與血尿 約20%~70%病人術後體溫升高至38~39℃,甚至高達40℃。如血培養爲陰性,發熱常於24~48小時內消退。幾乎所有病人術後均會出現某種程度的血尿,但常於12~24小時內自然轉清。有時腎造瘻管過深,刺激腎盂壁使血尿持續,調整造瘻管後則可好轉。
7.水電失衡 與手術時間長,持續大量高壓沖洗,使機體吸收過多沖洗液有關。可出現水中毒及低鈉血癥,造成低體溫、高血壓、心動過緩或心衰。對大結石或複雜結石應分次取石,減少手術時間;術中應使用生理鹽水低壓沖洗,避免使用蒸餾水。如懷疑出現水電失衡,應立即終止手術,靜注速尿排除多餘水分;血鈉低於115mmol/L時可補充3%~5%高滲氯化鈉溶液。
8.結石殘留 經皮腎鏡取石術的結石殘留率達3%~5%,故手術結束前應照KUBX光片,尋找並取出結石。術後1天覆查KUB,仍有殘石者可等待觀察1~2周;未能排出者可經原通道取石或行體外衝擊波碎石。