5 概述
全埋入式藥物輸注裝置(drug delivery system,DDS)始用於20世紀70年代初,目前已廣泛應用於中晚期腫瘤的治療,獲得了較好效果。同時,DDS亦可爲長期輸液及藥物治療提供輸注途徑,及中晚期腫瘤的長期鎮痛治療等。DDS主要由以下幾部分組成。
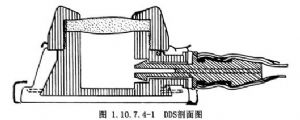
1.藥囊(port) 爲一直徑3cm大小,外觀呈僧帽狀,頂部爲一層特製的隔膜,是穿刺注藥的部位,周邊由塑料或金屬製成,底部有一金屬片防止針頭穿透,囊腔約0.4~1.6cm,與導管相通。隔膜能經受數千次穿刺而不破裂,防止造成滲漏(圖1.10.7.4-1)。DDS的種類很多,根據導管的植入途徑不同可分爲動脈型、靜脈型及腹腔型;根據有無抗反流裝置可分爲普通型及抗反流型;根據有無動力裝置可分爲動力泵型及非動力泵型;根據藥囊及導管管腔數目可分爲單囊單腔型、單囊雙腔型、雙囊單腔型及雙囊雙腔型等。DDS的優點主要有:①用途廣,適用於各種途徑用藥;②安全可靠;③導向準確,達到局部治療的目的;④操作簡便,可反覆使用;⑤併發症少,可減少化療的毒副反應,提高治療效果。
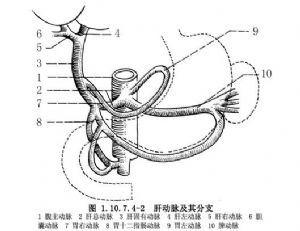
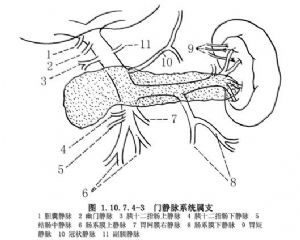
DDS主要用於中晚期肝癌化療。植入途徑爲肝動脈、門靜脈及肝動脈-門靜脈雙途徑。肝動脈導管植入途徑有肝左、右動脈、胃十二指腸動脈、胃右動脈及胃網膜動脈,一般中晚期肝癌行肝右或肝左動脈結紮的同時行DDS植入(圖1.10.7.4-2)。門靜脈植入途徑主要有臍靜脈、胃網膜右靜脈、結腸中靜脈、腸繫膜上靜脈分支等(圖1.10.7.4-3)。
2.導管(gatheter) 由硅膠製成,長60~76cm,動脈型管壁外帶有防滑結以防止脫落。有的導管末端帶有單向閥以阻止血液反流。連接頭將藥囊與導管連接。
3.非損傷性針頭(noncoring needle) 針頭前端稍彎曲,針尖呈三棱形,使之刺入藥囊隔膜時呈一斜形隧道,不會撕裂。
7 禁忌症
1.嚴重肝硬變、門脈高壓、術後恢復困難者,雖行肝癌姑息切除,也不宜行DDS植入術。
2.轉移性肝癌原發竈未被切除者。
3.中晚期肝癌位門靜脈主幹癌栓、淋巴結轉移,已無法耐受化療者。
5.伴有嚴重心、肺、腎等疾病者。
8 術前準備
1.護肝治療 ①如病人有營養不良,應給予高蛋白、高糖和高維生素飲食,最好每日給予含10.46~14.64kJ(2500~3500cal)熱卡的飲食,特別對肝臟惡性腫瘤、合併肝硬化或進食少者,尤爲重要。對無合併糖尿病者,每日可給一定量葡萄糖口服或靜脈滴注。口服或肌注維生素B、C、K。對凝血酶原時原時間延長或有出血傾向的病人,應給予大劑量維生素K,以改善凝血功能。②對血漿蛋白低者,應補充適量血漿或白蛋白,必要時也可少量多次輸血,爭取血清總蛋白達60g/L以上,白蛋白達30g/L以上。
3.術前應配血,術晨禁食並留置胃管。
4.根據不同病情選擇不同型號的DDS,有時準備數種DDS,以供術中選擇。
10 手術步驟
10.1 1.胃十二指腸動脈DDS植入術
(1)分離血管:進腹後顯露肝十二指腸韌帶,術者左手示指伸進小網膜孔內,與拇指對合觸摸肝固有動脈、肝總動脈及胃十二指腸動脈的位置。分離出肝固有動脈,用絲線穿過肝固有動脈並提起。沿肝固有動脈向下分離出肝總動脈和胃十二指腸動脈,再沿十二指腸球部上緣分離出胃十二指腸動脈約1~2cm,遠端用絲線雙重結紮,近端套以絲線。再從肝固有動脈向上分離出肝左、右動脈,並將胃右動脈結紮切斷。
(2)DDS的準備:若藥囊與導管爲可脫卸式,則將導管與藥囊連接並固定。將肝素100mg加入100ml生理鹽水中配成肝素液,用空針抽取肝素液3~5ml,換上無損傷針頭,刺入藥囊內並注入,使藥囊及導管內的氣體排出並充滿肝素液。導管保留長度15~20cm,末端剪成斜面。
(3)置入導管:助手提起胃十二指腸動脈近端套線阻斷血液,並反向牽拉遠端結紮線使動脈保持張力;術者將胃十二指腸動脈剪一小口,左手用整形鑷提起動脈切口前壁,右手用鑷子夾住導管末端插入動脈內,助手將套線輕輕放鬆,使導管進入肝固有動脈。導管行走至肝左、右動脈分叉處,若需插入肝右動脈,則提起肝左動脈套絲,使導管轉入肝右動脈2~3cm,用細絲線雙重結紮胃十二指腸動脈近端並固定於防滑結上。藥囊內推注入亞甲藍1~2ml,觀察肝臟染色情況以確定導管位置,再推注肝素液3ml(圖1.10.7.4-4)。

(4)化療藥及栓塞劑注射:若僅注射化療藥,則只需將每種藥物依次經藥囊內推注即可。若注射栓塞劑量,需將導管與藥囊拆開,將化療藥與碘化油混合成乳劑後再經導管內推注,將明膠海綿剪成碎塊與生理鹽水混合後經導管內推注,將導管與藥囊連接並推注肝素。
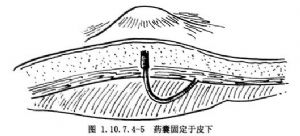
(5)藥囊埋藏:若爲右肋緣下切口,一般可將藥囊埋於切口下方皮下,肥胖病人也可埋於切口上方皮下。腹直肌切口埋於切口兩側臍上3.0cm處,消瘦病人也可埋於腹直肌前鞘下。在皮下脂肪與腹肌筋膜之間遊離出長5cm寬3cm隧道並徹底止血,然後將藥囊置於隧道內並固定,隧道口縫合關閉,最後逐層關閉腹腔(圖1.10.7.4-5)。
10.2 2.臍靜脈DDS植入術
進腹後,先切斷肝圓韌帶,結紮離肝端,於近肝端找出臍靜脈,用蚊鉗夾住靜脈壁,用細探條插入靜脈內進行擴張,並稍用力捅開臍靜脈與門靜脈之間的隔膜,拔出探條,見有血液流出後將導管插入臍靜脈。當導管插入10cm時,術者觸摸門靜脈主幹以防止導管經門靜脈左幹轉入主幹,調整好導管位置後結紮臍靜脈固定導管。暫時阻斷肝十二指腸韌帶,經導管內注射亞甲藍觀察肝臟染色情況,可判斷導管部位。
11 術中注意要點
1.分離肝門區動脈時宜先分離出肝固有動脈,再向上或向下分離出肝左、右動脈、肝總動脈及胃十二指腸動脈,這樣操作比較容易。
2.行胃十二指腸動脈及胃網膜右動脈插管時宜將肝總動脈暫時夾閉,使導管不會進入肝總動脈而較易轉入肝固有動脈,這樣做成功率高。
3.胃網膜右動脈及胃十二指腸動脈插管時應同時結紮胃右動脈,防止化療藥物反流入胃引起藥物性胃炎。
4.當有迷走肝右或肝左動脈時,肝固有動脈往往很細,插管不易成功,可改爲門靜脈系統插管。
5.臍靜脈擴張時切勿形成假道,否則易穿入肝實質內使插管失敗。
6.結腸中靜脈插管時勿損傷結腸中動脈,助手一定要用手指壓住腸繫膜上靜脈與結腸中靜脈匯口處下方,使導管向上轉入門靜脈主幹。
7.導管留置在腹腔內不宜過長,否則易使導管纏繞在腹腔內壓迫胃腸道引起不適。
8.化療後藥囊內一定要推注抗凝劑,以免導管阻塞。
9.皮下隧道應止血徹底,防止積血造成繼發性感染。藥囊在皮下的位置應與切口保持一定距離。藥囊埋藏深度以體外能明顯觸及爲原則。
12 術後處理
肝血管全埋入式藥物輸注裝置植入術術後做如下處理:
2.換藥時切忌將膠布貼於DDS所在部位的皮膚上,以免皮膚破潰;局部皮膚每日用水清洗,保持清潔,若DDS隆起較多時可用紗布或海綿保護,避免摩擦;若局部皮膚張力過大,血運不良,可用膠布將兩側皮膚拉緊,使中間皮膚鬆弛,改善血運。
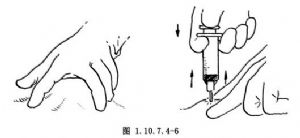
3.非抗反流型DDS需定期用肝素液抗凝,動脈插管每2周1次,靜脈插管每3周1次。推注時應嚴格無菌操作,所用抗凝劑爲1%的肝素液3ml。當針頭垂直刺入藥囊觸及底部金屬片後,可先注入1%利多卡因3ml,如無阻力,可再推入1%肝素3ml,然後拔出針頭(圖1.10.7.4-6)。
4.DDS肝血管造影,可經藥囊穿刺注射治療劑進行肝動脈或門靜脈造影,以觀察療效。
5.定期複查B超、肝功能、AFP及白細胞,以觀察腫瘤變化或術後是否復發,併爲化療做準備。
6.經DDS化療 根據病人恢復情況可在術後1個月左右行化療,常用的化療藥物有氟尿嘧啶、絲裂黴素、順鉑、卡鉑、阿黴素及羥基喜樹鹼等。亦可在化療同時使用栓塞劑如碘化油,並可將其與化療藥物混合製成乳劑經藥囊內推注,可達到化療栓塞的目的。125I碘化油也可經藥囊內推注。還有經DDS裝置注入生物製劑以提高機體免疫功能,增強抗腫瘤效果。
(1)化療方案的選擇:單純化療可選用2~3種藥物,每種藥物分2d注射完,一個療程4~6d。如用FMC方案,即氟尿嘧啶500mg×2d+絲裂黴素10mg×2d+卡鉑100mg×2d;如與碘化油合用,可將3種藥物取半量與碘化油10ml混合推注,第2天再推注另一半劑量。病人在化療過程中可出現上腹劇痛、噁心、嘔吐等症狀而難以堅持時應終止化療。
(2)化療藥物的注射方法:可直接推注,或用輸液泵加壓滴注。直接推注是將化療藥物經藥囊內直接推注,病人一般反應較大而難以接受;輸液泵加壓滴注是在輸液管上連接一微型計算機控制的輸液泵,可控制輸注速度,是目前常用的方法。也可應用便攜式微型輸注泵來調節輸注速度,患者在化療期間可自由活動,很受歡迎。
(3)化療操作過程:其方法同DDS抗凝。穿刺成功後將針頭連接在輸液泵的導管上,將輸液泵輸注速度調切在20~30ml/h,滴注完畢後推注肝素液3ml,拔出針頭,第2天進行第2次化療。採用便攜式微型輸注泵時,調節速度在0.5~1ml/h,用細導管與直角穿刺針頭連接,開動電腦後即能24h勻速地推注。當藥液推注完後會自動報警,更換注射器後又能持續推注,至藥囊全部推注完後再拔出針頭。
(4)注意事項:化療期間應口服制酸劑及止吐藥保護胃黏膜,減少胃腸道反應。採用微電腦持續輸注時,應經常檢查針頭是否脫出,若針頭已脫出,則應更換針頭而不能將原針頭再刺入藥囊;若發現藥液滲入藥囊外則應停止輸液,拔出針頭,局部加壓包紮;若懷疑隔膜破裂則應將藥囊取出。
13 併發症
13.1 1.導管脫落及出血
原因爲導管固定不牢,尤其是動脈壓力高時易將導管衝脫,導致腹腔內大出血。另外,導管與藥囊連接不牢,且腹腔內導管保留過短,牽拉使之脫開。因此在固定導管時結紮要牢,必須雙重結紮,動脈導管結紮線必須固定在防滑結上,導管與藥囊連接要緊密,必要時用絲線捆紮固定。導管不宜過短,不能有張力。
13.2 2.藥囊及皮下感染
主要由於皮膚消毒不嚴,操作時不注意無菌技術或針頭消毒不嚴,使細菌帶入藥囊內或皮下組織內造成。若發現藥囊內感染,即抽出藥囊內血液行細菌培養,同時在藥囊內推注抗生素和全身靜滴抗生素,待感染控制,症狀消失,再繼續推注抗生素2~3d,2周後再進入抗凝,如未再出現發熱,則DDS仍能繼續使用。如經治療仍不能控制感染,則此DDS已不能使用,必須取出。皮下感染除全身應用抗生素外,局部予熱敷、理療,促進炎症吸收;若感染已消退,藥囊又通暢,則可繼續使用;若藥囊已不通暢,感染不易控制,應將藥囊取出。
13.3 3.藥囊及導管阻塞
主要原因是未按時抗凝,若固定導管時打結過緊使管腔狹窄,則更易使導管阻塞。一般情況下要求動脈導管每2周必須抗凝1次,靜脈導管每3周1次。如果在上述時間內推注抗凝劑時即感覺有阻力,則可將抗凝週期縮短。發現導管阻塞可先試用TB空針抽取肝素液用力推注,部分病人可疏通導管,若仍不能疏通,可將尿激酶或鏈激酶溶液注入藥囊內溶解血栓,第2天再進行抗凝,大部分導管均能疏通。
13.4 4.藥囊破裂及藥液外滲
多爲藥囊隔膜破裂所致。導致隔膜破裂的原因除與質量有關外,還與穿刺針頭磨損、穿刺方法不當有關,因此發現針頭變鈍,針尖有翻卷則不能使用。藥液外滲表現爲藥囊周圍皮下組織腫脹,有波動感染,藥物有刺激性時可引起疼痛甚至皮膚壞死,應將藥囊取出。
13.5 5.上腹疼痛,噁心嘔吐
多發生在衝泵抗凝或化療後。使用動脈導管者發生率高,而靜脈導管則很少發生。原因爲化療藥物引起的胃腸道反應;胃右動脈未結紮,使化療藥反流入胃右動脈引起化療藥物性胃炎;肝動脈反覆藥物刺激後內膜增生,管腔變窄,阻力增大,抗凝或化療時引起肝區劇痛,多發生在DDS植入術半年以後。可在化療期間口服保護胃黏膜藥物,在每次抗凝或化療前先推注利多卡因或普魯卡因等,以減少血管刺激。如果腹痛劇烈難忍,則應暫停化療,或改用微電脈泵持續輸注,腹痛、嘔吐等症狀會明顯減輕。