2 別名
直腸膀胱、乙狀結腸腹壁造口術;直腸膀胱、結腸腹壁造瘻術;rectal bladder with permanent abdominal sigmoidostomy
3 分類
5 概述
直腸膀胱、結腸腹壁造口術的基本術式包括:①橫斷乙狀結腸與直腸的交界部,雙側輸尿管與直腸相吻合,關閉直腸斷端,即利用直腸替代膀胱;②乙狀結腸腹壁造口(圖7.10.2-1)。本手術的優點是:操作比較簡單;術後病人可自行控制肛門排尿;肛門排尿時,直腸腔內壓力較低,不易發生輸尿管反流;尿糞分流和排尿通暢,則術後尿路逆行感染的發生率較低。本手術的缺點是:乙狀結腸腹壁造口,部分病人不樂意接受(但多數病例於術後3個月左右可逐漸建立排便反射,每日定時排糞,無需再佩帶糞袋);此外,少數病例可能出現高血氯性酸中毒和低血鉀症;肛門括約肌鬆弛者會出現尿失禁(尤其是睡眠時)。

6 適應症
直腸膀胱-結腸腹壁造口術適用於:
1.因膀胱、尿道或女性內生殖器官的惡性腫瘤已行膀胱全切除(total cystectomy)或盆腔臟器切除者,或者上述病變無法切除但已發生尿路梗阻者。
3.神經源性膀胱(neurogenic bladder)引起的膀胱輸尿管反流、反覆尿路感染和腎功能嚴重受損者。
7 禁忌症
1.泌尿系感染未能控制者;伴有上尿路腫瘤、結石或腎臟其他嚴重疾病者。
2.腹部外傷、手術或炎症所致的腸粘連者,腹腔結核、腫瘤、炎症或迴腸已廣泛切除者。
3.其他系統存在的嚴重疾病有可能導致手術危險者。
8 術前準備
2.腸道準備,應遵照迴腸膀胱術所述的各項要求,特別是清潔灌腸必須徹底(術前第2日開始,每晚清潔灌腸;手術當日早晨,清潔灌腸;術前雙份流質飲食2~3d),口服腸道抗生素等藥物必須有效;術前插入肛管,注入1%新黴素液300ml,並保留肛管。
3.術前留置導尿管。
10 手術步驟
2.遊離雙側輸尿管下段 進入腹腔後,於骨盆緣下方髂血管處分別切開兩側盆腔腹膜,遊離雙側輸尿管下端,注意保存輸尿管的血液供給。在靠近膀胱處切斷輸尿管,結紮遠側斷端;將8F導尿管從近側斷端插入輸尿管,直達腎盂,以暫時引流尿液。
3.形成直腸膀胱 於膀胱直腸窩上方約12cm(子宮直腸陷窩上方約14cm)處,分離乙狀結腸系膜,注意保留直腸和乙狀結腸的血液供給(圖7.10.2-2)。用兩把有齒直血管鉗夾住乙狀結腸下段,切斷之(圖7.10.2-3),其遠側段即所謂直腸膀胱。

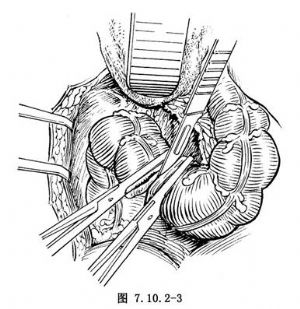
用絲線連續縫合乙狀結腸近側斷端,使其暫時封閉。於乙狀結腸遠側斷端緣的兩側各縫一針牽引線,取去直血管鉗,即開放直腸膀胱斷端。然後吸盡直腸腔內新黴素液,用等滲鹽水反覆沖洗乾淨腸腔內容物。
4.輸尿管-直腸膀胱吻合 在距直腸膀胱離斷邊緣2cm處的左側結腸帶上,作一縱切口,長約0.5cm,深達粘膜下層(注意不要切破粘膜);用小彎血管鉗經此切口向下潛行分離約2cm,在鉗尖端處切開直腸粘膜,使血管鉗伸入腸腔;用該鉗夾住8F導尿管或硅膠管,拖出腸壁隧道。再將此導尿管或硅膠管插入左側輸尿管內,用絲線將其與該輸尿管斷端連結,輕輕地向腸腔牽拖,使左側輸尿管下段經腸壁隧道帶入腸腔(圖7.10.2-4)。輸尿管斷端縱行切開0.3cm,外翻成乳頭狀,用5-0可吸收線與腸壁隧道的粘膜創緣間斷吻合6針,並用5-0可吸收線將插入的輸尿管支架管固定在腸粘膜上(圖7.10.2-5)。最後,在直腸膀胱壁外用細絲線將輸尿管外膜與直腸漿肌層或結腸帶間斷縫合4~5針(圖7.10.2-6),形成隧道。用同樣方法行右側輸尿管與直腸膀胱吻合。



用絲線將兩根輸尿管支架管與術前插入的留置肛管相連結,將兩根輸尿管支架管拖出肛門之外(圖7.10.2-7),經肛門插入1根質地柔軟的肛管,最後將此3根導管用絲線分別縫合固定在肛門周圍的皮膚上。

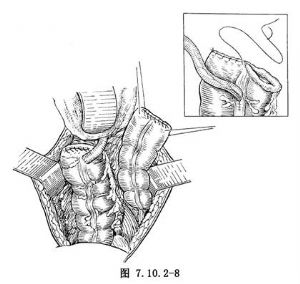
5.關閉直腸膀胱斷端 先用2-0可吸收線行內翻連續縫合,再用細絲線間斷縫合漿肌層(圖7.10.2-8)。
6.左下腹壁乙狀結腸腹壁造口。
7.放置引流 將橡皮引流條置於盆腔腹膜外,縫合盆腔腹膜切開處,注意將輸尿管-直腸膀胱吻合口置於腹膜外。將乙狀結腸系膜縫合固定於其外側腹膜上,以閉合可能引起內疝的間隙。
8.縫合腹壁切口。
11 術中注意要點
1.直腸和乙狀結腸內含大量細菌,因此不僅術前腸道準備十分重要,而且術中亦應徹底沖洗直腸,並注意避免直腸和乙狀結腸內容物外溢,以預防因腹腔污染引起的術後腹膜炎、腹腔膿腫等嚴重併發症。
2.輸尿管-直腸膀胱吻合時,應保留輸尿管的良好血供,避免輸尿管扭曲,吻合口應無張力,輸尿管支架管固定牢靠。
12 術後處理
1.禁食、輸液2~3d,待結腸腹壁造口排氣後,可進流質飲食。3~4d後,改爲半流質飲食。監測血液生化指標,糾正水電解質和酸鹼失衡。術後48h,酌情拔除橡皮引流條。
3.保持輸尿管支架管和直腸膀胱引流管通暢。必要時,用生理鹽水沖洗輸尿管支架管,用1%~2.5%碳酸氫鈉液沖洗直腸膀胱引流管。術後9~12d拔除輸尿管支架管,術後12~14d拔除直腸膀胱引流管。
4.及時清潔結腸腹壁造口創面,觀察結腸腹壁造口乳頭有無壞死和內陷。如發現乳頭粘膜色澤變暗,即應檢查乳頭經過的腹壁通道是否過緊,結腸系膜緣是否受壓。必要時,拆去該處縫線2~3針,粘膜顏色則可望恢復正常。乳頭內陷者,一般無需要手術糾正。只要病人不出現腹瀉,乳頭內陷並不影響大便收集和局部清潔。注意排便情況,腹瀉者可服用次碳酸鉍、藥用活性炭和複方苯乙哌啶,便祕者可經造口注入開塞露或低壓灌腸。