2 英文參考
bladder exstrophy
ectopia of urinary bladder
ectopia vesicae
ectopocystis
exstrophy of the bladder
extrophy of bladder
3 概述
膀胱外翻(exstrophy of bladder)畸形,包括腹壁、臍、恥骨及生殖器畸形,系生後即發現在下腹壁正中有程度不同的腹壁缺損,致使膀胱自內翻出,輸尿管口顯露,可見尿液噴出,這是一種少見的先天異常。嚴重者膀胱全部外翻,兩側輸尿管口外露,恥骨聯合缺損,並有嚴重的尿道上裂形成。在兒童尸解中約於每一千例中有一例膀胱外翻,但臨牀病例統計材料約於50,000人中有一例,說明患者多數在出生後不久死去,男性多於女性,約爲8:1。
Scheuke von Grafenberg(1597)首先描述膀胱外翻臨牀所見,1780年Chaussier始用“膀胱外翻”一詞(exstrophy of bladder)。Syme(1852)做了首例輸尿管乙狀結腸移植術,但9個月後患者死於腎盂腎炎。Nyman(1885)成功閉合5日齡新生兒膀胱外翻。Trendelenberg(1892)試用截骨術使恥骨靠近。Mickuliez(1897)關閉膀胱外翻時用迴腸擴大膀胱。Young(1942)及Micbon(1948)分別報道首例女性及男性膀胱外翻關閉術後能控制排尿。Lepor及Jeffs(1983)報道22例經手術修復後有19例(86%)能控制排尿。
膀胱外翻並非罕見,以男性多見。如不治療,2/3病例於20歲前死於腎積水及尿路感染。膀胱外翻多伴發其他畸形,如肛門、直腸畸形、脊椎裂、蹄鐵形腎、隱睾、腹股溝斜疝等。
8 流行病學
據報道,每1萬~1.5萬例出生的嬰兒中有1例膀胱外翻,而新生兒缺陷檢測系統國際情報研究所估計其發病率爲3.3/100萬。多數統計,男女之比是2.3∶1,Ives等和Lancaster報告則高達5∶1~6∶1。
膀胱外翻,雖未明確爲遺傳性疾病,但卻發現有家族性發病傾向。據Ives等估計,有膀胱外翻病史的家庭中,發病危險性爲1%。Shapiro等(1984)以調查表格的方式向南美、北美及歐洲92位有經驗的小兒泌尿外科和外科醫師進行了調查,有效答卷53份,總共2500個有膀胱外翻或尿道上裂病史的家庭中,發現9例膀胱外翻的病人,爲1/275,明顯低於前者;然而在有膀胱外翻或尿道上裂雙親所生225個子女中,卻發現有3例膀胱外翻,即每70例活着的嬰兒中有1例,其發病率較一般人羣高500倍。
9 病因
關於膀胱外翻的病因,目前多認爲是由於胚胎髮育時出現了誤差,而非發育之某一階段的停頓,因爲人胚胎的發育通常不經過相應的膀胱外翻階段。膀胱外翻可能由泄殖腔膜回縮失敗引起。在妊娠的第1周,泄殖腔膜覆蓋中下腹壁。在妊娠的第4周,泄殖腔向尾側回縮,使膜兩側的中胚層向正中移位,產生腹壁,並使膀胱形成一球狀結構。如果泄殖腔膜回縮發生異常,此腹壁不能發育,當泄殖腔膜破裂時,膀胱暴露並外翻。
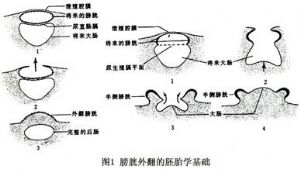
從胚胎學解釋,一般認爲中胚層在下腹局部未能發育,腹壁部分缺損,泄殖腔向前移位引起膀胱外翻。(圖1、2)

圖2 膀胱外翻(示意圖)
10 發病機制
膀胱外翻畸形的胚胎學基礎是泄殖腔膜的異常發育,阻礙中胚層組織向中間部移位,使下腹壁發育障礙。泄殖腔膜的破裂缺損,形成各種形式的膀胱外翻和尿道下裂(圖1)。
膀胱外翻多爲複合性畸形,常見的伴發畸形是尿道上裂和泄殖腔外翻。由於膀胱與尿道在胚胎髮育中是同源同系的,所以最常見的複合畸形是膀胱外翻-尿道上裂。
此外,有的病人只有腹壁骨骼肌的發育缺損,而尿道發育是完整的,這種情況稱爲假性膀胱外翻(pseudo exstrophy);主要特點有臍帶過長,臍部過低,直腸肌肉分散附着於恥骨上(圖2)。

11 膀胱外翻的臨牀表現
膀胱外翻較少見,多數患兒在幼年因泌尿道上行性感染而死亡。患兒下腹壁部分缺損,外翻膀胱黏膜裸露,色鮮紅,異常敏感,易擦傷出血,可見雙側稍凸起的輸尿管口陣發性排尿,衣褲溼漬,伴尿臭,下腹壁、會陰、大腿內側皮膚可出現皮炎或溼疹。外翻膀胱大小差別很大。外翻膀胱黏膜早期光滑,可因長期暴露、機械摩擦形成絨毛、息肉或出現鱗狀上皮化生,膀胱壁因逼尿肌纖維化而變厚、變硬。
典型膀胱外翻由於部分下腹壁、膀胱前壁及尿道背側缺如,故從腹壁上可見外翻的膀胱粘膜及噴尿的輸尿管口。臍位置低,常於外翻膀胱粘膜上緣形成瘢痕。下腹壁、會陰和大腿內側皮膚受尿浸漬而潮紅、發炎、糜爛,尿臊味很濃。因骨盆發育異常,恥骨聯合分離,兩側股骨外旋,患兒可有搖擺步態。分離的恥骨之間三角形筋膜缺損,由外翻膀胱佔據。
這種小兒不論男女,多伴尿道上裂和外生殖器畸形。在男性,陰莖短而扁闊向上翹,尿道背側缺如,形成一淺溝。陰囊小,有時對裂,約40%病例合併隱睾。女性除有尿道上裂外,伴陰蒂對裂,小陰脣遠離,露出陰道,多有陰道口狹窄。在多數患者有膀胱輸尿管反流。腹股溝疝多見,特別是男童。
新生兒期間尿路一般是正常的,但也可合併蹄鐵形腎、腎發育異常、巨輸尿管等,以後由於膀胱粘膜長期暴露,粘膜水腫、感染、化生等,可引起輸尿管膀胱連接部梗阻和下段輸尿管擴張。Maloney等報告50例膀胱外翻初診病人中,17例有雙腎、輸尿管積水,多由於膀胱粘膜化生及纖維化,導致輸尿管遠端梗阻。診斷須注意伴發畸形或病變,應行B超及其他尿路影像學檢查,瞭解上尿路情況。
12 膀胱外翻的併發症
患兒因腹壁肌肉發育異常可併發腹股溝疝;因恥骨聯合分離,骨盆發育異常出現股骨外旋或髖關節脫位,患兒行走時呈搖擺步態。膀胱外翻患兒可伴有脊柱裂、蹄形腎、兔脣、齶裂、肛門前移、閉鎖、脫肛等畸形。
男性患兒陰莖海綿體發育差,存在不同程度尿道上裂,?頭扁平,包皮堆積於腹側。因陰莖海綿體分離較多加之陰莖上翹,故陰莖短小。可伴有隱睾。女性陰蒂分離,陰脣前連合在腹中線上分離兩側,陰道口前移。可生育,平產後易出現子宮脫垂。膀胱外翻遠期併發症主要有膀胱輸尿管反流,泌尿系統的反覆感染和結石。
16 膀胱外翻的治療
治療的目的是保護腎功能,控制排尿,修復膀胱、腹壁及外生殖器。女性手術修復較男性容易。
由於膀胱壁纖維化和膀胱壁長期暴露而有水腫及慢性炎症,故應於生後72h內做單純膀胱內翻縫合術。若不作骨盆截骨術可在膀胱放回到盆腔後於中線縫合筋膜及恥骨的纖維軟骨組織。如恥骨聯合間距過寬,估計不能縫合,則手術延期到出生後7~10天作骨盆截骨術及膀胱內翻縫合術。初期成功的縫合對日後膀胱容量及控制排尿非常重要。在膀胱內翻縫合時應留置膀胱造瘻管3~4周,不需放尿道支架管,術後3~4周應用Bryant牽引以防傷口裂開。如小兒恢復良好,到1.5~2.5歲時在麻醉下測量膀胱容量,如膀胱容量在60ml以上,可同時修復膀胱頸及尿道上裂,如容量在40ml以下,則僅修復尿道上裂,以使增加容量,至3~5歲時再修復膀胱頸。在修復尿道上裂前5周肌內注射丙酸睾酮(丙酸睾丸酮)2mg/kg,可使陰莖增大,這種作用於術後4周消失。應用Young-Dees-Leadbetter術式修復膀胱頸後可以不需間歇性導尿。
術後須隨診上尿路情況,有無反流、梗阻及尿排空情況。術後4個月複查靜脈尿路造影及排尿性膀胱造影,以檢測有無上尿路擴張、反流以及有無殘餘感染。尿流率檢查有助於診斷膀胱頸修復術後膀胱尿液排空有無梗阻。