4 ICD編碼:66.6102
4.1 分類
4.2 適應症
4.3 禁忌症
2.瀰漫性腹膜炎。
5.因有手術史,腹壁廣泛的瘢痕或腹腔內廣泛的粘連。
6.過度肥胖。
4.4 術前準備
3.腸道準備 術前晚上行0.1%肥皂水灌腸。如可能涉及腸管的手術,術前行3d的腸道準備。
4.術前用藥 如手術範圍大,可能涉及腸道,應於術前3d使用抗生素預防感染。術前30min注射鎮靜劑、阿托品或東莨菪鹼。
4.5 麻醉和體位
1.硬膜外麻醉或全麻。
4.6 手術步驟
見圖11.5.1.2-1,11.5.1.2-2。
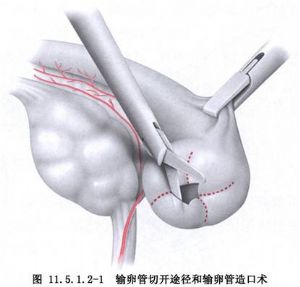
3.選擇三孔法,持鉗提起患側輸卵管,分離周圍粘連,置於子宮前方。
4.以無創鉗固定輸卵管遠端管壁,如可見部分傘端,可用分離鉗插入輸卵管內,逐漸擴張分離至有積水流出。如已完全閉鎖,應用微型剪刀剪開輸卵管傘端呈花瓣狀。
5.將剪開的傘端向漿膜面反轉,距端口1cm處,用5-0可吸收線各瓣縫合1針於漿膜表面。
6.輸卵管通液試驗 經陰道通液器或通液管內注入含亞甲藍、地塞米松及慶大黴黴素生理鹽水,鏡下觀察造口端有無藍色液體溢出,通暢者示手術成功。
7.術後一週可再次行通液試驗。
5 ICD編碼:66.7301
5.1 分類
5.2 概述
輸卵管造口術用於輸卵管復通治療。 輸卵管復通術是由輸卵管因素引起的不孕,通過修復手術而達到孕育的目的。它不僅是爲了使管腔通暢,還要考慮到器官的功能狀態,故術前對病例的選擇及手術技術的精細程度,以及周密的術後處理都是決定手術成敗的因素。施行復通術的病例有輸卵管結紮後及輸卵管阻塞性不孕兩類。輸卵管結紮術後的復通術依原結紮術式不同而復通術的效果亦不同,原結紮術採用峽部抽心包埋法或雙摺結紮切斷法,其切斷結紮的部位在輸卵管的中1/3段,便於施行吻合術。由於顯微技術的進展,從而提高了手術的成功率,大量臨牀資料報道絕育術後經顯微技術作輸卵管吻合術的成功率達90%以上。用顯微技術行輸卵管復通術,術者和助手要先進行基本功訓練,熟悉掌握手術顯微鏡的結構、性能和使用方法,訓練眼手動作的統一,術者與助手互相配合默契也是手術成功的關鍵。吻合術操作簡便,手術成功率及術後受孕率遠較造口術及移植術爲高。當然也有部分病例結紮時管芯切除過多或兩端管徑相差懸殊,將影響手術的效果。
由輸卵管阻塞引起的不孕約佔不孕症病例的30%~40%,不同的病理類型,手術的成功率差別亦較大,須依輸卵管阻塞的部位不同而選擇不同的手術方式。阻塞段在峽部遠端或壺腹部者,可切除阻塞段作吻合術,阻塞部在傘部或壺腹部可作輸卵管造口術,宮角部(間質部)或峽部近端阻塞則作輸卵管子宮內移植術,還可根據雙側輸卵管病變的程度作自行的輸卵管移植術。
由感染引起的輸卵管阻塞,不僅管腔阻塞而且輸卵管周圍多有炎性粘連,輸卵管的正常解剖、生理功能都遭到破壞,復通術的成功率很低,且有發生宮外孕的可能。由於手術的干擾,再粘連、感染均可影響復通術的效果。近年來IVF-ET的發展,解決了部分輸卵管不孕的手術問題。輸卵管復通術的價值越來越小。
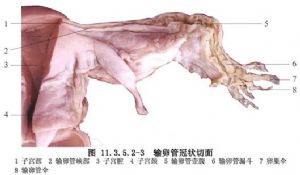
5.3 輸卵管的解剖
輸卵管的解剖見下圖(圖11.3.5.2-1~11.3.5.2-3)。


5.4 適應症
輸卵管造口術適用於由輸卵管傘端或壺腹部阻塞引起的不孕而近端正常者。
5.5 禁忌症
1.年齡超過40歲,其生殖能力下降,復通術後受孕機會少,一般不宜做造口術。
2.生殖器官疾病 婦科腫瘤、生殖器炎症、子宮內膜異位症及盆腔結核性炎症粘連較重者。
4.前次手術做輸卵管切除或大部切除,單極電凝絕育及藥物粘堵絕育術,輸卵管受損範圍大以及前次做輸卵管成形術失敗致輸卵管過短者,亦不宜做手術。
5.厚壁型輸卵管積水,輸卵管高度纖維化而增厚、變硬、輸卵管黏膜已失去正常功能,輸卵管間質部,峽部同時有閉鎖伴有積水者。
5.6 術前準備
1.詳細詢問病史及體格檢查,瞭解一般病史及以往絕育手術的方法、術後有無感染,並做全身及婦科檢查及必要的化驗檢查。
2.子宮輸卵管碘油造影 施術前須造影以明確輸卵管阻塞的部位及宮腔有無病變。手術時間要在造影3個月以後施行。已明確爲絕育術後的可不做造影。
3.內窺鏡檢查 疑有盆腔粘連,子宮內膜異位症,結核或腫瘤等,應做腹腔鏡或後穹窿鏡檢查,疑有宮腔病變應先做宮腔鏡檢查。
5.月經淨後3~7d施術,此時輸卵管黏膜較薄,斷端容易對合,故增殖早期是最好的手術時間。亦有主張口服雌激素延長增殖期,增加通液的機會。
7.備齊顯微外科所用的手術器械。
5.7 麻醉和體位
5.8 手術步驟
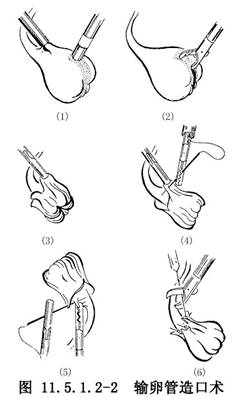
4.依輸卵管阻塞部位及輸卵管病損程度確定造口種類。一般常用的有輸卵管傘部造口術(Fallostomy)及壺腹部造口術(Ampullary Salpingostomy)。
輸卵管傘部造口術:在輸卵管傘閉鎖端的擴大部最菲薄處用纖維細電刀或顯微解剖刀作“十”字形或“米”字形切開(圖11.3.5.2-4)。然後用6號平頭針或細硅膠管自切口處插入,緩緩注入生理鹽水,再進一步檢查明確輸卵管全段通暢情況注入方法同輸卵管吻合術。將切開之黏膜瓣外翻,用7-0尼龍線將外翻之黏膜瓣與漿膜層間斷縫合;縫合後的輸卵管傘端呈“花瓣狀”(圖11.3.5.2-5)。由於管腔較大,一般不需保留支架,術後宜早期通液。對粘連較重者,使用支架可預防新的粘連形成。


輸卵管壺腹部造口術,由於傘端破壞嚴重或傘端被完全切除,近端輸卵管正常,不能做傘部造口時,可切除病變部分,在壺腹部造口,但成功率很低。根據壺腹部病損的程度採取不同的手術方法,壺腹部長度超過3cm者,於盲端處將輸卵管的漿膜層做一環形切開,用小剪刀將遠端漿膜向外側剝離一段(圖11.3.5.2-6),再將盲端做環形或斜形切除至露出正常黏膜爲止,插入導管通液檢查,近側段輸卵管如通暢,則將輸卵管黏膜作“袖口”狀外翻與漿膜做間斷縫合,形成新口(圖11.3.5.2-7)。如傘部及壺腹部外側段全部閉鎖,則切除瘢痕,在壺腹部接近卵巢做一斜切口,黏膜外翻縫合,將開口固定於卵巢上(圖11.3.5.2-8)。



5.造口完畢再做一次輸卵管通液。
7.腹腔內放置液體同輸卵管吻合術。
8.縫合腹壁各層。
5.9 術中注意要點
1.手術力求輕柔,用11號刀尖或小解剖剪刀分離粘連,切忌撕拉,切開輸卵管漿膜及系膜時勿損傷系膜內的血管,以防影響吻合部位的血液供應。
2.任何一種造口方法,造口部分均應開口於卵巢,尤其是壺腹部造口更應緊緊貼近卵巢。
5.10 術後處理
輸卵管造口術術後做如下處理:
1.用廣譜抗生素至少1周。酌情用抗組織胺藥物,減輕吻合水腫。
2.術後通液較吻合術提前1~2d。
3.如留置支架,於術後10~14d拔除,拔除後立即通液。