3 西醫
3.1 概述
庫欣綜合徵(Cushing syndrome)又稱皮質醇增多症(hvpercortisolism)或柯興綜合徵。1912年,由Harvey Cushing首先報道。本徵是由多種病因引起的以高皮質醇血癥爲特徵的臨牀綜合徵,主要表現爲滿月臉、多血質外貌、向心性肥胖、痤瘡、紫紋、高血壓、繼發性糖尿病和骨質疏鬆等。
庫欣綜合徵可發生於任何年齡,成人多於兒童,女性多於男性,多發於20~45歲,男女比例約爲1∶3~1∶8。成年男性腎上腺病變多爲增生,腺瘤較少見;成年女性腎上腺病變可爲增生或腺瘤,以女性男性化爲突出表現者多見於腎上腺皮質癌。兒童(嬰幼兒)以腎上腺癌較多見,較大年齡患兒則以增生爲主。
3.2 疾病名稱
3.3 英文名稱
Cushing syndrome
3.4 別名
adrenocortical hyperfunction;hypercortisolism;柯興氏綜合徵;柯興綜合徵;庫欣綜合症;庫興氏綜合徵;庫興綜合徵;皮質醇增多症;皮質醇增多綜合徵;腎上腺皮質功能亢進症
3.5 分類
3.6 ICD號
E24.9
3.7 流行病學
庫欣綜合徵可發生於任何年齡,成人多於兒童,女性多於男性,多發於20~45歲,男女比例約爲1∶3~1∶8。成年男性腎上腺病變多爲增生,腺瘤較少見;成年女性腎上腺病變可爲增生或腺瘤,以女性男性化爲突出表現者多見於腎上腺皮質癌。兒童(嬰幼兒)以腎上腺癌較多見,較大年齡患兒則以增生爲主。
庫欣綜合徵是臨牀上最多見的糖皮質醇性高血壓,庫欣綜合徵伴高血壓者佔80%。
3.8 庫欣綜合徵的病因
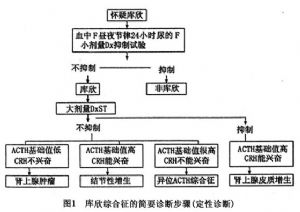
臨牀上以下丘腦-垂體病變致Cushing綜合徵常見,一般按病因分類(表1)。

3.9 發病機制
3.9.1 原發性腎上腺皮質病變
原發於腎上腺本身的腫瘤,其中皮質腺瘤約佔成人庫欣綜合徵的20%。皮質腺癌約佔5%;而在兒童,50%以上的腺瘤是惡性的。腎上腺腫瘤的生長與分泌功能有自主性,不受垂體分泌的ACTH的控制,故稱非ACTH依賴型。由於腫瘤分泌過多的皮質醇,反饋抑制了垂體ACTH的釋放,病人血中的ACTH很低,以致對側與同側瘤外的腎上腺皮質萎縮。腺癌一般較大,生長迅速,除分泌過多的皮質醇外,還分泌其他皮質激素(醛固酮)及腎上腺雄激素;腺癌患者可有11β-羥化酶受累,病人尿中的17-酮類固醇(17-ks)顯著增高。腎上腺腺癌的患者都有17號染色體長臂上的p53基因的突變。p53基因是一腫瘤抑制基因,它能起免疫監視作用,使機體及時清除突變的細胞株。而當p53基因突變或缺失,則免疫監視作用就喪失,突變的細胞株就能無限繁殖,產生腎上腺皮質的惡性腫瘤。而在腎上腺良性腫瘤中,未發現p53基因的問題。故良性腫瘤的機制還未明確。
還有專家認爲,腫瘤的性質與11號染色體短臂的缺損有關;大多數惡性腫瘤有11號染色體短臂缺損,可導致。IGFⅡ的過度表達,使異型細胞過度生長。
3.9.2 垂體瘤或下丘腦-垂體功能紊亂
繼發於垂體瘤或下丘腦-垂體功能紊亂的雙側腎上腺皮質增生,稱庫欣病,約佔成人庫欣綜合徵的70%。由於垂體瘤或下丘腦-垂體的功能紊亂,分泌ACTH過多,刺激雙側腎上腺皮質增生,可引起皮質醇過多分泌,故屬ACTH依賴型。
不論垂體有無腫瘤,ACTH細胞分泌ACTH均受下丘腦中ACTH釋放激素(CRH)的調節;CRH能促進ACTH的合成與釋放,而神經遞質對ACIH的分泌也有影響,血清素(5-羥色胺)及乙酰膽鹼(Ach)可對ACTH的分泌起興奮作用,而多巴胺(DA)和去甲腎上腺上腺上腺素(NA)則起抑制作用。這些神經遞質可能通過興奮或抑制CRH的分泌來起作用。中樞神經遞質的紊亂會導致ACTH分泌過多,從而引起腎上腺皮質增生。下丘腦-垂體的功能紊亂,有時也會累及腺垂體其他激素,如泌乳素(PRL)與生長激素(GH)等。
除了下丘腦-垂體功能紊亂引起的庫欣病外,更多的是由於垂體腺瘤,佔庫欣病患者的80%~96%。此組患者中有腺垂體大腺瘤(直徑>10mm)伴蝶鞍擴大者約佔10%,近來開展經蝶竇垂體顯微手術的越來越多,已證實蝶鞍不擴大者80%以上有垂體微腺瘤(直徑<10mm)的存在。這些產生ACIH的腺瘤細胞大多爲嗜鹼性或嫌色性的,實際上,這些嫌色性細胞具有旺盛的分泌功能,可能是由於分泌顆粒在形成後迅速釋放,故表現有嫌色性。
最近的資料顯示,大多數垂體微腺瘤是單克隆的,可自主地分泌ACTH,並促進雙側腎上腺增生使血皮質醇增多,而增多的皮質醇又能長時間抑制CRH的釋放,使垂體微腺瘤旁正常的ACTH細胞萎縮。庫欣病患者於垂體瘤摘除後,可出現暫時性腎上腺皮質功能低下,而且病理上可發現ACTH瘤周圍的正常垂體組織仍處於靜止狀態,這一點與腎上腺腺瘤相似。以後庫欣病的症狀與生化指標會明顯好轉,ACTH及皮質醇的晝夜節律能逐漸恢復,並無永久性的下丘腦功能紊亂。
也有人認爲:增生型皮質醇增多增多症中,垂體分泌過多的ACTH並非完全是自主性的(即使有明顯垂體腫瘤者也如此),而是受到下丘腦及其他中樞的影響。大劑量(8mg)的地塞米松能抑制ACTH的釋放。美替拉酮(腎上腺皮質11-羥化酶阻滯物)可通過減少皮質醇的合成而促進ACTH大量釋放,神經垂體的加壓素(包括精氨酸加壓加壓素與賴氨酸加壓加壓素)也具有類似CRH的作用,可促使ACTH釋放。神經垂體(神經垂體)素與CRH有協同作用,聯合運用能促進ACTH的大量釋放。
庫欣病患者的雙側腎上腺都是瀰漫性增生,病根在垂體或下丘腦。如果對這類患者僅針對腎上腺作雙側腎上腺切除,則原來的垂體微腺瘤缺乏血中皮質醇的負反饋抑制,會逐漸增生,甚至破壞蝶鞍,過度分泌ACTH,血漿中ACTH的水平將會極度增高,造成皮膚色素沉着,稱Nelson綜合徵。過度增大的垂體瘤稱Nelson腫瘤。
庫欣病患者在大量ACTH的持續興奮下,可出現雙側腎上腺皮質增生,進一步發展在某些患者中可出現結節,甚至小腺瘤。這種腺瘤往往爲多發性的,大小不一。在發展過程中,腎上腺增生性結節的分泌功能可逐步變爲自主性的,稱結節性增生。
3.9.3 異位ACIH綜合徵及異位CRH綜合徵
少數病例由於垂體-腎上腺以外的癌腫,產生具有ACTH活性的物質或大分子ACTH(正常ACTH分子質量爲4.5 kD,大分子ACTH分子質量爲20kD),或具有CRH活性的物質,可刺激垂體及腎上腺分泌過量的皮質醇而發病,屬於ACTH依賴型。過去一般認爲,異位ACTH綜合徵時最多見的是肺癌,特別是燕麥細胞癌(約佔50%),其次爲胸腺癌(約佔20%)、胰腺癌(約佔15%),其他還有起源於神經嵴組織的腫瘤、甲狀腺髓樣癌以及消化系統和泌尿系統的癌等。
現在發現,能異位分泌ACTH的腫瘤,有很大一部分是偏良性的腫瘤,如類癌。胸腔的類癌主要是支氣管類癌,約佔所有異位ACIH綜合徵的40%,燕麥細胞癌在第2位,佔8%~20%,胸腺癌與胰腺癌各約佔10%,肝癌、前列腺癌、乳腺癌分佔餘下的比例。沒有中胚層來源的腫瘤如肉瘤分泌ACTH的報道。
過去之所以不把類癌放在第1位,是因爲很多類癌(如支氣管類癌)呈“隱性”異位ACTH綜合徵。所謂“隱性”異位ACTH綜合徵,Doppman把它定義爲非垂體源性的,CRH或ACTH依賴的高皮質醇血癥,在4~6個月中沒有出現明顯腫瘤來源的異位ACTH綜合徵。“隱性”異位ACTH綜合徵很容易與庫欣病混淆,因爲用實驗室檢查與影像學檢查均不能鑑別,易誤導,這常導致一些不必要的垂體或腎上腺手術。這就更需要改進鑑別診斷過程,例如測巖下竇靜脈血的ACTH與外周血中的ACTH。
必須注意,異位ACTH綜合徵患者的腫瘤不僅產生ACTH,還分泌其他激素。APUD系統的很多腫瘤能合併異位.ACIH綜合徵。一些良性腫瘤也能分泌ACIH樣物質,如嗜鉻細胞瘤能異位分泌ACTH,使血中ACTH的濃度增高,臨牀表現完全像庫欣綜合徵。特別當嗜鉻細胞瘤不在腎上腺時,患者常被作爲“垂體性庫欣病”而作垂體手術,術後無療效,只有當檢查到24h尿中兒茶酚胺增高,才最後診斷爲嗜鉻細胞瘤;很容易漏診。
大多數異位ACTH綜合徵患者血中的皮質醇不受大劑量地塞米松的抑制,但有30%的隱性異位ACTH綜合徵患者的高皮質醇能被地塞米松所抑制。41%的胸腺類癌,其隱性異位ACTH綜合徵能被大劑量的地塞米松抑制。另外也有9%~25%的垂體性庫欣綜合徵患者的皮質醇不能被大劑量地塞米松所抑制,這樣就特別容易混淆。
(1)大分子質量的ACTH:測定ACTH前體物質廠ACTH的比例,在異位ACTH中爲58∶1,而在庫欣病中爲5∶1,這對異位ACTH綜合徵的診斷很有幫助。
(2)降鈣素。
(4)癌胚標誌物(如CEA,AFP)。
(5)胎盤標誌物(hCG,β-HCG)。
(7)APUD標誌物(α-烯醇化酶、嗜鉻粒蛋白)。
90%以上的隱性異位ACTH綜合徵包含神經內分泌腫瘤,絕大多數病例都能測到α-烯醇化酶和(或)嗜鉻粒蛋白。
異位CRH綜合徵極少見,常伴隨着異位ACTH綜合徵。該類患者常常不被CRH興奮,不受大小劑量的地塞米松抑制,而且腫瘤(惡性)發展快,原發癌腫的症狀很明顯。
曾有人報道一種胸部腫瘤,不分泌ACTH或CRH樣物質,而分泌鈴蟾肽(bombesin)樣肽。這類物質能提高CRH的生物活性,在垂體水平上致ACTH高分泌。
3.9.4 不依賴ACTH的腎上腺結節性增生(或稱結節性發育異常)
近年報道少數患者呈現雙側性腎上腺結節性增生,但並非由於ACTH過多所致。其中又可分爲兩型:一型見於中年人,腎上腺病變呈大結節性;另一型見於年輕者,病變呈深色小結節性,腎上腺有色素沉着,後者常爲家族性的。該類患者的病因不詳,爲ACTH非依賴型,有人稱爲“原發性增生”,可能有某種ACTH以外的物質刺激腎上腺而引起增生。有人認爲是由於產生了興奮性免疫球蛋白引起的,就像Graves病甲甲亢有甲狀腺興奮性抗體那樣。
3.9.5 醫源性類庫欣綜合徵
由於長期應用大劑量的糖皮質激素治療某些疾病,引起醫源性的血中皮質醇增高,患者的臨牀症狀類似庫欣綜合徵,但其本身的垂體-腎上腺皮質受到抑制,功能減退;一旦突然停藥,或在應激情況下,可引起急性腎上腺皮質功能衰竭。
3.9.6 庫欣綜合徵合併高血壓的機制
患者80%以上有高血壓。高血壓多半爲輕至中度,少數爲重度。高血壓的主要原因是皮質醇的分泌過多。皮質醇在生理劑量時不是鹽皮質激素。當皮質醇長期處於高水平時,其瀦鈉排鉀的作用也很明顯。ACTH依賴性庫欣綜合徵患者,除了分泌過多皮質醇外,腎上腺皮質還分泌其他與ACTH有關的激素,如去氧皮質皮質酮(DOC)和皮質酮(B)。DOC和B都是弱鹽皮質激素,有較強的瀦鈉排鉀作用,它們也是高血壓和低血鉀的重要原因。所以庫欣綜合徵患者的高血壓和低血鉀的嚴重程度隨病因而異,隨皮質醇的分泌量的多少而異。一般來說,異位ACTH綜合徵和腎上腺皮質癌患者的高血壓更明顯,水鹽代謝紊亂更嚴重,尤其是異位ACTH綜合徵,低血鉀、鹼中毒、水腫、肌無力可以很明顯。尿鉀排量明顯升高。
皮質醇分泌過多誘發高血壓的病理生理機制有兩個重要方面,皮質醇使總的外周血管阻力增加和心輸出量增加。
(1)皮質醇增加抑制了血管舒張系統,如激酶(kinin)及前列腺素(prostaglandin)。
(2)皮質醇增加腎素底物,促進血管緊張素Ⅱ的合成,從而增加縮血管作用。
(3)皮質醇抑制兒茶酚胺的降解,增加血管對縮血管因子的反應性,增加總的外周阻力。
(5)DOC、B促進腎臟瀦鈉排鉀,使血容量增加。
(6)皮質醇使腎上腺髓質中PNMT(苯乙醇胺-N-甲基轉移酶)的活性增加,使腎上腺的合成增加,進而促進心輸出量的增加。
庫欣綜合徵患者不僅血壓高,而且血管脆性增加,因而腦血管破裂出血、腦梗死、心肌梗死的發病率很高。心腦血管事件是庫欣綜合徵患者最重要的直接死亡原因。
3.10 庫欣綜合徵的臨牀表現
庫欣綜合徵主要表現爲滿月臉、多血質外貌、向心性肥胖、痤瘡、紫紋、高血壓、繼發性糖尿病和骨質疏鬆等。
3.10.1 代謝紊亂
庫欣綜合徵的臨牀表現主要是由於皮質醇分泌的長期過多引起蛋白質、脂肪、糖、電解質代謝的嚴重紊亂及干擾了多種其他激素的分泌。ACTH分泌過多及其他腎上腺皮質激素的異常分泌也會引起相應的臨牀表現。
3.10.2 向心性肥胖
爲庫欣綜合徵的典型臨牀表現。患者臉部及軀幹部胖,四肢包括臀部不胖。滿月臉、水牛背、懸垂腹和鎖骨上窩脂肪墊是向心性肥胖的特徵。少數患者尤其是兒童可表現爲均勻性肥胖。庫欣綜合徵患者多數爲輕至中度肥胖,極少有重度肥胖。
3.10.3 糖異生作用增強
高皮質醇血癥使糖原異生作用加強,還可對抗胰島素的作用,使細胞對葡萄糖的利用減少。於是血糖上升,糖耐量低減,以致糖尿病。庫欣綜合徵約有半數患者有糖耐量低減,約20%有顯性糖尿病。如果患者有潛在的糖尿病傾向,則糖尿病更易表現出來。
3.10.4 負氮平衡狀態
庫欣綜合徵患者蛋白質分解加速,合成減少,因而機體長期處於負氮平衡狀態。長期負氮平衡可引起:肌肉萎縮無力,以肢帶肌更爲明顯;因膠原蛋白減少而出現皮膚菲薄、寬大紫紋、皮膚毛細血管脆性增加而易有瘀斑;骨基質減少,骨鈣丟失而出現嚴重骨質疏鬆,表現爲腰背痛,易有病理性骨折,骨折的好發部位是肋骨和胸腰椎;傷口不易癒合。
3.10.5 高血壓和低血鉀
是庫欣綜合徵的重要臨牀表現。
3.10.6 發育障礙
由於過量皮質醇會抑制生長激素的分泌,抑制性腺發育,因而少年兒童時期發病的庫欣綜合徵患者,會出現生長停滯,青春期遲延。
3.10.7 對性功能的影響
高皮質醇血癥不僅直接影響性腺,還可對下丘腦-垂體前葉的促性腺激素分泌有抑制,因而庫欣綜合徵患者性腺功能明顯低下。女性表現爲月經紊亂,繼發閉經,極少有正常排卵。男性表現爲性功能低下、陽萎。
3.10.8 精神症狀
多數較輕,表現爲欣快感、失眠、注意力不集中、情緒不穩定等。少數會出現類似躁狂憂鬱或精神分裂症樣的表現。
3.10.9 免疫功能抑制
庫欣綜合徵患者免疫功能受到抑制,易有各種感染,如皮膚毛囊炎、牙周炎、泌尿系感染、甲癬及體癬等。原有的已經穩定的結核病竈有可能活動。
3.10.10 其他
(2)還常有眼結合膜水腫,有的有輕度突眼。
3.11 庫欣綜合徵的併發症
3.11.1 高尿鈣和腎結石
皮質醇促進尿鈣排出,使尿鈣明顯增多,久病者可形成腎結石伴尿路結石症候羣和異位鈣鹽沉積等表現。
3.11.2 高血壓和低血鉀
3.11.3 生長障礙
3.12 實驗室檢查
3.12.1 皮質醇測定
3.12.1.1 (1)24h尿中遊離皮質醇測定
尿中遊離皮質醇(F)增高,超過110μg/24h。由於尿中F反映24h的皮質醇水平,受其他因素影響比血中皮質醇小,故診斷價值較高。可以避免血皮質醇的瞬時變化,也可以避免血中CBG濃度的影響,對庫欣綜合徵的診斷有較大的價值,其診斷符合率約爲98 %。
24h尿17-羥皮質類固醇(17-OHCS)測定具有和UFC相似的意義,尿中17-羥皮質類固醇(17-OH)增高,大於20mg/24h,如超過25mg/24h,則診斷意義更大。但此測定方法相當繁瑣,靈敏度及重複性均比較差。
留準24h尿是UFC或17-OHCS測定可靠性的關鍵。
3.12.1.2 (2)血皮質醇測定
血漿中皮質醇的基礎值(早晨8時)增高,晝夜節律消失。正常人血漿中皮質醇的分泌有晝夜節律,一般早上8時分泌最高,下午4時爲8時的一半,夜間12時爲下午4時的一半。而庫欣病患者下午4時與夜間12時的分泌量不減少,甚至更高,正常的晝夜分泌節律消失。當然在測定血中皮質醇時,要排除時差等因素對晝夜節律的影響,防止假庫欣病。
由於皮質醇分泌是脈衝式的,而且血皮質醇水平極易受情緒、靜脈穿刺是否順利等影響,單次血皮質醇測定對本病診斷的價值不大。血皮質醇晝夜節律的消失比早上單次測定有意義。下午4:00血皮質醇測定也有一定價值,但不如半夜0點。正常人0點皮質醇應<5μg/dl。若患者取血前入睡困難,或取血不順利,則即使半夜0點血皮質醇高於正常,也難以說明患者皮質醇分泌過多。
3.12.2 血漿中的ACTH測定
可鑑別ACTH依賴型庫欣病與非ACTH依賴型庫欣病。ACTH也有晝夜分泌節律,早上8時最高(空腹基礎值10~100pg/ml),晚上最低;庫欣病病人ACTH的晝夜節律消失。腎上腺增生和異位ACTH綜合徵時,血漿中的ACTH測定值高於正常,特別是後者更加明顯,通常大於200pg/ml;而腎上腺瘤或腺癌,由於自主地分泌皮質醇,對垂體的ACTH有明顯的反饋抑制,其血漿中ACTH的測定值低於正常。ACTH測定值有時不太穩定,因ACTH爲脈衝式分泌,血漿濃度變化大,且易受溫度影響而被肽酶破壞,並易吸附在玻璃管壁上,所以要用帶有肝素的塑料管收集血標本,低溫送至實驗室,還必須儘快分離血漿,凍存待測或儘早測定。ACTH增高有臨牀意義,ACTH低時則要排除操作時的影響因素。
3.12.3 小劑量地塞米松抑制試驗
小劑量地塞米松抑制試驗 是確定是否爲庫欣綜合徵的必需實驗。不論是經典的Liddle法,還是簡化了的過夜法,其診斷符合率都在90%以上。Liddle法:正常人服藥第2天,24h UFC應<20μg。過夜法:正常人服藥次日晨8:00血皮質醇應<4μg/dl。
3.12.3.1 (1)午夜1mg法地塞米松抑制試驗
午夜1次口服地塞米松1mg,次晨8時測血中的遊離皮質醇(F),如比對照日下降50%,稱可以抑制;不能抑制的,庫欣綜合徵可能性較大。此法能鑑別出大部分的“庫欣”與“非庫欣”,而且方法簡便,常被作爲庫欣綜合徵的篩選試驗;假陽性反應可見於那些服過苯妥英鈉、苯巴比妥、利福平等加速地塞米松代謝藥物的病人,那些接受雌激素治療或他莫昔芬(tamoxifen,可增加皮質醇結合蛋白)等的病人,以及患有內源性壓抑的病人。因爲存在假陽性,也有的醫院做午夜1.5mg地塞米松抑制試驗。
3.12.3.2 (2)2mg地塞米松2天法抑制試驗(Liddle試驗)
連續2天口服地塞米松0.5mg,每6小時1次或0.75mg,每8小時1次,每天分別測服藥後的血中遊離皮質醇(F)與24h尿中的F,如果服藥後血中的F,24h尿中的F比服藥前降低50%以上,稱可以抑制,則排除“庫欣”的診斷;反之,可確診爲庫欣綜合徵,再進一步做庫欣的病因鑑別診斷。Liddle試驗也存在15%~20%的假陽性反應,必須與24h尿中的F等結合在一起分析,以提高診斷的準確率。
3.12.4 大劑量地塞米松抑制試驗(DST)
3.12.4.1 (1)8mg地塞米松2天法
連續2天服用地塞米松(2mg,每6小時1次),服藥後的血中F和24h尿中的F與對照天相比下降50%以上,爲可以抑制,爲增生型庫欣,反之爲不抑制,考慮爲腎上腺皮質腺瘤或腺癌。異位ACTH綜合徵和某些結節性增生患者,可結合其他化驗、試驗,進一步鑑別。
3.12.4.2 (2)過夜8mg地塞米松抑制試驗(DST)法
過夜8mg法爲簡化的大劑量DST,對庫欣病的診斷敏感性爲88%,而特異性略低,約60%。如果在服藥前的8:00,8:30,9:00和服地塞米松後次晨7:00,8:00,9:00及10:00取血測ACTH及皮質醇,可改良過夜8mg DST,使敏感性提高。
3.12.5 CRH興奮試驗
對用大劑量8mg DST不能鑑別的病人,可做CRH興奮試驗。
方法:用皮下埋管法開放靜脈,先取血測ACTH作對照,然後注射CRH 1μg/kg或100μg/次,分別於注射前15min,注射後0、15、30、60min 採血,測ACTH。腺瘤病人由於能自主分泌大量的血中F,反饋抑制垂體,故測定基礎值低於正常人,注射CRH後無明顯興奮,即沒有高峯。異位ACTH綜合徵時,血中ACTH不受CRH影響,故ACTH測定基礎值很高,也沒有興奮高峯。而腎上腺皮質增生的病人,不論是垂體微腺瘤引起雙側腎上腺瀰漫性增生,還是結節性增生,其基礎ACTH都較高,且能被CRH興奮,注射CRH後ACTH有高峯值。Kay等總結CRH興奮試驗的結果後提出:峯值比基值升高的百分率:ACTH>50%,血中的F>20%爲陽性反應,提示垂體性庫欣病,而ACTH升高<50%,血中F<20%爲陰性反應,提示異位ACTH綜合徵,或腎上腺源性庫欣綜合徵。但實踐證實,腎上腺增生病時CRH 試驗存在10%的假陰性。目前有人提出聯合運用精氨酸加壓素(AVP)做CRH試驗。我院曾用神經垂體後葉素(神經垂體素)替代AVP與CRH聯合運用,做興奮試驗,發現於垂體性庫欣(不論是雙腎上腺瀰漫性增生還是結節性增生)時,注射神經垂體後葉素與CRH後,ACTH都能升高,升高的絕對值超過20pg/ml,其血中F的升高絕對值超過7μg/dl,而腎上腺源性庫欣(如腎上腺瘤)時.ACTH的增加值小於20pg/ml,血中F的增加值小於7/μg/dl。
3.12.6 其他試驗
3.12.6.1 (1)美替拉酮試驗
美替拉酮(甲吡酮,化學名雙吡啶異丙酮,Su4885,mitopirone,metyrapone)試驗:該藥可抑制腎上腺皮質激素合成中所需的11-β-羥化酶,使11-脫氧皮質醇等中間產物增多,而皮質醇和皮質酮的合成減少,尿中17-生酮類固醇(17-KGS)或17-OHCS的排量顯着增加。
方法:口服法:美替拉酮2~3g/d,分4~6次口服,連服1~2天。靜脈滴注法:美替拉酮30mg/kg或1.5~2.0g加入500ml生理鹽水中,4h滴完。凡垂體-腎上腺皮質功能正常者,試驗後24h尿中的17-KGS或17-OHCS比基值增高2倍以上,皮質增生的結果同上,而皮質腫瘤者分泌呈自主性,除少數腺瘤外,一般無反應,異源ACTH綜合徵者部分可增高。
3.12.6.2 (2)米非司酮興奮試驗
米非司酮(商品名:息隱,Ru486,mifepristone)興奮試驗:Ru486能競爭性地抑制糖皮質激素與其受體結合,與糖皮質激素受體的親和力爲地塞米松的3倍,故可阻斷糖皮質激素對下丘腦-垂體的負反饋作用,使HPA系統興奮。其作用機制如下:
3.12.6.2.1 ①正常的血中遊離皮質醇(F)對中樞ACTH的反饋抑制機制
正常的糖皮質激素受體由3部分組成,即激素結合部位、DNA結合部位及抗原部位。在一般情況下,DNA結合部位被兩個熱休克蛋白HSP90封閉。當血中F與垂體ACTH細胞的糖皮質激素受體(胞漿受體)的激素結合部位結合後,能使封閉DNA 結合部位的熱休克蛋白(HSP90)脫落,使其DNA結合部位的位點暴露,進而使其能與細胞核中的DNA模板結合,興奮轉錄合成一些抑制性的“酶”,抑制調控ACTH的轉錄與合成。
3.12.6.2.2 ②米非司酮(Ru486)的作用機制
在正常人中,當一定量的Ru486競爭性地與受體的激素結合位點結合以後,不能使封閉DNA結合位點的熱休克蛋白(HSP90)脫落,結果使其無法與細胞核中的DNA模板結合,轉錄合成的抑制性的“酶”就大大減少,使抑制調控ACTH合成的作用大大減弱,血中的ACTH就升高,F也相應的升高。一日法的Ru486試驗,即正常人用4mg/kgRu486,能使服藥後的ACTH及皮質醇,比服藥前對照天的基礎值升高超過30%。庫欣綜合徵患者,由於血中皮質醇增多,4mg/kg的Ru486不能完全競爭性地抑制皮質醇與其受體的結合,故反饋抑制的減弱幅度小,因而服藥後ACTH及皮質醇(血、尿中的F)的值與服藥前對照的基礎值相比,不增高或升高<30%,稱不能被興奮。故該試驗能鑑別“庫欣”與“非庫欣”。也有人用日服5mg/kg的Ru486做試驗,或3天法的Ru486試驗,做庫欣綜合徵的病因鑑別診斷。腎上腺增生患者的ACTH與皮質醇能被大劑量的Ru486(5mg/kg)興奮而增高,而腎上腺瘤者無反應。
3.12.6.3 (3)靜脈法地塞米松抑制試驗
3.12.6.3.1 ①鑑別庫欣和肥胖
給地塞米松5μg/(kg/h),從上午10時到下午3時,共靜脈滴注5h,單純性肥胖病人晚上7時血中的F就被抑制得很低,低於1.4μg/L,次晨8時的血中F仍受抑制。而庫欣綜合徵病人的血中F在晚上7時不能被抑制到2.5μg/L,次晨8時的血中F要超過5μg/L。
3.12.6.3.2 ②用於庫欣綜合徵的鑑別診斷
用1mg/h的地塞米松連續靜脈滴注,從上午11時到下午3時,持續滴注4h;正常人或單純性肥胖者的血中F都能很快被抑制到低於3μg/dl,並保持抑制到次晨9時,而庫欣綜合徵病人血中的F可下降到超過基礎值的50%,但卻很快出現“脫逸”現象,次晨9時的血中F值超過10g/dl。異位ACTH綜合徵及腎上腺自主分泌性腺瘤患者,在靜脈法地塞米松抑制試驗中不被抑制。到目前爲止的研究,尚未能把輕度(或早期)庫欣與肥胖壓抑患者(假庫欣)鑑別出來,也未能證明該試驗方法是否比傳統的、既簡單又廉價的午夜1mg法地塞米松抑制試驗更有診斷價值。
3.12.6.4 (4)胰島素低血糖試驗
對於一些用上述方法難以確診的病例,應進行胰島素低血糖試驗。庫欣綜合徵患者,不論是何種病因,胰島素誘發的低血糖(<2.22mmol/L)應激均不能引起血ACTH及皮質醇水平的顯著上升。
3.13 輔助檢查
3.13.1 X線檢查
3.13.1.1 (1)蝶鞍平片法或分層攝片法
由於庫欣病患者的垂體腫瘤較小,平片法結果大多陰性,用蝶鞍分層片法部分病人僅有輕度的異常改變,且敏感度差,準確性不大。但如發現蝶鞍增大,有助於垂體瘤的診斷。
3.13.1.2 (2)腎上腺X線法
對腎上腺佔位性病變的定位有幫助,但不能鑑別結節性增生與腺瘤。
3.13.2 CT檢查
由於CT掃描的每1層約10mm,對於直徑>10mm的垂體腺瘤,CT的分辨率良好,但對直徑<10mm的垂體微腺瘤,CT有可能遺漏,陽性率可達60%。所以CT。未發現垂體瘤者,不能排除微腺瘤的可能。
對腎上腺增生與腺瘤的檢查,CT的作用大,分辨率好,因爲腎上腺腺瘤的直徑往往>2cm。
注意:CT檢查,要注射造影劑,爲了防止變態反應,一般都給予10mg地塞米松;CT檢查要安排在大劑量的地塞米松抑制試驗以後,否則要間隔7天以上再做大劑量的地塞米松抑制試驗。
3.13.3 磁共振(MRI)檢查
對庫欣病,MRI是首選方法,與CT相比可較好地分辨下丘腦垂體及鞍旁結構(海綿竇、垂體柄和視交叉),但對直徑<5mm的腫瘤,分辨率仍僅爲50%。
3.13.4 B超
對腎上腺增生與腺瘤好,屬無創傷檢查,方便、價廉、較準確。常用來與MRI,CT一起作庫欣綜合徵的定位診斷。
3.13.5 其他
3.13.5.1 (1)131Ⅰ-α-碘化膽固醇腎上腺掃描
能顯示腎上腺腺瘤的部位和功能;腺瘤側濃集,對側往往不顯影,圖像不如CT清晰。
3.13.5.2 (2)巖下竇ACTH測定(IPSS)
做選擇性靜脈取血,測ACTH。若病人經生化檢查爲庫欣病,而CT等掃描爲陰性,可做此檢查。
從巖下竇(垂體的主要靜脈流出通道)、頸靜脈球及其他部位取血測ACTH,與末梢血中的ACTH比較:庫欣病患者患側巖下竇的血中ACTH與末梢血中ACTH的比值多≥2∶1;異位ACTH綜合徵測巖下竇的血與末梢血中的ACTH不會有梯度改變(一般≤1.5∶1);若一側巖下竇血中ACTH的水平與對側相比≥1.4,說明垂體腺瘤侷限於這一側。另外選擇性靜脈取血查ACTH,還可判定可疑腫瘤部位是否有異位的ACTH分泌。
雙側巖下竇取血(IPSS)如結合CRH試驗,可使診斷的精確性達到100%。Finding等認爲,垂體性庫欣病患者,其巖下竇與外周血中基礎ACTH之比爲11.7±4.4,在應用CRH後可增至50.8士18.3,而在異位ACTH綜合徵病人中,IPSS與外周血中基礎ACTH之比爲1.2士0.1,應用CRH後無變化。這在區分隱性ACIH綜合徵患者時特別需要。
3.14 庫欣綜合徵的診斷
庫欣綜合徵的診斷一般分兩步:①確定是否爲庫欣綜合徵;②明確庫欣綜合徵的病因。這兩步可穿插進行。
患者若有向心性肥胖、寬大紫紋、多血質、皮膚薄等典型臨牀表現,則可爲庫欣綜合徵的診斷提供重要線索。有典型表現的患者約佔80%,但可只有其中的1、2項。有些病人表現不典型,因而庫欣綜合徵應和其他疾病,如單純性肥胖、高血壓、糖尿病、多囊性卵巢綜合徵等相鑑別。有庫欣綜合徵典型臨牀表現者,亦應小心地除外因長期應用糖皮質激素(包括局部應用)或飲用酒精飲料引起的類庫欣綜合徵。
3.14.1 實驗室依據
3.14.1.1 (1)血皮質醇測定
由於皮質醇分泌是脈衝式的,而且血皮質醇水平極易受情緒、靜脈穿刺是否順利等影響,單次血皮質醇測定對本病診斷的價值不大。北京協和醫院的資料說明,庫欣綜合徵患者上午8時血皮質醇水平僅半數高於正常。血皮質醇晝夜節律的消失比早上單次測定有意義。下午4時血皮質醇測定也有一定價值,但不如半夜0點。若病人取血前入睡困難,或取血不順利,則即使半夜0點血皮質醇高於正常,也難以說明患者皮質醇分泌過多。
3.14.1.2 (2)24h尿遊離皮質醇測定(UFC)
可以避免血皮質醇的瞬時變化,也可以避免血中CBG濃度的影響,對庫欣綜合徵的診斷有較大的價值,其診斷符合率約爲98%。
3.14.1.3 (3)小劑量地塞米松抑制試驗
3.14.1.4 (4)胰島素低血糖試驗
對於一些用上述方法難以確診的病例,應進行胰島素低血低血糖試驗。憂鬱症的病人,血皮質醇及UFC均可高於正常,血皮質醇的晝夜節律消失,小劑量地塞米松抑制試驗也可不被抑制,但對胰島素低血糖試驗卻是正常反應。庫欣綜合徵患者,不論是何種病因,胰島素誘發的低血糖(<2.22mmol/L,40mg/dl)應激均不能引起血ACTH及皮質醇水平的顯着上升。庫欣綜合徵的病因診斷對於治療方法的選擇是必不可少的。
3.14.2 病因鑑別
庫欣綜合徵的病因診斷對於治療方法的選擇是必不可少的。而病因鑑別有時是極爲困難的。常用的方法有:
3.14.2.1 (1)大劑量地塞米松抑制試驗
大劑量地塞米松抑制試驗這是目前最常用的方法。垂體性的庫欣病患者服藥第2天UFC(或17-OHCS)水平可以被抑制到對照天50%以下,符合率約爲80%。腎上腺腺瘤或腺癌患者一般不能被抑制到50%以下。異位ACTH綜合徵患者大多不被抑制,但某些支氣管類癌患者例外。如果臨牀上比較符合垂體性庫欣綜合徵,而大劑量地塞米松不被抑制,可加大地塞米松劑量(如加倍)。過夜大劑量地塞米松抑制試驗的結果與經典法相似,且有快速、簡便的優點,近年來受到重視。
3.14.2.2 (2)血ACTH測定
腎上腺皮質腫瘤,不論良性還是惡性,其血ACTH水平均低於正常低限,因腎上腺腫瘤自主分泌的大量皮質醇,嚴重地抑制了垂體ACTH的分泌。ACTH依賴性的庫欣病及異位ACTH綜合徵患者血ACTH水平均有不同程度的升高。異位ACTH綜合徵患者中,顯性腫瘤的ACTH分泌量大,血ACTH常高於66pmol/L(300pg/ml),明顯高於庫欣病患者,而隱性腫瘤患者的血ACTH水平與庫欣病重迭。因而,血ACTH測定對鑑別ACTH依賴性和非依賴性有肯定的意義,但對鑑別垂體性還是異位ACTH分泌僅作參考。
3.14.2.3 (3)美替拉酮試驗
美替拉酮試驗對鑑別垂體性還是腎上腺性有肯定的價值,但對鑑別垂體性還是異位ACTH性有不同意見。本試驗若以ACTH爲指標,可能對二者鑑別有幫助。垂體性庫欣病患者在服用美替拉酮24h(750mg/次,每4小時1次,共6次)後,血ACTH水平比服藥前顯着上升,而異位ACTH綜合徵者變化不明顯。
3.14.2.4 (4)CRH興奮試驗
垂體性庫欣病患者在靜脈推注羊CRH 100μg或1μg/kg體重後血ACTH及皮質醇水平均顯着上升。上升幅度比正常人還高,而多數異位ACTH綜合徵患者無反應。所以,本試驗對這2種ACTH依賴性庫欣綜合徵的鑑別診斷有重要價值。有人報道,如異位分泌ACTH的腫瘤同時分泌CRH,則對外源性CRH有反應。最近有人報道用CRH(1μg/kg體重)加AVP(10μg)肌內注射聯合刺激試驗,其可靠性比單用CRH好。
3.14.2.5 (5)靜脈導管分段取血測ACTH或ACTH相關肽
如將導管插入垂體的引流靜脈—雙側巖下靜脈,雙側同時取血或靜注CRH後雙側同時取血測ACTH,對異位ACTH綜合徵和垂體性庫欣病的鑑別及對異位ACTH分泌瘤的定位有意義。對垂體ACTH瘤的側別定位(確定腫瘤在左側還是右側)也有重要意義。近來有人報道將導管深入到海綿竇,取血測ACTH,其結果比在巖下靜脈取血的還要好一些。
3.14.2.6 (6)影像檢查
影像檢查對庫欣綜合徵的病因鑑別及腫瘤定位是必不可少的。首先應確定腎上腺是否有腫瘤。目前,腎上腺CT及B型超聲檢查已爲首選。CT的靈敏度很高,只要用薄層掃描,直徑1cm以上的腫瘤一般不會漏診。腺瘤應當和腎上腺結節相鑑別。腎上腺腺瘤直徑多數在2cm左右,圓形或橢圓形。腺癌要大得多,形態不規則,分葉狀,中間密度不均。腎上腺小結節多數較小,形態不規則。腎上腺大結節增生患者,結節巨大,常爲雙側性,多個融合在一起。腎上腺B型超聲可以發現大多數腎上腺腫瘤,在無條件做CT的地區很有用處。腎上腺同位素131Ⅰ-膽固醇掃描對區別雙側腎上腺增生還是單側腎上腺腫瘤有益。若雙側腎上腺區同位素都有顯像,則應檢查是否有垂體瘤或垂體以外的異位ACTH分泌瘤,有人報道,用同位素掃描的方法對在腎上腺意外瘤中發現亞臨牀型庫欣綜合徵是最敏感的方法。由於垂體ACTH瘤的80%~90%爲微腺瘤,因而蝶鞍平片及體層片的陽性發現很少。蝶鞍CT冠狀位、薄層、矢狀位及冠狀位重建及造影劑加強等方法,可以提高垂體微腺瘤的發現率。目前,分辨率最好的CT的微腺瘤發現率爲60%。蝶鞍磁共振(MRI)檢查優於CT,尤其對垂體微腺瘤,在CT無異常表現者,在MRI有異常表現,所以,MRI應爲垂體瘤檢查的首選。爲發現異位ACTH分泌瘤,胸相應列入常規。如有可疑,應進一步做體層相或胸部CT。位於胸部的異位ACTH分泌瘤約佔異位ACTH 綜合徵的60%。其他應注意的部位是胰腺、肝、腎上腺、性腺等,但異位ACTH瘤的原發部位遠不止這些,應結合臨牀決定檢查部位。爲了解患者骨質疏鬆的情況,應做腰椎和肋骨等X線檢查。如爲惡性的腎上腺腫瘤或異位ACTH分泌瘤,還應注意是否有其他臟器的轉移。
3.15 鑑別診斷
庫欣綜合徵應和其他疾病,如單純性肥胖、高血壓、糖尿病、多囊性卵巢綜合徵等相鑑別。主要與單純性肥胖相鑑別,根據臨牀表現及實驗室檢查多可明確診斷。國外近期報道用極大劑量地塞米松抑制試驗,即32mg法診斷價值明顯優於8mg法,並用24h尿遊離皮質醇爲檢測指標,結果更敏感,且副作用不大。
3.15.1 鑑別“庫欣”與“非庫欣”
用米非司酮(商品名:息隱,Ru486,mifepristone)興奮試驗:一日法的Ru486試驗,即正常人用4mg/kgRu486,能使服藥後的ACTH及皮質醇,比服藥前對照天的基礎值升高超過30%。庫欣綜合徵患者,由於血中皮質醇增多,4mg/kg的Ru486不能完全競爭性地抑制皮質醇與其受體的結合,故反饋抑制的減弱幅度小,因而服藥後ACTH及皮質醇(血、尿中的F)的值與服藥前對照的基礎值相比,不增高或升高<30%,稱不能被興奮。故該試驗能鑑別鑑別“庫欣”與“非庫欣”。也有人用日服5mg/kg 的Ru486做試驗,或3日法的Ru486試驗,做庫欣綜合徵的病因鑑別診斷。腎上腺增生患者的ACTH 與皮質醇能被大劑量的Ru486(5mg/kg)興奮而增高,而腎上腺瘤者無反應。
3.15.2 鑑別庫欣和肥胖
靜脈法地塞米松抑制試驗給地塞米松5μg/(kg?h),從上午10時到下午3時,共靜脈滴注5h,單純性肥胖病人晚上7時血中的F就被抑制得很低,低於1.4μg/L,次晨8時的血中F仍受抑制。而庫欣綜合徵病人的血中F在晚上7時不能被抑制到2.5μg/L,次晨8時的血中F要超過5μg/L。
用於庫欣綜合徵的鑑別診斷。用1mg/h 的地塞米松連續靜脈滴注,從上午11時到下午3時,持續滴注4h;正常人或單純性肥胖者的血中F都能很快被抑制到低於3μg/dl,並保持抑制到次晨9時,而庫欣綜合徵病人血中的F可下降到超過基礎值的50%,但卻很快出現“脫逸”現象,次晨9時的血中F值超過10g/dl。異位ACTH綜合徵及腎上腺自主分泌性腺瘤患者,在靜脈法地塞米松抑制試驗中不被抑制。到目前爲止的研究,尚未能把輕度(或早期)庫欣與肥胖壓抑患者(假庫欣)鑑別出來,也未能證明該試驗方法是否比傳統的、既簡單又廉價的午夜1mg法地塞米松抑制試驗更有診斷價值。
3.16 庫欣綜合徵的治療
理想的治療應達到:
①糾正高皮質醇血癥,使之達正常水平,既不過高也不過低;
②解除造成高皮質醇血癥的原發病因。病因不同,庫欣綜合徵的治療方法有不同的選擇。
3.16.1 庫欣病
腎上腺切除術是庫欣病治療的比較古老的方法。早期國外多采用雙側腎上腺全切術,可明確解除高皮質醇血癥的各種臨牀表現,但術後出現腎上腺皮質功能低下,需終生補充腎上腺皮質激素。手術危險性較大,手術死亡率較高。另外,本法並未解決垂體ACTH分泌亢進的問題,相反,約有8%~40%的病人術後會出現Nelson綜合徵,即:垂體瘤增大,血ACTH水平明顯升高及嚴重的皮膚黏膜色素沉着。無Nelson綜合徵的患者血ACTH濃度也會顯着升高,並有不同程度的色素沉着。
我國過去多采用腎上腺次全切除術,即一側全切,另一側大部切除。此法曾使不少病人的病情得到不同程度的緩解,但切多切少很難掌握,因而術後仍會有相當多患者出現腎上腺皮質功能低下或庫欣病復發。腎上腺次全切加垂體放療可以使療效有所改善,但難以解決根本問題。雙腎上腺全切術加腎上腺自體移植術在國內報道較多,有程度不等的效果,但遠期療效不肯定,移植的腎上腺組織成活率低。
3.16.2 垂體瘤手術
開始於Cushing本人,爲經額垂體瘤手術,已有60多年曆史。但經額手術困難大,風險多,無法切除鞍內腫瘤,所以未獲推廣。20世紀70年代初,Hardy開創了在手術顯微鏡的幫助下,行經鼻經蝶竇垂體瘤摘除術,取得了滿意的療效。此法很快獲得推廣。近20餘年來在先進國家已成爲庫欣病治療的首選。開始採用的是垂體瘤選擇性摘除術,由於療效不滿意,決定擴大切除範圍。現一般認爲除了找到並切除垂體瘤外,還應將垂體前葉切除3/4~4/5。術後血皮質醇應降至正常以下。根據世界上若干中心較大系列的報道,本法治療庫欣病的治癒率在80%以上,術後複發率約在10%左右,多數患者術後出現一過性的垂體-腎上腺功能低下。出現低下者的複發率遠低於術後腎上腺皮質功能正常者。常見的手術併發症爲一過性尿崩症、腦脊液鼻漏、出血等,發生率不高,極少有因手術引起死亡者。北京協和醫院於20世紀80年代初開始此項手術,已積累500餘例手術的經驗,其水平已達到國內外先進之列。
垂體瘤手術開始於Cushing本人,爲經額垂體瘤手術,已有60多年曆史。但經額手術困難大,風險多,無法切除鞍內腫瘤,所以未獲推廣。20世紀70年代初,Hardy開創了在手術顯微鏡的幫助下,行經鼻經蝶竇垂體瘤摘除術,取得了滿意的療效。此法很快獲得推廣。近20餘年來在先進國家已成爲庫欣病治療的首選。開始報道的是垂體瘤選擇性摘除術,由於療效不滿意,決定擴大切除範圍。現一般認爲除了找到並切除垂體瘤外,還應將腺垂體葉切除3/4~4/5。術後血皮質醇應降至正常以下。根據世界上若干中心較大系列的報道,本法治療庫欣病的治癒率在80%以上,術後複發率約在10%左右,多數患者術後出現一過性的垂體-腎上腺功能低下。出現低下者的複發率遠低於術後腎上腺皮質功能正常者。常見的手術併發症爲一過性尿崩症、腦脊液鼻漏、出血等,發生率不高,極少有因手術引起死亡者。北京協和醫院於20世紀80年代初開始此項手術,已積累500餘例手術的經驗,目前,手術治癒率、併發症發生率等均已達到了國際先進水平。現在國內已有不少醫院能開展這一手術。
3.16.3 垂體放療
對於手術效果不好或術後復發的病例,可進行再次經蝶竇垂體手術,也可加垂體放療或藥物治療,或腎上腺手術。北京協和醫院對這類術後效果不好或復發病人進行垂體放療,有80%的病人獲得了滿意的效果。垂體放療對於庫欣病是一種重要的輔助治療。60Co或直線加速器均有一定效果。約有50%~80%的病人出現緩解,出現療效的時間在放療後6個月至數年不等,多數在2年之內。如果放射治療時設計一種特製的頭部模型,使定位更爲準確,改2個放射野爲3個放射野,則可明顯改善垂體瘤放療的效果。近年來有人應用γ刀或X刀於垂體瘤,療效與直線加速器相仿,由於經驗尚不多,至今未見大宗的病例報道。英國有些專家把垂體放療列爲首選之一,尤其是對兒童患者。不放療發生Nelson綜合徵的可能性較大。溴隱亭、賽庚啶等可用以治療本病及Nelson綜合症。
3.16.4 藥物治療
藥物治療對於庫欣綜合徵(包括庫欣病)也是一種輔助治療,主要用於手術前的準備。手術後療效不滿意時用藥物可達到暫時的病情緩解。藥物有兩類,一類針對腎上腺皮質,通過對皮質醇生物合成中若干酶的抑制以減少皮質醇的合成。另一類針對下丘腦-垂體。常用藥物見表2。

表中所列各藥物中除賽庚啶外均作用於腎上腺皮質,抑制皮質醇的合成酶,用藥後有可能出現腎上腺皮質功能不全,對此,可以通過補充地塞米松和將藥物減量來克服。密妥坦(米託坦)對腎上腺皮質細胞有直接破壞作用,因而作用持久,被稱爲“藥物性腎上腺切除”,適用於各種病因的庫欣綜合徵,尤其適用於腎上腺皮質癌的治療。其他藥物對皮質醇合成酶的抑制都是短暫的,停藥後,血皮質醇水平很快上升。由於用藥後庫欣病患者的ACTH分泌明顯增加,ACTH 對皮質醇分泌的促進作用會抵消物對皮質醇的抑制作用,從而使藥物不再有效。國內可以生產的是氨魯米特(氨基導眠能)和酮康唑。前者用得比較多,後者因對肝功能的影響較大,個別可出現急性肝黃萎縮而用得少。賽庚啶國內也易獲得,但療效不肯定。
總之,庫欣病治療由於經鼻經蝶竇垂體顯微手術的開展而取得了巨大進步,但仍然存在很多問題,有些病人治療相當困難,需要因人而異,採取多種方法綜合治療,以提高療效,提高病人的生活質量。
3.16.5 異位ACTH綜合徵
手術切除異位分泌ACTH的腫瘤對治療異位ACTH綜合徵有可能得到很好的效果。凡體積小,惡性程度低的異位ACTH瘤,如支氣管類癌手術切除可獲得痊癒。即使局部有淋巴結轉移,切除這些淋巴結,加局部放療,療效仍良好。若腫瘤較大,和周圍粘連緊密,也應將原發腫瘤儘量切除,術後加局部放療,可獲得庫欣綜合徵的緩解,延長病人壽命。如腫瘤已無法切除,或已有遠處轉移,或高度懷疑異位ACTH綜合徵,但找不到ACTH分泌瘤,則應考慮做腎上腺切除術,以緩解嚴重威脅病人生命的高皮質醇血癥。針對皮質醇合成的藥物治療對降低皮質醇也有幫助。
3.16.6 腎上腺皮質腺瘤
腎上腺皮質腺瘤是各類庫欣綜合徵中治療效果最好的一種類型。將腺瘤摘除,並保留已經萎縮的腺瘤外腎上腺,即可達到治癒的目的。手術一般採用腰部切口入路。近年來,有人報道用腹腔鏡方法。腹腔鏡方法創傷小,術後恢復快,但技術要求比較高。腔鏡可經腹腔或經腹膜後2種辦法。凡有腹部手術史或心肺功能差者,腹膜後腹腔鏡更適合。腎上腺皮質腺瘤一般爲單側,尚未見術後有復發的病例。腺瘤摘除後患者會有一過性的腎上腺皮質功能低下,需補充小量糖皮質激素,如潑尼松,約半年至1年可逐漸撤去。由於腎上腺皮質激素水平突然下降,即使已補充生理量的糖皮質激素,患者在頭幾個月內仍然有乏力、食慾減退、噁心、關節肌肉疼痛等不適。極個別病人雙側都有腎上腺瘤,應予注意。
腺瘤摘除後患者會有一段時間的腎上腺皮質功能低下,需要補充潑尼松,半年左右可以停藥。
3.16.7 腎上腺皮質腺癌
腎上腺皮質腺癌的治療仍很困難。早期診斷,爭取在遠處轉移前將腫瘤切除,可獲得良好的效果。如已有遠處轉移,手術切除原發腫瘤的效果顯然不佳。藥物治療中首選爲密妥坦(米託坦)。腎上腺皮質腺癌惡性程度較高,腫瘤體積大,周圍浸潤比較嚴重,常常在早期即有重要臟器(如肝、肺、腦)轉移,因而總的預後不好。
3.16.8 腎上腺大結節增生
一般應做雙側腎上腺切除術,術後長期用糖皮質激素替代治療。也有人報道切除一側腎上腺也有效。
3.16.9 療效標準
本病之療效判斷,據北京和天津兩地有關學術座談會紀要擬定的標準,定爲以下三級:
滿意:症狀和體徵消失,尿17羥皮質類固醇或血漿遊離皮質醇恢復正常。
無效:治療前後無明顯改變。
3.17 預後
庫欣綜合徵很少有報告能自發緩解的。如果患者得不到恰當的治療,高皮質醇血癥引起的症候羣將持續存在,可能會有起伏波動。如果治療不夠及時,即使後來經治療皮質醇分泌降至正常,但有些臨牀表現已不能逆轉。嚴重心腦血管併發症常常是致死的直接原因。
持續地糖皮質醇分泌過多將引起心腦血管病、血栓栓塞、感染等嚴重併發症,其中心力衰竭發生率27%,腦血管意外發生率13%。高血壓的嚴重程度不一,50%以上患者舒張壓超過13.3kPa(100mmHg)。病程長者,高血壓的發生率增加,其嚴重程度亦成比例增加。長期高血壓可導致心、腎、視網膜的變化,如不進行病因及抗高血壓治療,40%死於心血管併發症。在經過適當治療後,血壓可下降或恢復正常。久病者常伴腎小動脈硬化,因而治療後血壓仍不能降至正常。異源性ACTH綜合徵或腎上腺癌已轉移者則預後極差。
3.18 庫欣綜合徵的預防
早期診斷,早期治療,預防併發症。
3.19 相關藥品
多巴胺、去甲腎上腺素、腎上腺素、地塞米松、美替拉酮、加壓素、精氨酸、賴氨酸、降鈣素、氧、去氧皮質酮、葡萄糖、膠原、潑尼松、賽庚啶、氨魯米特、酮康唑
3.20 相關檢查
5-羥色胺、生長激素、精氨酸、賴氨酸、兒茶酚胺、降鈣素、胃泌素、5-羥吲哚乙酸、尿鉀、血管緊張素Ⅱ、胰島素、尿鈣、尿遊離皮質醇、尿17-羥皮質類固醇
4 中醫
4.1 概述
皮質醇增多症又稱柯興綜合徵,是腎上腺皮質分泌過量的糖皮質激素所致的疾病。根據病因不同,分爲柯興病(垂體分泌ACTH過多),柯興綜合徵(腎上腺分泌糖皮質激素過多)和異位ACTH綜合徵(垂體以外癌瘤產生ACTH)。
皮質醇增多症是由於腎上腺皮質分泌糖皮質激素(主要是皮質醇)過多所致。於1932年由Cushing首先予以描述,故又稱爲柯興氏綜合徵。臨牀特徵爲多血質外貌、滿月臉、向心性肥胖、皮膚紫紋、痤瘡、高血壓、骨質疏鬆等。導致腎上腺糖皮質激素分泌過多的原因,主要是垂體腺瘤,其次爲腎上腺皮質腺瘤或癌腫,少數是腎上腺以外的腫瘤分泌異位ACTH,其中以肺癌居多。
皮質醇增多症在中醫中無相應的病名,根據本病的臨牀表現,有人提出本病屬腎實證。有關腎實證,在古代醫籍中論述很少,其病機、治療均不多見,有些記載,符合本病的某些症狀,但與本病不能完全等同,如孫思邈曰:“腎邪實則精血留滯而不通。”劉河間曰:“腎實精不運。”葉天士立“精瘀”一證。
現代首先以中藥治療皮質醇增多症的報道見於1959年,運用龍膽瀉肝湯合平胃散加減治療本病。然而,在此後至80年代初的20多年中,用中藥治療本病僅見10例報道,此間,有用龍膽草爲主治療本病的個案報道,並認爲療效與龍膽草的關係最密切。對病因病機的討論,主要在腎實,此“實”乃指腎精壅聚過甚,精壅血瘀爲病。近年日本學者連續使用激素製作“激素性瘀血”的病理模型,即源於此。80年代以後,治療方面以大承氣湯爲主,並加入黃精、龍膽草等藥,經過多次的臨牀重複驗證,確有很好的療效。
在獲取臨牀療效的同時,實驗研究也逐步展開,通過實驗室檢測手段對垂體腎上腺皮質功能、嗜伊紅細胞直接計數及尿糖、血糖、葡萄糖耐量等檢查,認爲中藥盪滌實熱,破散氣血之結聚,調暢氣機對下丘腦——垂體——腎上腺系統起到較爲緩慢的抑制和調節作用,其確切機理有待於進一步研究。
4.2 病因病機
皮質醇增多症爲腎上腺分泌皮質醇過多所致,腎上腺在中醫中雖無論述,但結合臨牀症候,審症求因,主要應歸屬於“腎實證”,其病因病機主要有下列幾種因素:
4.2.1 腎精壅聚
腎主藏精,既藏本髒之精,又藏五臟六腑之精。本病是爲腎實,爲腎精之壅聚過甚。其上,精血同源,精壅則血瘀,病者於股腹可見紫紋斑斑;其二,腎主生殖,腎精壅聚而致女子毳毛叢生,有男性化之表現,且精壅不運卻又使婦女經少經閉;其三,腎主水之開闔,腎實,既可使“下焦壅閉”,“前後不通”,大便乾燥祕結,又可使水溼內聚而發爲胖腫。
4.2.2 相火偏阻
肝腎寓有相火,相火爲人身之動氣。但相火易亢,是爲邪火,而成元氣之賊,即《黃帝內經》之腎火。本病所見之煩躁易怒、睡眠不寧、頭痛、高血壓、毳毛增生、皮膚紅潤、多血質,皆爲相火偏旺之象徵。相火過旺,少火變爲壯火,壯火食氣,耗損真陰,而致氣陰兩虛之變,可出現頭昏耳鳴,腰痠膝軟,手足心熱,陽痿經閉諸症。
4.2.3 痰溼蘊積
本病以向心性肥胖,滿月臉爲臨牀主要特徵,而“肥人多痰溼”,故痰溼蘊積乃是本病之主要病理。肝氣鬱滯,疏泄失司,或脾陽失健,運化無度,皆可致痰溼蘊積。痰溼既成,其膠粘滯澀於體內,又多爲實證。
4.2.4 脾腎陽虛
脾腎陽虛之病機,本病中並不占主導地位,但久病必虛,故多見於病之後期,一是腎精壅聚日久,陰盛則陽衰,且痰溼凝結又阻遏氣機,而致腎陽不足,脾陽日衰;二是過用激素,遏制腎上腺皮質之機能發揮,甚至導致腎上腺皮質萎縮,陰病及陽,而致陽虛,故此雖可見滿月臉等痰溼壅盛之象,但其面皺虛浮,惡寒喜暖,頭暈乏力,四肢消瘦,心慌汗泄,陽痿不舉,性慾減退,骨質疏鬆,均是虛衰之徵。
總之,皮質醇增多症以腎實證爲臨牀主要表現,其既可是腎精壅聚之病理,又有相火偏亢之表現。痰溼偏盛則有肝鬱失疏及脾腎陽虛之病機,故臨牀當審症求因。
4.3 辨證分型
以中醫藥治療皮質醇增多症的報道,大都是以方藥立論,尚未見辨證分型的論述。有以黃精、大承氣湯加味治療,皆定爲“腎實證”;有辨證爲燥熱內擾,胃腸實滯;亦有診斷爲肝腎陰虛或肝火內盛;此外尚有脾腎陽虛及瘀血證等。因此,本病在臨牀辨證中既有虛實之異,又有病涉肝、脾、腎臟之不同。大體可分爲以下四型:
4.3.1 腎實精壅
形體豐滿,面部紅潤,形如滿月,皮膚繃急,憋脹不適,脘腹滿悶,牽脹引背,腰髀痠痛,大便乾結,經少或經閉,毳毛增多,可伴頭昏脹痛,煩躁失眠,易飢多食。苔少薄黃,脈數有力。
4.3.2 陰虛火旺
頭痛昏脹,神情煩躁,寐少夢多,心悸汗多,口渴便祕,體胖乳脹,面紅膚薄,毛髮粗濃,手足心熱,喜涼惡熱,大便乾結,月經閉止。舌紅苔少,脈弦沉數。
4.3.3 肝鬱痰濁
體豐形腫,膚薄光亮,按之可陷,胸悶腹滿,心悸氣短,溲少便幹,頭昏作脹,神疲嗜睡,神情困頓,鬱悶寡歡,經少體胖大,脈沉弦滑。
4.3.4 脾腎陽虛
面晄虛浮,頭昏乏力,惡寒喜暖,神疲肢軟,心慌汗泄,納差少食,便少溲多,陽痿不舉,性慾減退,毛髮色枯,骨軟疏鬆。苔薄舌淡,脈沉濡軟。
皮質醇增多症凡由垂體或腎上腺瘤所導致者,臨診以腎實證及陰虛火旺型居多,但若久病不愈則可向痰濁型及陽虛型轉化。由外源性服用激素所致者,初期多見陰虛火旺,久則向陽虛型演變,故辨證分型之中也寓有疾病的分期。
4.4 診斷
4.4.1 病史及症狀
多以肥胖起病,有滿月臉,向心性肥胖。下腹部及大腿內側等處有紫紋。面容呈多血質,女性月經失調或閉經,男性性慾減退。部分異位ACTH綜合徵有重度柯興病者可有皮膚色素沉着。
4.4.2 體檢發現
血壓升高,皮膚菲薄,痤瘡,下腹、四肢皮膚紫紋,多毛或色素沉着,向心性肥胖,滿月臉等。
4.4.3 輔助檢查
(1)垂體性柯興病;尿17-OH,尿17-KS中度增多,大劑量地塞米松抑制試驗陽性,血漿ACTH清晨略高,晚上下降不明顯,CRH、ACTH興奮試驗、美替拉酮試驗高於正常,嚴重者可有低血鉀性礆中毒。
(2)蝶鞍/腎上腺CT/MRI,可見腺瘤/雙側增生。腎上腺皮質腺瘤者,尿17-OH中度增高,尿17-KS可正常或增高,大劑量地塞米松抑制試驗陰性,血漿ACTH降低,CRH、ACTH興奮試驗、美替拉酮試驗多無反應,腎上腺CT掃描可顯示腫瘤。
(3)腎上腺皮質癌,尿17-OH,尿17-KS均明顯增高,大劑量地塞米松抑制試驗陰性,血漿ACTH降低,CRH、ACTH興奮試驗、美替拉酮試驗無反應,腎上腺CT掃描顯示腫瘤。
4.4.4 鑑別診斷
應與單純性肥胖症,Ⅱ型糖尿病肥胖者,醫源性皮質醇增多症和抑鬱症患者等相鑑別。
4.5 治療措施
4.5.1 分型治療
4.5.1.1 (1)腎實精壅
處方:大黃6克,芒硝6克(沖服),厚朴6克,枳實6克,何首烏15克,龍膽草15克,黃精15克。
加減:紫紋明顯加當歸、丹蔘;夜眠不實加炙遠志、酸棗仁;心煩不寧加天竺黃、蓮心。
用法:每日1劑,水煎2次,濾取藥汁300~400毫升,分3次空腹溫服,每次沖服芒硝2克,每週服藥5劑,停月艮2天,連續治療8周,休息2周,爲一療程。
療效:以本方爲主,共治療24例,滿意17例,進步6例,無效1例,總有效率爲95.83%
4.5.1.2 (2)陰虛火旺
處方:知母10克,黃柏8克,生地20克,枸杞12克,山萸肉6克,黃精20克,丹皮12克,龍膽草9克,鉤藤12克,丹蔘20克,菊花9克,夜交藤9克。
加減:心煩不寧加炙遠志、酸棗仁;頭痛昏脹加右決明、羅布麻;大便乾結加郁李仁、大黃;口苦咽乾加黃芩、石斛;紫紋明顯加桃仁、紅花。
用法:每日1劑,水煎2次,分2次服。
療效:治療5例,滿意3例,進步2例。
4.5.1.3 (3)肝邪痰濁
處方:柴胡10克,枳實10克,厚朴10克,黨蔘15克,白朮10 克,法半夏8克,陳皮8克,茯苓15克,澤瀉15克,丹蔘20克,生山楂10克,生地20克。
加減:頭痛頭暈加川芎、菊花;口苦心煩加龍膽草、磁石;大便乾燥加郁李仁、大黃;紫紋斑斑加川芎、赤芍;胸問氣鬱加香附、佛手片;肢軟肉萎加當歸、杜仲;溼鬱化熱、苔黃加竹茹、黃芩;兼肝腎陰虛加黃精、白芍。
用法:每日1劑,水煎2次,分2次服。
療效:治療29例,滿意9例,進步20例。
常用成方:小柴胡湯、逍遙散、枳實消痞丸、瀉腎赤茯苓散、桂枝茯苓丸、五苓散。
4.5.1.4 (4)脾腎陽虛
處方:附子10克,炙黃芪20克,黨蔘15克,白朮10克,茯苓15克,陳皮10克,姜半夏10克,大腹皮10克,苡仁20克,乾薑6克,紅棗4枚,炙甘草6克。
加減:形寒怯冷加肉桂、鹿茸;陰陽兩虛加黃精、麥冬、生地;陽虛汗泄加牡蠣、龍骨;腹滿便祕加木香、檳榔;紫紋隱現加丹蔘、川芎;陽痿不舉加仙茅、巴戟天;經少經閉加當歸、熟地。
用法:每日1劑9水煎2次,分2次服。
療效:治療2例,均爲進步。
4.5.2 專方治療
4.5.2.1 (1)黃精大承氣湯加味
組成:大黃6克,芒硝、厚朴、枳實各6克,首烏、龍膽草、黃精各15克。
用法:水煎服。每劑分3次空腹內服,每週服藥5劑,治療8周後,休息2~4周爲一療程。
療效:共治療7例,2~6個療程後,滿意6例,進步1例。一年後隨訪5例,其中復發1例。
4.5.2.2 (2)枳實消痞丸
組成:枳實15克,厚朴10克,黨蔘15克,白朮10克,萊菔子15克,澤瀉10克,山楂30克,首鳥30克,大黃15克。
加減:頭痛頭暈加川芎1O克,菊花10克;大便乾燥難解加芒硝15克(沖服)
用法:每日1劑;水煎至200~300毫升,分2次服。
4.5.3 老中醫經驗
陳慈煦醫案
張×,男,26歲。因發現高血壓6年,善飢、肥胖1年,於1977年2月28日人院96年前突感頭昏,經檢查發現高血壓,此後經常頭昏,血壓亠般在150~170/100~120毫米汞柱。於1976年2月後出現善飢多食,體重迅速增加,大腿內側出現紫紋,尿17羥類固醇17.7~31毫克/24小時;大劑量地塞米松抑制試驗:尿17羥類固醇由24.4毫克下降至0;腹膜後充氣造影:腎上腺密度增高;x線照片:腰椎骨質疏鬆,蝶鞍正常。診爲“腎上腺皮質增生”,未予特殊治療。人院時症見頭昏頭痛,人夜尤甚,耳鳴腰痠,手足心熱,心煩多汗,眠差夢多,陽強易舉,遺精,胸悶,口苦,善飢而不敢多食,短氣無力,形體肥胖,毛髮濃盛,面色紅潤。舌質淡胖而嫩,苔中黃,脈沉細。檢查:血壓140~160/90~110毫米汞柱,體重80公斤,略呈向心性肥胖,下腹壁及大腿內側有紫紋,面部微腫,心肺、腹部無特殊,小便常規陰性。證屬三焦相火偏旺,肝膽火盛,氣陰兩虛。擬從肝膽清瀉相火,兼益氣養陰。
處方:龍膽草9克,夏枯草15克,菊花12克,鉤藤12克,珍珠母31克,夜交藤31克,丹蔘12克,黃精15克,太子參31克,女貞子12克,旱蓮草12克。有時加人知母、丹皮、澤瀉、續斷、杜仲、牛膝、沙蔘、五味子等。
服藥2個月,飲食正常,體重減輕,紫紋消失,尿17羥類固醇15。37毫克/24小時。續服原方,共治療半年,體重74公斤,體型正常,血壓120/90毫米汞柱,尿17羥類固醇9.8毫克/24小時,x線照片示腰椎骨質疏鬆消失,達基本治癒。於1979年1月22日複查,24小時尿遊離皮質醇72微克;血皮質醇上午8時爲11.5微克%,下午5時爲2.5微克%,節律正常;空腹血糖81毫克%。
按:本例以高血壓爲首要表現,繼之肥胖,體重迅速增加,大腿出現紫紋,經檢查符含柯興氏綜合徵。中醫診爲三焦相火偏旺,實則有肝腎陰虛之兆,故治療除以龍膽草等清瀉相火外,兼以黃精、珍珠母、女貞子、旱蓮草等滋養肝腎,諸症漸次緩解,1年後隨訪,測血皮質醇已恢復晝夜節律,提示內分泌機能已恢復正常。
4.5.4 用藥規律
據1976年至1989年的12篇臨牀資料報道共36例,共計使用64味中藥,用藥頻度較高者28味。用藥規律如下表:
應用頻度(例)
報道文獻(篇)
藥 物
>25
7~9
1~4
生地、知母、枸杞、當歸、丹蔘、柴胡、黨蔘、黃芪、法半夏、黃芩、紅棗、甘草。
10~24
4~7
4~9
1~4
從上表分析,中藥治療皮質醇增多症,用藥相對集中,臨牀使用最多的第一組藥是大承氣湯組方及黃精、龍膽草。大承氣湯是峻烈瀉下的方劑,乃本着“實則瀉之”的治則使用,通過臨牀觀察,認爲可能是對腎上腺皮質功能呈現緩慢的抑制作用,對垂體及腎上腺腺瘤增生有改善作用。黃精乃滋陰藥物,從藥理研究,其對腎上腺引起的血糖過高呈顯著的抑制作用,並有降壓作用,對腎上腺皮質機能亢進引起的脂肪、糖代謝紊亂髮揮改善作用。龍膽草是清瀉相火之要藥。《醫宗必讀》曰:“瀉肝即所以瀉腎。”故陳氏認爲療效歸功於此,但這僅是理論上的推斷,確切機理有待進一步實驗研究證實之。第二組藥是滋腎、健脾、疏肝類,治療肝腎陰虛、脾腎陽虛甚爲合拍,其中柴胡一味,據《國外醫學》報告可減輕激素的副作用,有人以小柴胡湯加減治療皮質激素副作用所致的柯興氏綜合徵25例,均奏效,也證實了柴胡的作用,可進一步開展臨牀研究。
4.5.5 其他療法
取穴:主穴。背俞穴。配穴:曲池、足三裏、三陰交、氣海、關元等。
操作:參照赤羽氏“知熱感度測定法”確定病變經絡,然後取相應背俞穴,作穴位注射,其他按症狀配穴。抽取維生素B1、B6、B12,或當歸注射液、紅花注射液等2毫升,以5號長針頭刺人皮膚,向脊椎方向作85度角刺入,出現麻脹感時,注人藥液,左右各1毫升,虛證者緩慢推藥,實證者快速推藥。每日1次,10天爲一療程。休息3~5天后,再作“知熱感度”測定,確定新的病變經絡,繼續治療,可連續10療程以上。
療效:上法配合中西藥綜合治療14例,滿意3例,進步11例,總有效率爲100%。
4.5.6 其他措施
腎上腺切除。腎上腺腫瘤一般都進行手術切除,但切除不足則無效或復發,一般以切除80%~90%爲宜,大於90%則容易發生腎上腺功能低下之Nelson氏綜合徵。