6 概述
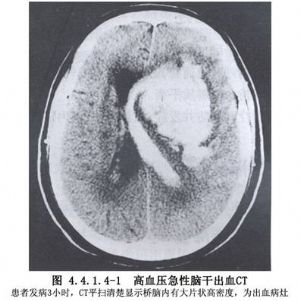
腦幹血腫多發生在40~50歲的病人,病程發展可分3種:①急性卒中型發病,即迅速深昏迷,隨之出現腦幹功能紊亂和衰竭,多在48小時內死亡;②病程呈慢性進行性加重,類似腦幹腫瘤;③臨牀症狀呈間歇性變化,類似腦幹腦炎。CT掃描應用前,對腦幹血腫很難做出臨牀診斷,大多在屍檢時確診。腦血管造影對診斷腦幹出血有幫助。CT掃描應用於臨牀後,使本病的診斷迅速而準確,能及時針對不同情況,制定治療對策,從而提高了本病的治癒率。過去對腦幹出血大多采用保守治療,少數手術治癒者大都是在腦幹腫瘤手術中發現的。近50年來文獻中有46例腦幹血腫經開顱或立體定向手術治療成功的報告(圖4.4.1.4-1)。
11 手術步驟
按腦幹血腫的不同部位,一般多采用顳下、小腦橋腦角和第四腦室3種不同入路,現分述如下。
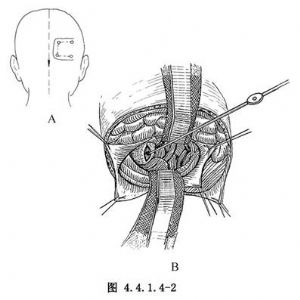
11.1 1.顳下入路
用於清除中腦一側性血腫。方法是:①一側枕部馬蹄形切口,基底在外側,皮瓣遊離後翻向顳側。②鑽4個孔,形成骨瓣後翻向顳側(圖4.4.1.4-2A)。③硬腦膜瓣狀切開,翻向橫竇側,抬起枕葉,下吻合靜脈保留困難時,可以電凝後切斷。切開小腦幕達遊離緣向中線探查,暴露大腦腳外側距血腫最近處,或大腦腳外側呈紫藍色膨隆區。④選擇血腫距腦表最近,即在最膨隆處切開4~6mm,進入血腫腔內,以吸引器吸除血腫(圖4.4.1.4-2B),並以等滲鹽水沖洗。如出血已停止,則不可再探查血腫壁尋找出血處,防止加重腦幹損傷。⑤逐層縫合,關顱。
11.2 2.小腦腦橋角入路
用於清除一側的橋腦內血腫。手術順序是:①行枕下中線旁切口(圖4.4.1.4-3A)或乳突後垂直切口。②枕下部鑽孔擴大,形成4~5cm直徑圓形骨窗。③瓣狀切開硬腦膜,牽開小腦半球,必要時切除其外側1/3以增加顯露。看清面神經和聽神經以及三叉神經出入腦橋處,以及腦橋外側面,在距血腫最淺處或腦橋外側膨隆處,縱行切開腦橋(圖4.4.1.4-3B)。清除血腫的操作同顳下入路。

11.3 3.第四腦室入路
用於清除第四腦室底即菱形窩附近的橋腦延髓血腫。手術方法是:①枕下部中線切口(圖4.4.1.4-4A),枕骨鱗部切除,切除枕大孔後緣和寰椎後弓均與顱後窩減壓術相同。②“Y”形切開硬腦膜。③將小腦扁桃體向兩側分開,看到菱形窩下半部,以鹽水棉片覆蓋兩側小腦,下蚓部切開1~1.5cm,以擴大顯露。檢查菱形窩的隆起或紫藍變色處切開,最好在顯微鏡下進行,即可進入血腫腔(圖4.4.1.4-4B)。清除血腫方法同顳下入路。
