2 別名
經腹會陰肛門成形術;經腹、會陰肛門成形術;經腹會陰肛門拖出成形術;abdominoperineal pull-through anoplasty
3 ICD編碼:49.7902
3.1 分類
3.2 概述
腹會陰肛門成形術用於先天性肛門直腸閉鎖的手術治療。 肛管直腸畸形是小兒常見的先天性畸形,佔消化道畸形的第1位,其發病率約爲1/1500~1/5000。肛管直腸畸形中約50%的病兒合併有瘻管。常見的瘻管是直腸會陰瘻,直腸舟狀窩瘻;較多見的是直腸與膀胱、尿道、陰道有瘻管相通。
肛管直腸畸形的分類方法繁多,國內多采用恥骨聯合到骶尾關節的恥骨線爲界,盲端位於此線以上者稱爲高位肛管直腸畸形,盲端位於此線以下者稱爲低位肛管直腸畸形。此線至會陰肛門區的距離爲1.5~2cm。
常見的肛管直腸發育畸形包括:①高位肛管直腸畸形:直腸單純閉鎖、直腸閉鎖合並直腸尿道瘻;②低位肛管直腸畸形;肛膜閉鎖、肛管閉鎖、肛管閉鎖合並舟狀窩瘻(圖1.8.1.2-0-1)。

3.3 適應症
腹會陰肛門成形術適用於盲腸的盲端位置較高或與膀胱、尿道、陰道有瘻管相通者,若病兒全身情況良好,技術條件具備者,可一期完成,但一期手術較複雜,病死率較高,應十分慎重。若條件不具備,應分期施行。第1期手術於出生後做右側橫結腸造口,待病兒2歲後,再行經腹會陰成形術及橫結腸造口關閉術。
3.4 術前準備
1.病兒就診早,全身情況良好,無腸梗阻症狀者,可不必做術前準備。
2.就診晚,已出現腸梗阻症狀者,須行胃腸減壓,補液,保溫,待全身情況好轉後再行手術治療。
5.導尿管在術中放置。
6.配血備用。
7.術前要放胃管減壓。
3.5 麻醉和體位
3.6 手術步驟
3.6.1 1.切口
插消毒導尿管後,自臍下至恥骨聯合做一左下腹直肌切口(圖1.8.1.2-1)。
3.6.2 2.恥骨上膀胱造口
若同時有直腸泌尿道瘻,而手術前放置導尿管有困難者,可於切開腹壁後,於腹膜外切開膀胱,逆行放一導尿管,並做一恥骨上膀胱造口(圖1.8.1.2-1)。
3.6.3 3.分離
提取乙狀結腸及直腸,剪開其兩側腹膜,從後側向下鈍性分離,注意防止損傷位於兩側的輸尿管及盆壁的骨盆神經叢(圖1.8.1.2-2)。分離到直腸下端時,應注意有無瘻管。

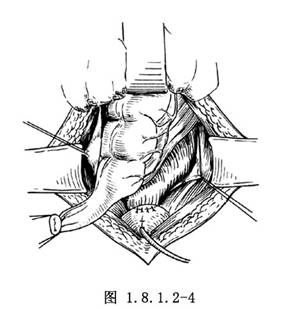
3.6.4 4.直腸膀胱瘻的處理
瘻管切斷後應以細絲線縫合膀胱壁瘻口(圖1.8.1.2-3,1.8.1.2-4)。


3.6.5 5.遊離乙狀結腸及直腸
最後,進一步遊離乙狀結腸及直腸,使直腸盲端向下拉至肛門處而無張力。若有張力,可將直腸上動脈在起點處結紮,切斷,如此可使直腸增長3~4cm,且不致影響其血循環。
3.6.6 6.會陰部手術
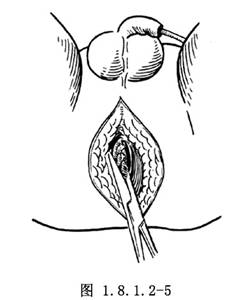
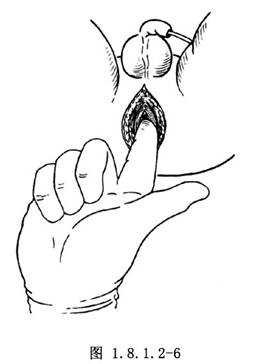
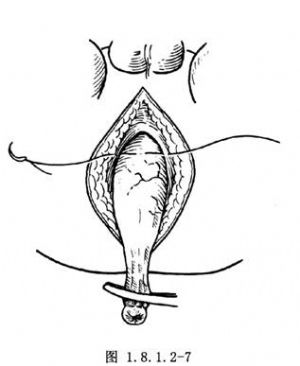
在會陰部肛管括約肌內做一前後方向的切口,分開外括約肌及肛提肌,經括約肌間將直腸盲端拖出至會陰部外,以3-0不吸收線將外括約肌與直腸漿肌層縫合(圖1.8.1.2-5~1.8.1.2-7)。切斷盲端,將直腸斷端與會陰部皮膚切口縫合(圖1.8.1.2-8)。在腹腔內縫合盆腔腹膜,關閉盆底,分層縫合切口。
3.7 術中注意要點
1.直腸盲端膨大的處理 在嚴格無菌條件下切開直腸,用雙導管吸引器吸盡其內容物後再予縫合。
2.術中要注意尋找有無直腸泌尿道瘻。如有瘻管存在,應予結紮、切斷。直腸尿道瘻的管道常較短,需小心分離,予以結紮切斷。結紮時勿強力牽拉,以免將部分尿管結紮,造成狹窄。處理直腸膀胱瘻時,要注意防止損傷輸尿管口。
3.分離盆腔時,慎勿損傷骶叢神經和外括約肌,以免術後大便失禁。
4.一期手術創傷大,時間長,出血較多,術中應注意操作輕柔、迅速,及時輸液並補充全血。
3.8 術後處理
腹會陰肛門成形術術後做如下處理:
1.禁食,補液。
2.持續胃腸減壓2~3d,待腸功能恢復後進食。
3.引流管術後1~2d拔除。
4.導尿管可於術後24~36h去掉。膀胱造口管一般於術後14d,閉管觀察1~2d無不良反應拔除。
3.9 併發症
1.肛門狹窄 較常見。主要由於會陰部切口過小、吻合口裂開、感染、瘢痕形成所致。預防的方法是充分遊離直腸,使吻合處無張力及保持直腸血循環良好。術後2周開始定期擴肛。若狹窄嚴重則要做整形手術。
4 ICD編碼:49.7912
4.1 分類
小兒外科/直腸和肛管疾病的手術/先天性直腸肛門畸形的手術/中高位直腸肛門畸形的手術
4.2 概述
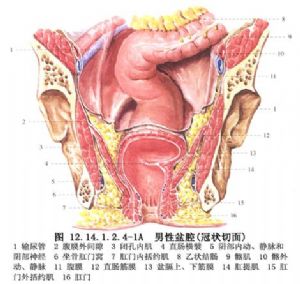
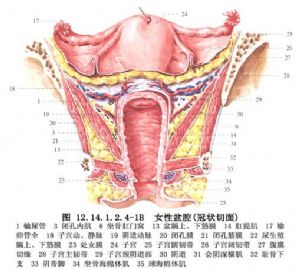
腹會陰肛門成形術用於中高位直腸肛門畸形的手術治療。 本術式適應於高位肛門閉鎖,或合併直腸膀胱瘻、高位直腸尿道瘻的病例。近年來因其術後有較高肛門失禁等併發症,已漸漸爲骶會陰或腹骶會陰直腸拖出肛門成形術所替代,但作爲一種典型手術方法,此處仍予以介紹。建議儘量不要應用此種手術方式,以減少術後併發症的發生(圖12.14.1.2.4-1A、B)。
4.3 適應症
腹會陰肛門成形術適用於高位肛門閉鎖,或合併直腸膀胱瘻、高位直腸尿道瘻的病例。
4.4 術前準備
1.術前應確定直腸盲端的位置,判定屬於哪種畸形。①攝倒立位骨盆X線側位片:新生兒吞嚥空氣抵達直腸須經12h以上,故攝片宜在生後12~24h進行,倒置時間2min以上。肛門隱窩處置鉛字做標誌。攝片時選擇病兒吸氣的一瞬間進行。攝片時應注意X線投照角度,一般應與膠片垂直,照射點爲恥骨聯合,以便能清楚顯示重要的解剖標誌。這一檢查結果往往比直腸盲端實際的位置要高一些,主要因爲直腸盲端充滿黏稠的胎便,有時氣體不易到達頂點,另外病兒哭鬧,肛提肌收縮幅度較大,有時可壓迫直腸盲端回縮。②近年來應用B超、CT及磁共振成像(MRI)對確定盲端位置及術前估評括約肌的狀態很有幫助。③也有人主張用穿刺抽吸法確定直腸盲端的位置。具體方法是用一粗針頭由肛門隱窩處刺入,邊進針邊抽吸,一旦抽出胎便時,針頭所在的深度即爲直腸盲端與皮膚的距離。穿刺時應注意進針角度從肛門垂直線向前傾斜5°~10°,防止穿刺針進入過深和進針過猛而刺入膀胱或腹腔其他臟器。
2.進行全面查體,判定是否有其他系統畸形存在,尤應注意有否先天性心臟病、食管閉鎖、膈疝等直接威脅病兒生命的先天性畸形。
3.術前應保留尿管,以作爲術中分離直腸時的標誌,防止遊離直腸時損傷尿道。
4.術前輸液,糾正水電解質紊亂。對無消化道梗阻症狀無嘔吐者,可以不必輸液。
5.放置胃腸減壓管。
6.預防性應用抗生素。同時給予維生素K1110mg,肌內注射,2/d,以改善凝血功能。
7.合併瘻管或已做結腸造口者,術前應清潔洗腸,以便除去全部糞便,術前12h可用1%新黴素溶液或甲硝唑溶液注入盲端。
4.5 麻醉和體位
全麻氣管內插管,體位先採取俯臥位,恥骨聯合下方墊高,因術中要翻身做腹部手術,故消毒鋪巾時應予以先將雙下肢、會陰、臀部及腹部一起消毒使胸以下保持在無菌手術野之中。
4.6 手術步驟
1.切口 左下腹腹直肌切口,切開皮膚及皮下組織,切開腹直肌前鞘,分開腹直肌,切開腹直肌後鞘及腹膜進入腹腔(圖12.14.1.2.4-2)。

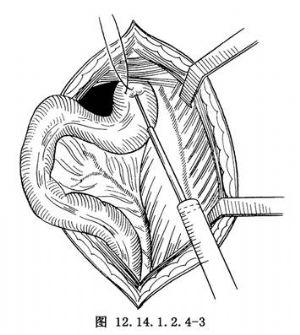
2.探查可見粗大擴張的乙狀結腸。在靠近腹膜反折處的直腸盲端處做荷包縫合,以粗針穿刺抽出胎糞,可增加手術野的暴露(圖12.14.1.2.4-3)。
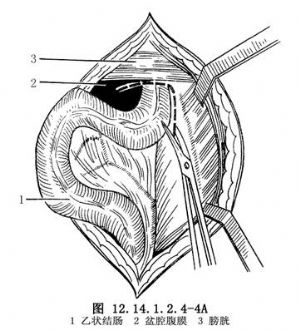
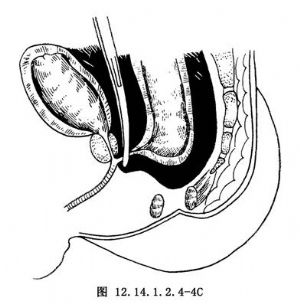
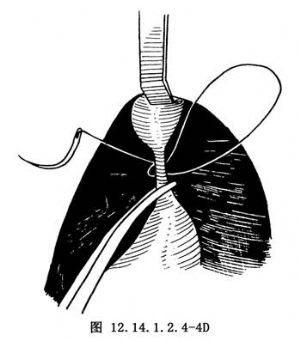
3.切開盆腔腹膜,向遠端鈍性分離直腸,如有直腸膀胱瘻時,在瘻管進入膀胱前予以結紮切斷。結紮前不能過分牽拉瘻管,以防誤傷附近的輸尿管開口。如有直腸尿道瘻,瘻口多位於尿道前列腺部或尿道膜部,應仔細解剖瘻管。切斷瘻管時,不宜太靠近尿道,以防損傷。瘻管斷端以苯酚(石炭酸)及乙醇處理(圖12.14.1.2.4-4A~D)。

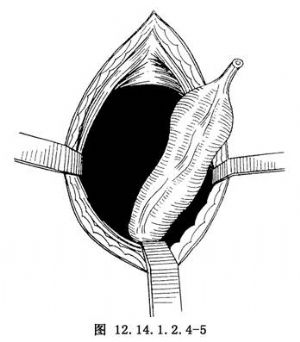
4.充分遊離乙狀結腸,使之具有足夠長度,保證直腸向會陰部拖出時無張力。又要保證拖出腸管有足夠的血運。切斷瘻管後,將瘻管斷端及直腸提出於切口外。在骶前向盆腔鈍性分離,直達會陰部(圖12.14.1.2.4-5)。
5.術者轉至會陰部進行操作,在肛門隱窩處做1.5cm的縱切口,或做“十”字形切口,顯露外括約肌皮下環,在其中央部分仔細分離(圖12.14.1.2.4-6A、B)。
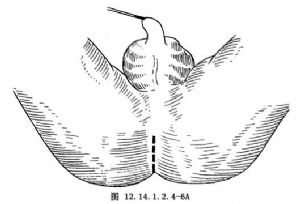

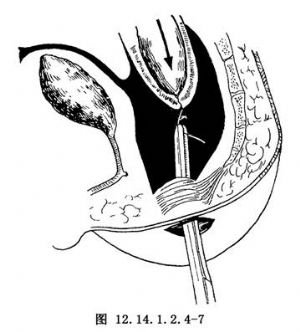
6.用血管鉗鈍性向盆腔分離,直至與骶前間隙相通。鉗夾直腸盲端的縫合線,將直腸拖出於會陰部切口之外。此時助手在腹部將乙狀結腸及直腸的位置擺正,防止扭轉(圖12.14.1.2.4-7)。
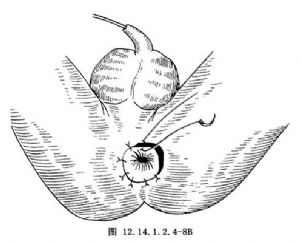
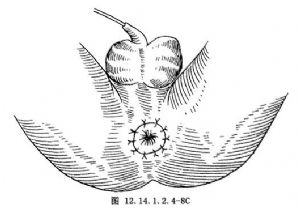
7.將直腸壁肌層與外括約肌皮下環固定數針,切除多餘的直腸及瘻管殘端,將直腸全層與肛門皮膚切緣做間斷縫合。爲防止術後溢糞,我們主張僅切除瘻管組織,儘量保留直腸組織(圖12.14.1.2.4-8A~C)。

4.7 術中注意要點
1.新生兒期行腹會陰聯合手術創傷大,易發生創傷性休克,因此,術中除操作必須輕柔外,應用電刀止血。如發生血容量不足,應及時補充全血。術中及術後密切監測血壓、脈搏、呼吸。
2.術中探查發現瘻管位置較低時,可在較高位置切斷瘻管,從盆腔移出直腸,然後再顯露瘻管,予以處理。
3.分離瘻管時,防止損傷尿道及陰道。如合併直腸陰道瘻且瘻管較大時,可在腹部較高部位切斷瘻管,然後將遠端瘻管翻入陰道,從陰道切除縫扎。
4.直腸遠端血運要充足,拖出結腸要有足夠的長度。使拖出後無張力,防止術後回縮。
5.從骶前向會陰部分離時應當輕柔,並靠近直腸,防止損傷過多的肛門外括約肌及盆腔的陰部神經而導致肛提肌和外括約肌的運動障礙而繼發肛門失禁。
4.8 術後處理
腹會陰肛門成形術術後做如下處理:
1.術後禁食,胃腸減壓,靜脈輸液,維持水及電解質平衡。術後監測血壓、脈搏、呼吸,必要時給予輸血及氧氣吸入。
4.保持會陰部清潔,觀察拖出腸管的血運情況,如直腸黏膜的色澤有無發黑,縫合處有否開裂,直腸有無回縮。
5.術後2周起開始擴肛,持續半年至1年。如有肛門部位感染及會陰部創口癒合不佳,切口裂開等情況時,則應待癒合後再開始擴肛。擴肛注意事項與會陰肛門成形術相同。
4.9 併發症
4.9.1 1.直腸壞死
最常見的原因是在結紮乙狀結腸動脈及直腸上動脈時損傷了邊緣弓的供血,導致直腸遠端血運障礙;另一個原因是腸管遊離長度不夠,勉強拖出後,腸管張力過大,使腸繫膜血管受到牽扯而發生腸壞死,表現爲肛門部直腸黏膜發黑、壞死,吻合部裂開,腸管回縮,繼發感染,如壞死段較長時,感染可向上擴散引起盆腔腹膜炎。發現上述情況時應及時做乙狀結腸造口,以便迅速控制感染,待感染控制、肛門部創口癒合後,可擇期關閉結腸造口或再次做腹會陰乙狀結腸拖出肛門成形術。
4.9.2 2.肛門狹窄
最常見的原因爲結腸遊離長度不足,拖出後張力較大,部分腸管回縮引起瘢痕形成;部分原因系術後擴肛不夠而形成。嚴重時可導致狹窄性失禁。應堅持擴肛3~6個月多可解除狹窄。如擴肛無效時,狹窄段較短可行肛門成形術,“Z”字改形或插入皮瓣等治療。若狹窄段長時,應再次行腹會陰手術。這類病例因肛門直腸部位瘢痕多、粘連重,重複手術對外括約肌損傷大,術後肛門失禁發生率高,如遇有肛門狹窄繼發性巨結腸病例,應先行結腸造口,待巨結腸恢復後再行腹會陰手術。
4.9.3 3.肛門失禁
是腹會陰肛門成形術最常見的併發症,主要因爲腹部手術時,盲目向盆腔擴張和遊離,損傷了肛門外括約肌或拖出腸管未經過肌肉複合體。遇到後者,可擇期做骶會陰肛門成形術(Pena手術),將直腸重新放置在肌肉複合體之中。對外括約肌損傷後引起的肛門失禁,應行肛門外括約肌替代性手術。對於肛門狹窄性失禁,先行擴肛治療。如擴肛無效時,再次行會陰肛門成形術或骶會陰肛門成形術。