6 概述
肝內膽管結石清除術用於肝膽管結石的手術治療。 肝膽管結石是原發性膽管結石的組成部分,近40年來,肝膽管結石病的治療有很大的進步。在我國,肝膽管結石在結石性膽道病中仍佔有較高的發病率。由於肝膽管結石所處解剖位置特殊,病理改變複雜嚴重,對肝臟乃至對全身損害大,因而它是非腫瘤性膽道疾病死亡的主要原因。其中絕大多數是由於肝膽管結石(或結石同時下降至膽總管或合併肝膽管狹窄),所引起的急性化膿性膽道感染所致。1965年我們曾總結46個膽道病死亡病例,38例死於肝膽管結石病急性膽道感染及其併發症。肝內膽管殘留結石是膽道再次手術的最常見的原因。我們曾總結1972年1月~1982年12月13年間702例次結石性膽道手術,膽道殘留結石156例,佔22%。其中肝外膽管結石手術後殘留結石20/333例,佔6%;而肝內膽管結石手術後殘留結石136/369例,佔36.85%,發生率爲肝外膽管結石手術後殘留結石的6倍。當前應用膽道鏡取石、碎石、溶石等手段,雖能解決一部分殘留結石的問題,但尚難達到徹底解決;而且因結石梗阻與感染所造成的膽管與肝臟的損害如肝膽管狹窄、膽管擴張、膽流停滯、肝纖維化、萎縮等也不會由於結石的取淨而有效解除。因而,殘留結石及並存的狹窄又常是導致急性化膿性膽道感染復發的重要因素。如何有效地降低肝膽管結石造成的高病死率和再手術率,仍然是今後肝膽管結石病外科治療中的基本出發點和着眼點。
肝膽管的化膿性炎症、肝膽管梗阻和肝細胞損害是肝膽管結石病最主要的併發性病理改變。這些器質性病變,隨着感染的反覆發作而加重,且這些改變往往並非只限於結石存在的區域,而是不同程度地涉及整個膽道系統。反覆多次的感染,還可能導致肝膽管腺癌和肝膽管腺瘤樣增生。肝膽管梗阻是影響預後的核心因素,是外科治療中的關鍵所在。梗阻的部位決定病變的範圍,梗阻的程度和時間的長短決定病變的嚴重性。梗阻若不解除,可造成一系列繼發性病變,如膽管潰瘍、穿破、出血、膽管源性肝膿腫、肝膽管狹窄、肝葉萎縮、膽汁性肝硬化,乃至肝靜脈阻塞及膽砂性血栓致肺動脈內血栓栓塞。還可併發膈下或肝下膿腫、膽汁性腹膜炎及膽瘻形成等。這些都突出地說明肝膽管結石症的嚴重危害及進行早期治療的迫切性和必要性。
手術治療的基本要求是解除梗阻、去除病竈、通暢引流。大量的臨牀實踐資料表明,在各種各樣的手術方式中,凡能滿足這3方面的治療要求的,效果就好;否則,殘石率及複發率就高。
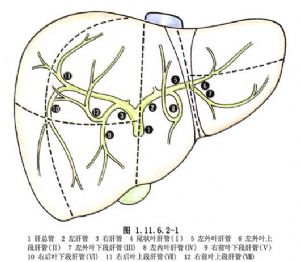
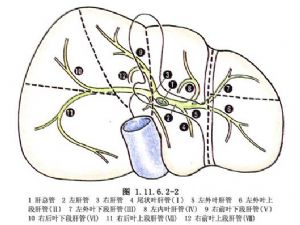
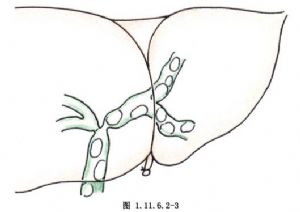
手術相關解剖見圖1.11.6.2-1~1.11.6.2-3。
7 適應症
肝內膽管結石清除術適用於:
1.複發性急性化膿性膽管炎或肝膽管炎史伴有或不伴有黃疸,影像學資料顯示肝門部或肝內膽管擴張和結石的病人。
2.臨牀確診爲膽源性敗血症休克、膽道出血、肝膿腫,以及肝管支氣管內瘻的病人。
4.上腹部創傷、肝外傷、肝門部創傷術後反覆發作化膿性膽管炎者。
5.膽囊切除術後梗阻性黃疸、肝門及肝內膽管擴張、結石形成或膽瘻形成的病人。
6. 1~2級肝管內的結石。
7.因急性膽管炎膽管引流術後肝內膽管結石未予清除。
8.以往膽道手術後肝內膽管殘留結石或結石再發並引起症狀者。
8 禁忌症
4.缺乏施行肝內膽管手術的技術條件或病人的情況不能承受重大手術者。
9 術前準備
肝膽管結石、肝膽管狹窄尤其是有重症膽管炎反覆發作、長期梗阻性黃疸和膽外瘻的病人,局部和全身情況往往都較差,在進行各種檢查、診斷的同時,即應開始進行周到的手術前準備。
1.補充血容量,保持水鹽代謝和酸鹼平衡,尤其要注意對慢性失水和低鉀血癥的糾正。
2.加強和改善病人的全身營養狀態。給予高蛋白、低脂肪的飲食,並補充足夠的熱量、多種維生素。梗阻性黃疸病人要注射維生素K11。有的病人還需要補液、輸血。完全性膽外瘻和肝功能不全的病人,常需應用靜脈營養支持治療。
3.檢查凝血機制並糾正可能出現的異常。與肝功能檢查的結果一併進行綜合分析,對肝的儲備與代謝功能進行評價。
4.注意保護肝功能。反覆發作的膽道感染和長時間的梗阻性黃疸,常致不同程度的肝損害。若已有膽汁性肝硬化,更要注意積極的護肝治療。長期帶有外引流管的病人,若每日膽汁流量很多而顏色淺淡,常是肝功能不良的徵象。白、球蛋白比例的倒置,更說明整個肝的代償功能處於不利的狀況。若有脾腫大、腹水,更應先做護肝治療,待有一定好轉後,再考慮分期處理。
5.膽汁細菌學和抗菌藥物敏感性試驗的調查,以便更合理地使用抗生素。一些復雜病例,常需在術前2~3d開始全身應用抗生素,有助於防止手術或造影的激惹,激發膽管炎。若手術在膽管炎發作期進行,還應投用青黴素、甲硝唑(滅滴靈)等以控制厭氧菌的混合感染。
6.保護和支持機體的應急能力,有助於平穩渡過手術後創傷反應。這些病人屢遭膽道感染和多次手術的打擊,常有體質的耗損;而且多數有接受不同程度糖皮質激素類藥物治療的歷史,全身反應能力低下,應注意給予支持與保護。手術中應用氫化可地松100~200mg於靜脈內滴注,術後2d內可再每日靜滴50~100mg,常可收到良好的效果。
7.對帶有外引流管的病人,瘻口局部皮膚的準備要及早進行。對過長的肉芽組織,應予剪除。對局部的炎症和皮膚糜爛,要勤換敷料並於必要時溼敷。對有消化液溢出的瘻口,要應用氧化化鋅糊膏塗布保護。待瘻口清潔,皮膚健康時再行手術。
入院後應常規驅蟲。
術前宜放置胃管和導尿管。
10 麻醉和體位
肝膽管探查的手術往往較爲複雜,再次手術因瘢痕粘連重而需時較久,又由於要有良好的肝門顯露而要求充分而持久的腹肌鬆弛,以氣管內插管靜脈複合全身麻醉最爲適宜。
持續硬膜外阻滯麻醉爲不全麻醉,難避免牽拉反應或腹肌鬆弛不良。現已不列爲首選。而對於老年、體弱或病程長、病情重,以及伴有休克或全身內環境紊亂的急症手術病人,更以氣管內全身複合麻醉最爲安全。
11 手術步驟
1.切口。右上腹肋緣下斜切口爲最佳首選切口。其次爲右上腹直肌切口,但不如右上腹肋緣下斜切口顯露滿意,迴旋餘地小。
2.顯露肝門膽管。此爲這一手術的關鍵。應細心分離肝十二指腸韌帶與肝門的粘連。並向上牽引肝臟。
3.切開膽總管、肝總管,以充分顯露左、右肝管及尾葉肝管的開口。
4.以適用的膽石匙,逐一清除左、右肝管一、二級分支內的結石。
有的病例肝門部一級肝管內沒有結石,或此處結石已順利取出,而在左外葉肝管或右前葉肝管有一個嵌頓或一簇孤立的結石。此時,病人肝臟亦無明顯損害,不宜亦無需行肝部分切除術,可選用經肝實質膽管切開、取石引流術。
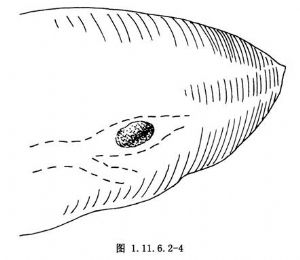
5.肝左外葉孤立性膽石的經肝實質膽管切開取石。遊離肝左外葉,並以左手握持將肝內結石定位(圖1.11.6.2-4)。
沿左肝管走行方向縱行切開肝包膜,以刀柄鈍性分離肝實質,擴張的膽管與結石得以有效的顯露(圖1.11.6.2-5)。肝實質的小量出血可以電凝或縫扎止血。但應注意避免對與肝管伴行的門脈支的損傷。

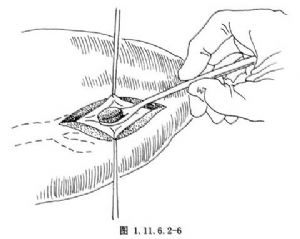
以細線懸吊牽引左肝管前壁並沿其縱軸切開,以器械逐一將結石取淨,並保證其與肝門肝管的聯通(圖1.11.6.2-6)。
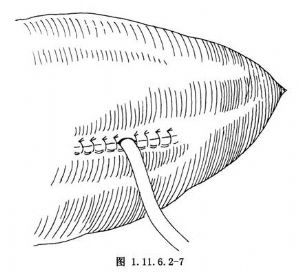
向左肝管內置大小適宜的T形管,縫合肝管並縫合肝組織,以完成左肝管引流(圖1.11.6.2-7)。
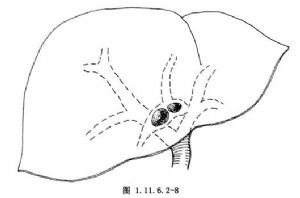
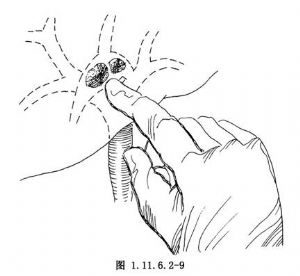
6.位於肝前葉上段支肝管內的孤立或嵌頓性結石,往往有肝管匯合口的變異存在,常難以有效地取出。此時,結石距表面較淺,常多可捫摸定位(圖1.11.6.2-8,1.11.6.2-9),並由助手向下牽引肝圓韌帶,以使肝臟固定。
切開肝包膜,鈍性分離肝實質,抵達右前上支肝管之表面,以細絲線作二懸吊牽引,切開肝膽管(圖1.11.6.2-10),取淨結石。應探查並肯定其與肝門膽管的聯通。有時,肝右前上支膽管迂曲開口於左肝管橫部,並常有狹窄存在。
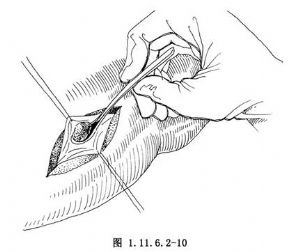
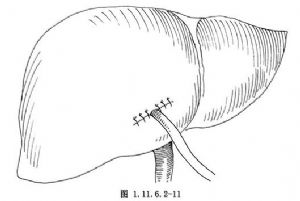
放置一大小適宜的T形管,對開口於左肝管的狹窄部,可以T形管之一臂保留一定的長度,以作爲支撐(圖1.11.6.2-11),避免狹窄加重,再生結石。
12 術中注意要點
1.肝內膽管結石的清除,要認真,細緻和耐心。盡力完成結石的清除,而不輕易把它留給手術後的器械取石。
2.肝膽管結石的清除,操作要準確,手法要輕柔,切忌粗暴從事,以避免膽管壁的機械性損傷乃至因手術造成的撕裂、出血,亦忌用反覆地加壓沖洗。
3.結石的清除,有時尚需伴以病側肝臟的輕柔的按摩,以使肝內小膽管的結石得以鬆解或下落,利於清除。
4.合併有肝外膽管梗阻或肝門膽管梗阻而近端膽管擴張的病人,在大部分結石清除後,若肝內、外膽管顯著擴張,可以示指進入膽管探查,以進一步明確結石有否殘留,以及所在的位置,將結石取淨。但注意應十分輕柔,避免因手指過粗損傷膽管。