7 概述
膽總管狹窄整形術用於膽總管狹窄的治療。 膽管狹窄的修復手術意指仍然保持膽汁流通的天然通路,以恢復生理功能。它的好處在於:①膽汁依天然通路進入十二指腸;②保持和發揮膽胰管末端括約肌的功能,除生理性調節外,尤其可以避免腸液向膽道內的反流所引起的種種危害。膽管狹窄的修復手術主要用在病變範圍較侷限、遠近端膽管改變不重、與周圍組織無甚粘連的病例。而遠端膽管及括約肌結構與功能正常,是另一個基本要素。
膽管修復手術受到外科界的重視,並進行了大量的研究,積累了豐富的診療經驗。修復術成功的關鍵因素主要是:①治療要早,力爭在併發症發生之前進行;②膽管與膽管的吻合應做到黏膜對黏膜;③吻合口要夠大並沒有張力;④用以完成吻合的組織必須血供良好;⑤必要的吻合口支撐與引流;⑥引流肝下區,避免可能的滲漏與感染。歷年來,爲有效完成可靠的修復與重建手術,國內外學者多方面開發可供實際應用的各種材料,實踐證明:金屬代用品、塑料類製品以及紡織品,均不能達到滿意的效果,往往導致修復失敗,並進一步增加再修復的困難。而應用病人自體組織的報道,正在不斷積累,值得進一步總結和研究。
10 術前準備
1.詳細瞭解病史。膽道疾病病人多有長期反覆發作病史,對每一次發作情況應詳細詢問誘因、發作有無絞痛、發熱發冷、黃疸及持續時間、治療情況等;對曾經施行過膽道手術的病人,應對每次手術的詳細情況,手術中的探查發現、所施手術方式、術後診斷及病理診斷,以及術前術後的影像診斷資料,特別是手術後經T形管膽道造影照片,對提供疾病診斷是可貴的資料;對病人近期的影像資料包括B超、CT、MRI、MRCP以及有關膽道影像資料片,進行認真分析研究綜合判斷,從而得出膽道疾病的初步診斷,進一步的診斷措施,估計所施行的手術方案。
2.術前檢測心、肺、肝及腎功能,查血電解質、血糖、血脂、血膽固醇等。
3.對黃疸病人,須檢測出、凝血時間、凝血酶原時原時間、纖維蛋白原等有關凝血因子,術前肌肉注射維生素K11;對有出血傾向的黃疸病人,術前應積極進行全身支持療法、保肝療法及糾正出血傾向的治療。
4.術前酌情選用影像診斷檢查,包括B型超聲、CT、MRI、MRCP等非侵入性檢查。經以上檢查尚不能對膽道病變獲得基本的診斷依據時,尤其是對一些複雜的膽道疾病,以及進行過多次膽道手術的病人,因術前必須有一清楚的膽道X線片,以確定膽總管乃至肝內膽管的病變性質、部位及範圍,從而設計合理的手術方案均是十分必要的。爲此,可選用ERCP和(或)PTC等侵入性檢查技術。ERCP可清楚地顯示肝內外膽管,可供確定肝內外膽管的病變性質及範圍;但在肝門區膽道梗阻的病人,ERCP則不能顯示近側膽管,並可能在造影后引起上行性膽道感染,可以考慮進行PTC檢查,以達到診斷要求。須強調指出,在合併肝內膽道梗阻或結石的病人,膽道已存在潛在的感染,上述檢查後可誘發急性化膿性膽道炎症,PTC檢查還可併發膽汁漏及膽汁性腹膜炎、腹膜腔內出血等嚴重併發症;因此應儘量採用非入侵性檢查如ERCP,但當沒有此等設備條件時,上述檢查指徵應嚴格掌握,在檢查前應進行必要的準備,如輸注抗生素及止血劑等。同時,此等侵入性檢查最好安排在手術前施行爲好,一旦檢查出現嚴重併發症,即可進行手術治療,避免發生嚴重後果。
5.梗阻性黃疸病人手術前PTCD減黃問題。目前國內外意見尚未一致:有的學者認爲梗阻性黃疸多伴有肝功損害及凝血機制紊亂,施行術前PTCD可消除膽道梗阻,改善肝功能;但多數學者認爲惡性梗阻性黃疸,PTCD可丟失大量膽汁,多達每日2000~3000ml,使病人發生嚴重失水及電解質紊亂,同時延誤手術時機;PTCD在2周以上常導致導管化膿感染,以及PTC本身的嚴重併發症,使預期的根治性手術不能進行;因肝膽管結石所致梗阻性黃疸,PTCD多達不到暢通引流;因而不主張常規用PTCD來減輕黃疸,只要病人全身情況尚可承受手術,在進行充分的術前準備後進行手術爲宜。膽管下端梗阻若能成功地施行鼻膽管術或內置管引流者,因其引流效果較好,併發症率較低,則可以在手術前使用。
6.有腸蛔蟲者術前應進行驅蛔治療。
7.除單純膽囊切除或膽總管切開取石術外,術前應放置胃腸減壓管;對複雜的膽道手術或全麻下長時間膽道手術,術前宜放置尿管,便於觀測尿量。
8.複雜的肝膽手術估計手術中可能大量失血者,如高位膽道梗阻併發膽汁性肝硬化門靜脈高門靜脈高壓門靜脈高壓症、複雜的肝內外膽管結石或病人全身情況危重者,爲保證良好的輸液通道和必要時術中快速輸血補液,可予麻醉後行頸內靜脈穿刺,經深靜脈插管輸液。
12 手術步驟
1.首先應進行仔細的探查,並明確病變部位,膽管與周圍組織的關係,最後決定膽管整形術。
2.在狹窄段膽管的上方或下方切開膽總管進行膽道探查,以最直接地確定膽管狹窄的情況(圖1.11.4.1.1-1)。
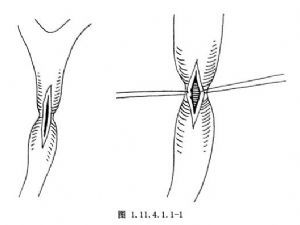
3.在膽管之前壁縱行切開狹窄膽管,其長度與無狹窄處膽管橫徑一致或稍長,使狹窄部敞開。
4.應用縱切橫縫的原理來矯正狹窄膽管的內徑。宜用5-0可吸收縫線(圖1.11.4.1.1-2)。
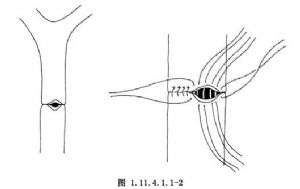
5.自整形縫合術上方或下方的膽總管探查切口,置入一合用的T形管,其一短臂應通過整形縫合的切口,以作爲支撐(圖1.11.4.1.1-3)。

13 術中注意要點
1.手術中探查應仔細、全面,正確辨認病變情況,合理選用治療方案。
2.整形手術的切開應很好設計,狹窄段上下膽管切開的長度要適宜,切線
應整齊、平順。
3.整形縫合應用無損傷細針、細線,對合應整齊。一般以間斷縫合爲宜。深及黏膜下不透過全程的縫合,有助於減少術後的瘢痕反應。
4.T形管支撐應持續3~6個月。
14 術後處理
膽總管狹窄整形術術後做如下處理:
14.1 1.禁食及靜脈輸液,維持水解質平衡
一些長期嚴重梗阻性黃疸或並有膽汁性肝硬化病人,T形管每日引流稀薄、色淺淡的膽汁達1000~3000ml,可引起嚴重脫水、低鈉、低鉀、酸鹼失衡等電解質紊亂。因此對上述病人應大量補充水、電解質液、血漿、人體白蛋白等膠體液。嚴重梗阻性黃疸和急性梗阻性化膿性膽管炎病人,肝細胞分泌膽汁功能受損害,表現爲膽道術後膽汁流量急劇減少(每日30~50ml),黃疸繼續加深,此時可用5~10ml無菌生理鹽水低壓沖洗膽道T形引流管,排除引流管機械阻塞因素,則多提示爲肝細胞功能衰竭,須採取積極的護肝措施等綜合療法進行救治。
一般膽道手術病人於術後24~48h腸功能恢復後,可進食少量清淡流質飲食,以後根據病人腹部情況及手術種類而逐步恢復正常飲食。
14.2 2.胃腸減壓
膽道手術,尤其是複雜膽道手術、再次膽道手術、膽腸內引流或合併肝葉切除術等,由於手術時間長,手術區域廣泛,對消化功能騷擾較大,一般應予持續48h的胃腸減壓,至胃腸功能恢復或肛門排氣爲止。一般單純膽囊切除及膽總管取石引流術病人,可不用胃腸減壓,於腸功能恢復或肛門排氣後可予進食。
14.3 3.抗生素應用
膽道感染時膽汁的常見細菌是大腸桿菌、克雷白桿菌屬、腸球菌屬、變形桿菌以及厭氧菌如脆弱類桿菌等;一般的膽囊切除、膽總管取石引流手術,爲防止術後腹腔感染、切口感染,可酌情選用青黴素、慶大黴黴素、氨苄青黴黴黴黴素等;而危重的急性化膿性膽管炎膽道感染的病菌除上述需氧菌外,常合併厭氧菌感菌感染,如脆弱類桿菌、厭氧鏈球菌等,應選用對需氧及厭氧菌均有效的先鋒黴素、益保世林(頭孢唑肟)、青黴素及甲硝唑等,此時由於病情重,以用靜脈給藥途徑爲好,以後可根據膽汁的細菌培養和藥物敏感試驗結果加以調整。
14.4 4.腹腔引流
膽囊切除膽管切開探查術後,腹腔內放置引流是必需的。國內外少數學者主張廢除腹腔引流的觀點是不安全的。術後合理使用腹腔引流物能有效防止術後腹腔感染併發症。一般膽囊切除膽管引流術後,腹腔引流出少量血性滲出物,則腹腔引流物可於術後2~3d拔除;如腹腔引流液較多或混有少量膽汁,應待膽汁滲出停止,腹腔滲液明顯減少後,多於術後5~7d逐步拔除;對於複雜膽道手術,肝臟及肝膽管手術或滲出液多且有較多膽汁滲出,如術中未置乳膠引流管引流,則可自引流孔置入導尿管、乳膠管或雙套管,連接引流瓶或持續負壓吸引,以保持腹腔的充分引流,此時引流物的處理和拔除應根據引流液的多少而定。
14.5 5.T形引流管的處理
T形管應妥善固定,防止扭曲、受壓和從膽管內脫出;每日觀察記錄膽汁量、顏色、混濁度及沉澱物等;術後膽汁應再次做細菌培養及抗生素敏感試驗;膽汁量每日一般300~500ml,術後7~10d隨膽道炎症減輕、膽管下端水腫消退,膽汁大部分經膽管流入十二指腸而逐漸減少,膽汁顏色轉爲澄清,此時可酌情鉗閉T形引流管,鉗夾T管時間可逐漸增加,先於進食前後夾管2h,逐漸增至白天夾管夜間開放,如病人無不適轉爲全日夾管3~5d,如病人無上腹發脹等不適,無發熱,多提示膽道引流通暢。
(1)經T形管逆行膽道造影:爲了解膽道的情況可行經T形管膽道造影;造影時應無膽道感染,夾管後無不良反應,一般在引流術後2周以上。因急性化膿性膽管炎行急症膽道引流術者,T形管膽道造影應延遲施行;造影劑宜用靜脈用造影劑如膽影葡胺、泛影鈉等;可稀釋成20%~30%濃度,過濃易掩蓋膽道內小結石,用量20ml即可,可以根據膽道有無擴張而增減用量,造影注藥前應開放T形引流管,將T形管消毒後可穿刺T形管後再緩慢注入造影劑,注藥時在電視屏幕下觀察肝內外膽道顯影情況,更易於達到臨牀要求,可拍膽道前後位片及斜位片;造影拍片後即時將造影劑抽出,而後開放T形管引流2d,必要時造影前後使用抗生素,以防治因T形管逆行造影誘發急性化膿性膽管炎。
(2)T形引流管拔管指徵:膽管引流術後全身情況良好,術後3周以上,T形管造影前已全日夾管3~5d無不良反應,T形管造影膽管下段無狹窄,無膽管內殘餘結石,同時可見T形管竇道影形成完全者,可以拔除T形管引流管。
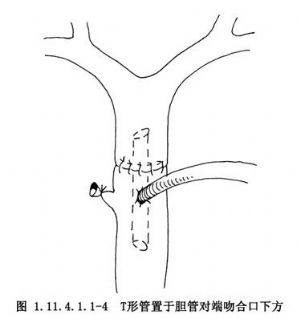
對複雜膽道手術或有特殊需要,T形管引流管可留置1~3個月或更長時間。如
膽囊切除術致膽總管橫斷損傷,術中行膽管對端吻合術,用T形管作支撐膽管引流(圖1.11.4.1.1-4)。或術中行近側膽管空腸吻合術的T形管支撐引流(圖1.11.4.1.1-5),T形管須留置6個月或更長的時間,若T形管留置時間過短可致術後膽管狹窄。
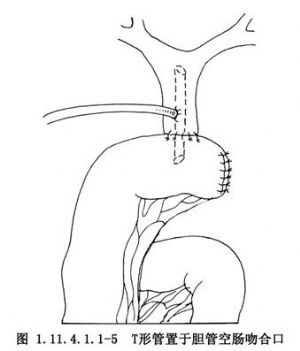
對急性梗阻化膿性膽管炎病人,施行急症膽管引流術後,T形管的處理有別於一般膽管引流術病人;急性膽管炎引流後2周,雖臨牀症狀消失,體溫恢復正常,膽汁由混濁膿性轉爲清澈,但肝內膽管炎症仍然存在,如過早施行T形管膽道造影或按一般膽道引流術拔除T形管,可誘發肝內膽管炎發作。因此,此類病人膽管引流時間應長一些,拔除T形管時間應根據膽管炎嚴重程度而相應延遲。
T形管於膽道術後2周時拔除,少數病人仍可發生膽汁性腹膜炎,極個別病人於術後3周時拔除T形管仍有發生膽汁向腹腔滲漏者,系由於T形管竇道形成不全所致,可見於高齡、全身衰弱病人,重症膽管炎急症膽道引流術後並用腎上腺皮質激素病人以及瘦長體型病人,後者T形管從膽管口至腹壁切口引出之距離過長,若膽管引流周圍未能用大網膜包裹填塞,難於形成T形管走行的完整竇道。筆者曾遇膽管引流術後15d,22d及23d拔除T形管後併發膽汁性腹膜炎者;1例從T形管引流道插入尿管行膽道引流後症狀緩解,另2例經再次手術引流膽管治癒。因此,一般病人T形管拔除時間於術後3周以上較爲安全,亦有主張1個月後才拔管者;對T形管膽道造影顯示竇道形成不全病例,爲防止T形管拔除後併發膽汁腹膜炎,可於拔除T形管後,立即從竇孔插入細導尿管引流膽道1~2d可以防止以上併發症。