6 概述
膽囊空腸吻合術用於膽腸內引流手術。 用於治療膽道梗阻的膽腸內引流術是膽道外科中常用的手術,常用以治療膽道的良性的和惡性的梗阻,並且常是一些膽道和胰腺手術的組成部分。我國的原發性膽管結石及膽道感染較爲常見,因而膽腸吻合術在我國膽道外科中應用更爲常見。膽腸吻合術包括自肝內膽管、膽囊、膽總管等部位與腸道的吻合,而在腸道方面,則有應用十二指腸或空腸之分,然亦有使用回盲部與膽管吻合的嘗試,但這僅限於極個別的例子。從廣義上說,Oddi括約肌切開成形術也是膽腸吻合術的一個內容。如何做好膽腸吻合術,在國內得到很多作者的重視,因而近年來對不同類型的膽腸吻合術的討論甚爲活躍,各種新設計的手術方法亦屢見報道。然而評定一種新的膽腸吻合術式的價值,常是較爲困難的,由於膽腸吻合往往只是整個手術的一個組成部分,並且手術方法的選擇標準常因人而異,而長期觀察的結果又往往受到原發病的影響。
9 術前準備
4.糾正常有的低鉀和低鈉等電解質紊亂。
5.對因進食量過少有明顯營養不良者,術前1周開始靜脈內補充營養,輸全血及血漿以糾正貧血及低蛋白血症。
6.對有梗阻性黃疸病人,術前1周口服膽鹽製劑,以減少腸道內細菌滋生。
8.應用預防性抗生素。
9.血清膽紅素>171μmol/L的病人,身體情況尚適宜手術者,不強調常規使用術前經肝穿刺膽管引流(PTBD)以降低黃疸,若已行PTBD者,應特別注意由於大量的膽汁喪失可能引起的電解質紊亂,一般在引流後2~3周施行手術,注意預防由PTBD所引起的膽道感染。經皮經肝膽囊穿刺引流亦可以達到相同的目的。在條件具備的情況下,可行術前經內鏡置管引流,通過膽總管開口放入一較粗的特製的內置引流管至梗阻的上方,可使病人情況較快改善。
10.術前放置胃腸減壓管。
11 手術步驟
2.進入腹腔後注意原發腫瘤的位置及其與膽管及膽囊的關係。注意有無原發腫瘤的腹腔內淋巴結、腹膜及臟器表面、大網膜、肝臟等臟器的轉移。若原計劃爲二期手術,應注意是否有行徹底手術的可能,但應避免解剖檢查,以免增加粘連,影響下次手術。
3.當決定做膽囊空腸吻合術時,除做肝門區的檢查外,可向膽囊內穿刺,部分抽除其中黏稠的膽汁。當膽囊管通暢時,抽出的膽囊膽汁呈黑綠色、黏稠,抽出部分膽汁後,膽總管的張力有下降。如果抽出的膽汁呈無色,常提示膽囊管有阻塞,宜改做膽總管空腸吻合術。
4.膽囊空腸吻合術有Roux-en-Y空腸膽囊吻合、襻式空腸膽囊吻合;在膽囊方面則有附加或不附加膽囊膽管吻合。
(1)Roux-en-y膽囊空腸吻合術:提起橫結腸,在小腸系膜根部左側找到上端空腸,並在直視下看清空腸上端與Treitz韌帶的關係,防止發生將迴腸下端誤當作爲空腸上端的錯誤。在離Treitz韌帶約15cm處切斷空腸,遠端空腸縫合關閉,在橫結腸前向上拉至膽囊處。空腸襻處理的注意事項見膽總管空腸吻合術。
在空腸斷端的對腸繫膜側與膽囊底部的少血管區以細絲線間斷縫合對攏,我們一般用膽囊與空腸側-側吻合而甚少採用空腸的端與膽囊吻合。縫合完畢後,切開膽囊及空腸的相應部位,膽囊壁上的出血應妥善結紮或縫扎,特別是當膽囊腫大,膽囊壁上血管充血、擴張時。將空腸與膽囊做黏膜對黏膜的間斷全層縫合。在切開膽囊腔之後,應吸盡膽囊內積存的膽汁,並在加壓膽總管時可見有膽汁排出,說明膽囊管是通暢的。
當膽囊極爲腫大膨脹時,位置一般較低,並可位於十二指腸和橫結腸的前上方,因而多采用結腸前膽囊空腸吻合術。Roux-en-Y腸襻的腸繫膜緣應與橫結腸系膜妥善縫合,以關閉兩者間的空隙。結腸前吻合對組織結構的擾亂較少,故有利於二期手術的施行(圖1.11.8.1-1)。

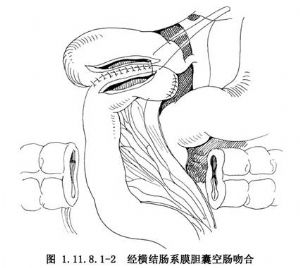
當橫結腸系膜比較長而遊離時,從技術上考慮,有時亦用經橫結腸系細膜的途徑吻合(圖1.11.8.1-2)。
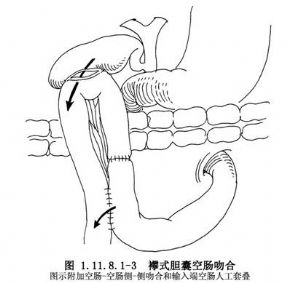
(2)膽囊空腸襻式吻合術:利用空腸襻做空腸與膽囊的側-側吻合,手術方法簡單,多用於晚期的胰頭癌病人不宜做過多的手術處理時。爲了防止腸內容流入膽囊及膽管內引起感染,所以均需做空腸兩端的側-側吻合,並將上行性之腸襻在靠近側-側吻合處結紮或做一套疊瓣(圖1.11.8.1-3)。此法雖較簡單,因爲能引起逆行性膽道感染,所以並不常用。
膽囊空腸吻合術的晚期併發症常是因膽管腫瘤的發展或長期的慢性炎症改變而致膽囊管阻塞,使引流失效並可致化膿性膽管炎。爲了減少此晚期併發症的發生,可將膽囊頸部與相鄰的擴張的肝總管吻合,使膽囊成爲膽管與空腸間的間置物(圖1.11.8.1-4)。
