6 概述
腦膜瘤起源於蛛網膜內皮細胞,少數起源於脈絡叢組織,佔顱內腫瘤的13.4%~19.2%,發病率僅次於膠質細胞瘤。常見於大腦凸面,矢狀竇旁和大腦鐮旁,其次爲蝶骨嵴、鞍結節、鞍旁、嗅溝、小腦幕、顱後窩及腦室內。可刺激顱骨增生或造成顱骨破壞。腦膜瘤既接受頸外動脈系統如腦膜動脈、板障血管供血,又接受頸內動脈系統如大腦前動脈及大腦中動脈供血,或椎-基底動脈系統的分支供血,故血供非常豐富。由於上述特點,決定腦膜瘤的手術原則是:控制出血、保護腦功能、力爭全切。
關於腦膜瘤的切除程度,Simpson分爲5級。1級:肉眼全切腫瘤及其附着的硬腦膜,異常顱骨和腫瘤起源的靜脈竇;2級:肉眼全切腫瘤及可見的擴展瘤組織,電凝附着硬腦膜;3級:全切硬腦膜內的腫瘤,電凝硬腦膜,硬膜外的浸潤不作處理;4級:部分切除腫瘤;5級:只做減壓術和(或)活檢。腦膜瘤手術的長期療效不僅與其生物學行爲劃分爲1、2、3級有關,也與手術切除程度有密切關係。據統計,腦膜瘤全切後5年、10年、15年複發率分別爲7%、20%、32%,而次全切除者分別爲37%、55%、91%。
大腦凸面腦膜瘤約佔顱內腦膜瘤總數的13.4%~38.1%,可爲多發性。發生於額葉、中央溝前後、頂葉、顳葉和外側裂等處,而未與矢狀竇、蝶骨嵴及顱底相連者才屬於此類。腫瘤多爲半球形或球形。瘤體大部嵌入腦內,表面與硬腦膜緊密粘連,局部顱骨變薄、破壞或增生(圖4.3.1.4-1~4.3.1.4-4)。
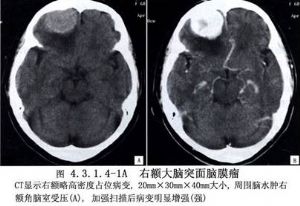
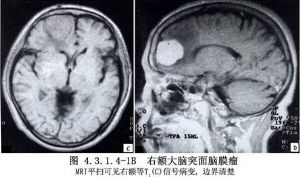
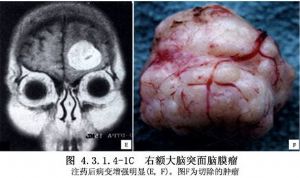
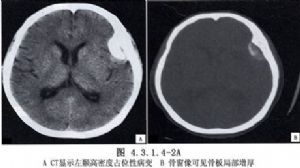
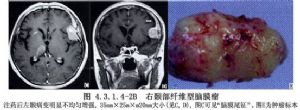


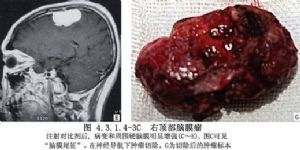
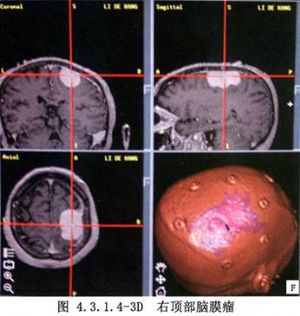
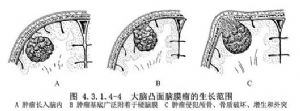
9 術前準備
1.攝顱骨平片,瞭解有無顱骨局部增生或破壞;有無增粗和紆曲的血管壓跡引向骨質增生或破壞區,有無顱內壓增高的顱骨改變。
2.頸動脈造影或數字減影檢查:主要了解腫瘤供血、血管分佈及腫瘤染色情況。
4.充分備血,常需2000ml以上。
11 手術步驟
11.1 1.切口
根據腫瘤部位選擇切口位置,常採用馬蹄形切口,皮瓣基底注意保留血液供應。皮膚切口範圍應大於影像學檢查所顯示腫瘤的大小,以利充分暴露。依次切開各層軟組織,翻開皮膚-肌肉瓣。由於頸外動脈是腫瘤的主要供血血管,頭皮動脈常明顯增粗,切開頭皮和將軟組織從顱骨骨膜剝離時出血較多,需特別注意止血技術。皮膚切口應分段進行,各主要出血點應逐一電凝,較大的動脈出血予以縫扎,顱骨導血管的出血用骨蠟止血。
11.2 2.顱骨處理
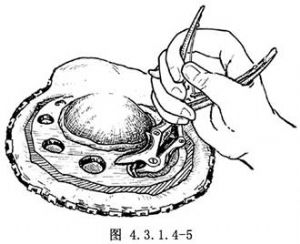
如顱骨外板無明顯病變,則按設計骨瓣形狀弧形切開骨膜,基底部多朝顳肌方向,並順延骨膜切口切開顳肌筋膜及顳肌,一般以顳肌爲蒂,寬約5cm。用骨膜起子將骨膜向兩側稍做分離,鑽孔4~6個,肌蒂兩側的骨孔用顱骨剪或咬骨鉗咬開兩點之間部分骨質。其餘各孔之間的顱骨用線鋸迅速鋸開,使用電動或氣動顱鑽時,則以顱骨銑刀切開後翻開骨瓣。遇有腦膜瘤硬腦膜與顱骨內板粘連,可先用剝離子予以分離,再翻開骨瓣。在完成骨瓣成形過程中,常發生大量出血。故動作應迅速,每一步都應採取有效止血技術。每鑽1個骨孔即應用骨蠟封住板障出血,鋸開骨緣出血亦可塞入骨蠟。爲了減少出血或減慢出血速度,可多鑽骨孔,用咬骨鉗咬開各孔間的顱骨,並隨時塗抹骨蠟以控制出血。如腫瘤主要向顱骨方向生長或廣泛侵蝕顱骨,硬腦膜與顱骨內板無法分離,病變顱骨亦不能保留時,則環繞病變咬開顱骨1圈(圖4.3.1.4-5),顯露硬腦膜,暫不翻轉骨瓣。
11.3 3.處理硬腦膜
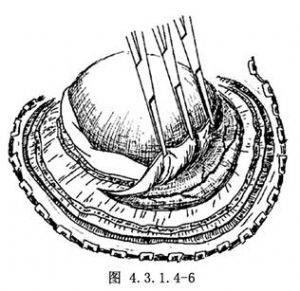
翻開骨瓣後,硬腦膜上常可見粗大的供應血管,特別是腫瘤附着區更爲豐富,應將血管主幹縫扎,分支一一電凝。如腫瘤與硬腦膜粘連比較侷限,或爲減少腫瘤的供血,可逐步邊電凝邊分離硬腦膜與瘤面之粘連,按常規翻開硬腦膜瓣。如腫瘤廣泛侵蝕硬腦膜及顱骨,且未能翻開骨瓣時,應沿腫瘤與硬腦膜附着區外1cm處剪開硬腦膜(圖4.3.1.4-6),不翻硬腦膜瓣。硬腦膜切緣的出血點應逐一電凝。
11.4 4.切除腫瘤
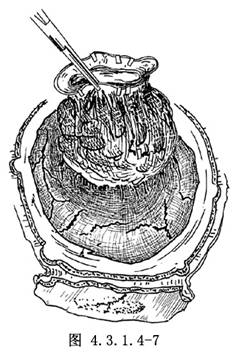
翻開硬腦膜瓣後,或提起附着於腫瘤之硬腦膜切緣,緊靠腫瘤邊緣用雙極電凝處理蛛網膜,然後用微型剪刀剪開,儘可能不傷及腦組織,操作最好是在手術顯微鏡或手術放大鏡下進行。用棉片或微型吸引器緊貼腫瘤表面細緻分離,用溼生理鹽水棉片輕輕推開周圍的腦組織,由淺入深,逐步到達瘤牀底部。遇到的血管電凝後剪斷,較粗的供血動脈可用銀夾止血,近心端上銀夾2個,瘤面上銀夾1個,然後電凝剪斷。需特別注意保留靠近腫瘤走行而又不進入腫瘤的動脈。爲了使腫瘤逐步脫離瘤牀,可用不吸收線(粗絲線)貫穿瘤體及與之粘着的硬腦膜,或用止血鉗數把夾着腫瘤周圍切開的硬腦膜邊緣作爲牽引,輕輕提起腫瘤以利分離。當腫瘤基本遊離後,切勿急於提出腫瘤,因瘤牀底部往往有1至數條供血動脈,必須在直視下觀察清楚,電凝或銀夾夾閉後再剪斷。最後夾閉切斷輸出靜脈,整個摘除腫瘤(圖4.3.1.4-7)。
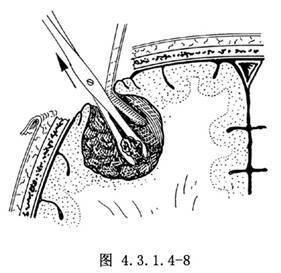
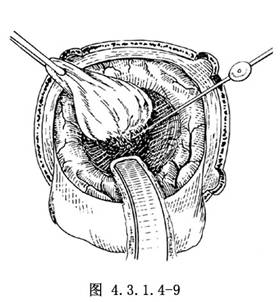
若腫瘤主要向腦內生長,露出大腦皮質與硬腦膜附着的面很小,如一開始即採取腫瘤周圍剝離的方法,勢必會損傷較多健康腦組織,故宜先做囊內切除。電凝腫瘤包膜血管,切開腫瘤,用取瘤鉗或刮匙分塊切除腫瘤(圖4.3.1.4-8)。如腫瘤質地不硬,亦可用粗吸引器頭吸引,以電凝止血配合。用超聲外科吸引器切除或激光氣化,更可加快手術進程,減少出血。切除大部分腫瘤組織後,腫瘤體積大爲縮小,再按前述方法分離腫瘤包膜與腦組織邊界,最後,腫瘤包膜隨同殘餘腫瘤組織整個或分成幾塊切除,達到腫瘤全切除(圖4.3.1.4-9)。個別情況下,腫瘤有多個結節,位置很深,完整切除困難,分塊切除出血很多,勉強全切病人難以耐受或造成健康腦組織大範圍損傷時,亦可採用大部分切除或部分切除,去骨瓣減壓。其餘部分暫時留下,擇期做第二次手術,往往可發現殘餘腫瘤位置變淺,手術切除比較容易。腫瘤切除後,腫瘤牀內應仔細止血。腦組織的微小滲血可用明膠海綿輕輕貼敷止血,最後用生理鹽水沖洗創腔,並請麻醉師壓迫病人頸靜脈,證明確實無出血後即可關閉顱腔。
有作者報道,爲減少分塊切除腫瘤的出血,可先用微波探針多點插入瘤體內,使腫瘤熱凝固,效果如何,尚有待進一步研究。也有用腫瘤冷凍切除者,據稱可減少出血,提高機體抗腫瘤的免疫能力,但尚未普遍採用。
11.5 5.關閉顱腔
如腫瘤與硬腦膜附着面積很小,剝離腫瘤後,硬腦膜的粗糙面可予以電凝或用離焦激光炭化之,以殺滅殘留的腫瘤細胞,然後縫合硬腦膜。Borovich報道,距良性腦膜瘤邊緣至少4cm範圍的硬腦膜上,有肉眼難以發現的瘤結節和鏡下瘤細胞浸潤。因此,他建議擴大切除瘤周硬腦膜範圍。腫瘤硬腦膜切除後,缺損部可取顳肌筋膜或帽腱膜修補。但也有人用各種人工腦膜修補。骨瓣的處理亦視情況而定,腫瘤未侵犯者可原位蓋回;骨瓣部分受侵蝕者提示瘤細胞浸潤,可將病變局部如內生骨疣切除,或用高功率激光除去病骨至適當深度,仍保留骨瓣。腫瘤主要向顱骨方面生長或顱骨被廣泛侵蝕,則將骨瓣和腫瘤一併切除。如病人一般情況許可,腫瘤切除徹底,腦組織損傷不大,估計發生嚴重腦腫脹可能性很小,可考慮當即行顱骨修補,如條件不允許,則不予修補。最後分層縫合肌肉、腱膜及皮膚,手術殘腔內置硅膠管引流。
12 術中注意要點
12.1 1.控制出血
大腦凸面腦膜瘤由頸外動脈及頸內動脈雙重供血。血循環豐富,操作不當可造成大出血、休克,甚至術中死亡。手術成功的關鍵在很大程度上取決於有效地控制出血。除術前3~5天可採用腫瘤栓塞或結紮患側頸外動脈外,手術自始至終要正確熟練地運用基本技術,盡最大努力減少失血,手術每一步驟的止血措施都要迅速有效地跟上。處理腫瘤時,要力爭先阻斷其血液供應,夾閉供血動脈或電凝腫瘤包膜表面的血管,必要時將腫瘤從硬腦膜分離,如有條件應用超聲吸引或激光氣化等設備,對減少出血大有裨益。
12.2 2.保護腦功能
腦膜瘤系膨脹性生長,對腦組織爲緩慢擠壓而非侵蝕破壞,故腦功能受損較輕。在切除腫瘤時應特別珍惜和保護腦組織。硬腦膜切口不要過大,避免過多的腦組織暴露、膨出甚至嵌頓。分離腫瘤時操作應緊貼瘤面,避免用大口徑吸引器吸除周圍腦組織。位於或鄰近運動區或語言中樞腫瘤,更應特別細緻。位於外側裂者,一定要在手術顯微鏡下將與腫瘤粘連或被腫瘤包繞的大腦中動脈和其主要分支及側裂靜脈小心分開,用棉片保護好側裂血管,避免遭受損傷造成腦缺血、腦水腫及嚴重功能障礙。
12.3 3.力求腫瘤全切
腦膜瘤在病理上大多屬良性,手術切除療效較好,而放射治療及化療則多不敏感。大腦凸面腦膜瘤與腦內重要結構關係密切者不多,故原則上應行全切(達到Simpson Ⅰ級),以求長期療效,只有在手術過程中出血過多,或全切有可能造成腦組織嚴重損傷以致引起重要功能障礙時,才考慮大部分切除或分期切除。
12.4 4.正確選擇手術方式
對被腫瘤明顯侵蝕的顱骨及硬腦膜應徹底予以切除,並要有足夠的範圍。波及程度較輕、範圍較小的硬腦膜及骨瓣,則對局部進行徹底電凝或激光照射,以殺滅殘留的瘤細胞。對腫瘤的腦內部分完整切除最爲理想。對位置較深,腦皮質上暴露面小,則選擇先行囊內分塊切除,最後再爭取全切的方法,分塊切除時出血可能較多,應特別注意及時有效止血。如電凝包膜表面的血管,用超聲吸引或激光氣化則可減少出血,加快手術進程。