5 概述
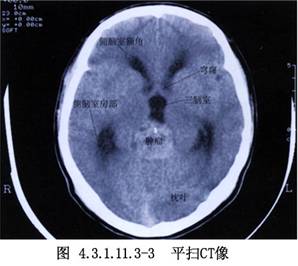
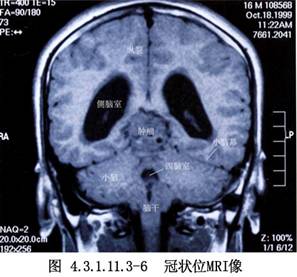
1966年Poppen最先在臨牀上採用枕部經小腦幕入路切除松果體區腫瘤,Jemieson又在1971年加以改進。經此入路不損傷重要組織,術野顯露寬敞,不僅可進入第三腦室,還可達到小腦上蚓部、第四腦室上部及胼胝體後部,提高了腫瘤的全切率,手術的死亡率及致殘率也較低。國內王翬、羅世琪分別於1983年報道了此入路的手術經驗,1988羅士琪又報道了64例經驗,死亡率降至5%以下,王翬對此手術曾加以改進,即根據需要可切斷小腦前中央靜脈,並在切開小腦幕後,進而切開小腦鐮,使術野寬敞,便於操作。目前此入路應用比較廣泛。(圖4.3.1.11.3-1~4.3.1.11.3-6)




8 術前準備
1.術前必須有正確的定位診斷。近年來由於影像檢查技術的進步,CT、MRI、DSA等臨牀應用日益廣泛。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
3.手術當日晨禁食。可在手術前日晚灌腸,但有顱內壓增高時,應免去灌腸,以免引起病情突然惡化。
4.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
10 手術步驟
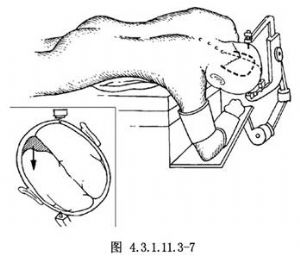
10.1 1.皮膚切口
多經右側開顱,頭皮切口起於枕外粗隆,先在中線左側向上7~8cm,然後橫行向右達7cm,切口轉向下,終於乳突(圖4.3.1.11.3-7),皮瓣向下翻轉。
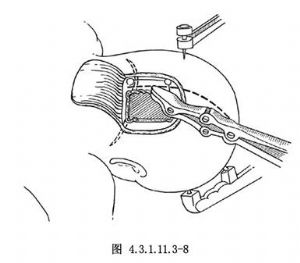
10.2 2.骨瓣
用6個顱骨鑽孔,4個在右側,2個在左側,除跨越矢狀竇的兩處外,均用線鋸將鑽孔之間鋸開,然後用咬骨鉗將跨矢狀竇的骨橋咬斷,向右翻開骨瓣,用咬骨鉗咬除骨窗下緣骨質,顯露橫竇上緣(圖4.3.1.11.3-8)。
10.3 3.硬腦膜切開
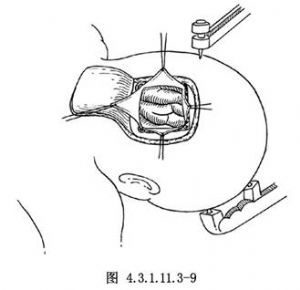
各以矢狀竇及橫竇爲基底做成兩個三角形硬腦膜瓣,分別向下及向內側翻轉(圖4.3.1.11.3-9)。然後用蛇形固定牽開器向上向外牽開枕葉,直至顯露小腦幕遊離緣。
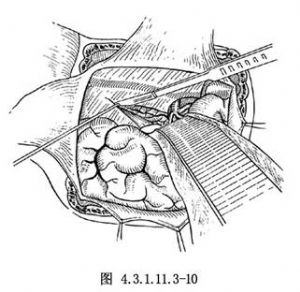
然後,沿直竇右側1cm切開小腦幕,用神經鉤鉤起小腦幕遊離緣,以避免在剪開小腦幕時傷及前方的滑車神經(圖4.3.1.11.3-10)。向後切至近竇匯處,用縫線牽開小腦幕,必要時可楔形切除1片小腦幕。小腦幕血管出血時,用雙極電凝止血。切開蛛網膜顯露四疊體池、環池和大腦大靜脈。
10.4 4.顯露腫瘤
此部蛛網膜常常增厚呈乳白色,在分離時應小心,注意保護大腦大靜脈和注入該靜脈的基底靜脈、枕內靜脈、兩側大腦內靜脈及小腦前中央靜脈,腫瘤即在大腦大靜脈的前方(圖4.3.1.11.3-11)。

10.5 5.切除腫瘤
在手術顯微鏡下,細緻地將蛛網膜和周圍靜脈與腫瘤遊離後,即可開始處理腫瘤。可使用超聲吸引器或取瘤鉗行囊內或腫瘤內容切除以縮小腫瘤體積,小心地沿腫瘤表面遊離,用雙極電凝處理其表面血管,在不加重損傷情況下,最大限度地切除腫瘤。處理起源於此部位的腦膜瘤時,採用從外向內,從下向上切除的方法,爭取全切(圖4.3.1.11.3-12)。

第三腦室後部膠質瘤缺乏被膜,松果體細胞瘤和松果體母細胞瘤也無被膜,只能做到大部分或部分切除,可以恢復腦脊液循環通道。
如爲畸胎瘤,應爭取全切。皮樣囊腫與周圍結構粘連較重,多隻能做次全切除。
松果體區腫瘤如向下擴延時,應將蚓部分開,辨識腫瘤下極,然後分塊切除。當腫瘤向上擴延到胼胝體壓部時,儘可能先行腫瘤囊內切除,使腫瘤上部分進入術野予以切除。
經過此入路,也能切除小腦上蚓部腫瘤向第四腦室伸延者,此入路具有徑路短便於處理腫瘤的優點。
10.6 6.關顱
在切除腫瘤及徹底止血後,小腦幕亦縫合數針,防止枕葉下疝,硬腦膜可間斷或連續縫合。做到不透水縫合。放回骨瓣,頭皮分帽狀腱膜及皮膚雙層縫合。用負壓型吸引裝置置於硬膜外。
11 術中注意要點
3.大腦大靜脈系統因腫瘤起源不同,而移位方向各異。通常被增厚的蛛網膜覆蓋,切開蛛網膜時,切勿傷及大腦大靜脈。剝離及切除腫瘤時避免傷及大腦大靜脈的主要分支,特別是大腦內靜脈及基底靜脈。
12 術後處理
開顱術後有條件時,應進行ICU術後監護。無監護條件時也應嚴密觀察病人的意識、瞳孔、血壓、脈搏、呼吸和體溫變化,根據病情需要每15min~1h測量觀察1次,並認真記錄。若意識逐步清醒,表示病情好轉;如長時間不清醒或者清醒後又逐漸惡化,常表示顱內有併發症,特別是顱內出血,必要時應做CT掃描,一旦證實,應及時送手術室,清除血腫,徹底止血。有嚴重腦水腫者,則應加強脫水治療。開顱術中出血較多者,術後應注意補充血容量,維持正常血壓。但輸血、補液不宜過多過快,以免加重腦水腫。呼吸道應保持通暢,短期內不能清醒者應行氣管切開。術後應給予吸氧。
麻醉未清醒前應仰臥或側臥。清醒後應予牀頭抬高20°~30°,以利於頭部血液迴流,減輕水腫反應。爲防止墜積性肺炎和褥瘡,應定時翻身,這對癱瘓或昏迷病人尤爲重要。
手術切口有引流者,術後24~48h內應嚴密觀察引流量,敷料溼時應及時更換。拔除引流後,無菌切口一般無需再換藥,直至拆線。但有感染徵象或已感染切口,或有滲漏者應及時更換敷料。
術後24~48h一般不予飲食,以免嘔吐。頻繁嘔吐可增加顱壓,爲術後一大禁忌。吞嚥障礙病人,食物易誤吸入氣管,引起窒息或吸入性肺炎,必須在完全清醒後,試行少量進食,證明無問題時方可進食。昏迷或吞嚥障礙短時間不能恢復者,腸鳴音恢復後可置胃管鼻飼。
對於生殖細胞瘤和膠質瘤術後應行放療。