3 基本信息
ICS 13.100
CCS C 60
中華人民共和國國家職業衛生標準GBZ59—2024《職業性中毒性肝病診斷標準》(Diagnostic standard for occupational toxic hepatopathy)由國家衛生健康委於2024年03月11日《關於發佈《職業性中毒性肝病診斷標準》等8項國家職業衛生標準的通告》(國衛通〔2024〕2號)發佈,自2025年03月01日起實施。本標準爲強制性標準。代替GBZ59—2010。
4 發佈通知
關於發佈《職業性中毒性肝病診斷標準》等8項國家職業衛生標準的通告
國衛通〔2024〕2號
現發佈《職業性中毒性肝病診斷標準》等8項國家職業衛生標準,編號和名稱如下:
一、強制性國家職業衛生標準
GBZ 59—2024 職業性中毒性肝病診斷標準(代替GBZ 59—2010)
GBZ 76—2024 職業性急性化學物中毒性神經系統疾病診斷標準(代替GBZ 76—2002)
GBZ 82—2024 職業性滑囊炎診斷標準(代替GBZ 82—2002)
GBZ 185—2024 職業性三氯乙烯藥疹樣皮炎診斷標準(代替GBZ 185—2006)
GBZ 237—2024 職業性刺激性化學物質所致慢性阻塞性肺疾病診斷標準(代替GBZ/T 237—2011)
二、推薦性國家職業衛生標準
GBZ/T 300.165—2024 工作場所空氣有毒物質測定標準第165部分:乙草胺
GBZ/T 329—2024 職業性慢性化學物中毒診斷標準總則
GBZ/T 330—2024 尿中1,2-雙羥基-4-(N-乙酰半胱氨酸)-丁烷測定標準液相色譜-串聯質譜法
上述強制性標準自2025年3月1日起施行,GBZ 59—2010、GBZ 76—2002、GBZ 82—2002、GBZ 185—2006、GBZ/T 237—2011同時廢止。
上述推薦性標準自2024年9月1日起施行。特此通告。
國家衛生健康委
2024年3月11日
5 前言
本標準代替 GBZ 59—2010《職業性中毒性肝病診斷標準》。與 GBZ 59—2010 相比,除結構調整和編輯性改動外,主要修改內容如下:
——增加了術語和定義(見第 3 章);
——更改了診斷原則(見第4章,2010年版的第3章);
——更改了部分分級指標(見5.1、5.2,2010年版的4.1、4.2);
——更改了附錄A的內容(見附錄A,2010年版的附錄A);
——更改了附錄B的內容(見附錄B,2010年版的附錄B);
——刪除了附錄C和附錄D(見2010年版的附錄C、附錄D)。
本標準由國家衛生健康標準委員會職業健康標準專業委員會負責技術審查和技術諮詢,由中國疾病預防控制中心負責協調性和格式審查,由國家衛生健康委職業健康司負責業務管理、法規司負責統籌管理。
本標準起草單位:江蘇省疾病預防控制中心、南京醫科大學、蘇州市第五人民醫院(蘇州市職業病醫院)、上海市化工職業病防治院、湖北省中西醫結合醫院(湖北省職業病醫院)、大連市第四人民醫院(大連市職業病防治院)、揚州市疾病預防控制中心、崑山市疾病預防控制中心。本標準主要起草人:韓磊、朱寶立、趙圓、孔玉林、王祖兵、凌瑞傑、程美琴、張恆東、竇建瑞、沈歡喜。
本標準及其所代替標準的歷次版本發佈情況爲:
——1996年首次發佈爲GB 16379—1996;
——2002年第一次修訂爲GBZ 59—2002,2010年第二次修訂;
——本次爲第三次修訂
6 標準正文
6.1 1 範圍
6.2 2 規範性引用文件
下列文件中的內容通過文中的規範性引用而構成本標準必不可少的條款。其中,注日期的引用文件,僅該日期對應的版本適用於本標準;不注日期的引用文件,其最新版本(包括所有的修改單)適用於本標準。
GBZ/T 157 職業病診斷名詞術語
6.3 3 術語和定義
GBZ/T 157界定的以及下列術語和定義適用於本標準。
3.1
急性中毒性肝病 acute occupational toxic hepatopathy
勞動者在職業活動中,因短期接觸較大量肝臟毒物所引起的以急性肝功能損害爲主要表現的中毒性疾病。
注:一般接觸毒物數小時至數日內發病。
3.2
慢性中毒性肝病 chronic occupational toxic hepatopathy
勞動者在職業活動中,因長期密切接觸肝臟毒物而引起的以慢性肝功能損害爲主要表現的中毒性疾病。
注:一般發病時間在接觸毒物 3 個月及以上。
6.4 4 診斷原則
根據肝臟毒物職業病危害接觸史,出現肝功能試驗指標異常及以消化系統爲主的臨牀表現,結合輔助檢查及職業衛生調查資料,綜合分析,排除其他原因所致的類似疾病後,方可診斷。
6.5 5 診斷
6.5.1 5.1 急性中毒性肝病
6.5.1.1 5.1.1 輕度
短時間接觸較大量肝臟毒物,出現血清丙氨酸氨基轉移酶(ALT)超過正常參考值上限,可伴有血清總膽紅素(TBIL)大於正常參考值上限、小於或等於上限 3 倍,並具有下列表現之一者:
a) 出現臨牀症狀,如乏力、噁心、嘔吐、食慾減退、上腹飽脹、黃疸、肝區疼痛等;
b) 臨牀檢查肝臟觸診有壓痛或叩擊痛,B 型超聲等影像學檢查診斷爲肝臟腫大。
6.5.1.2 5.1.2 中度
a) 血清總膽紅素(TBIL)大於正常參考值上限 3 倍,小於上限 5 倍;
6.5.1.3 5.1.3 重度
a) 血清總膽紅素(TBIL)大於或等於正常參考值上限 5 倍;
b) 腹水;
c) 肝性腦病;
d) 肝腎綜合徵;
e) 血清凝血酶原時間(PT)延長大於或等於 1 倍或國際標準化比值(INR)大於或等於1.5。
6.5.2 5.2 慢性中毒性肝病
6.5.2.1 5.2.1 輕度
根據連續密切接觸肝臟毒物 3 個月及以上的職業史,一般病程超過 3 個月,出現肝功能試驗指標至少 1 項輕度異常(見表 1),並具有下列表現之一者:
a) 出現臨牀症狀如乏力、噁心、食慾減退、上腹飽脹、肝區疼痛等;
6.5.2.2 5.2.2 中度
在輕度中毒性肝病的基礎上,肝功能試驗指標 1 項或多項中度異常(見表1),並具有下列表現之一者:
a) 臨牀檢查肝臟質地變硬,伴有肝區明顯壓痛,B 型超聲等影像學檢查有早期肝硬化改變;
6.5.2.3 5.2.3 重度
a)肝功能試驗指標白蛋白(ALB)、總膽紅素(TBIL)、凝血酶原活動度(PTA)中,至少1項達到重度異常(見表 1)或國際標準化比值(INR)大於或等於1.5;
b)肝硬化失代償期;
c)肝腎綜合徵;
d)肝性腦病;
GBZ 59—20243表 1 慢性肝病肝功能試驗指標異常程度
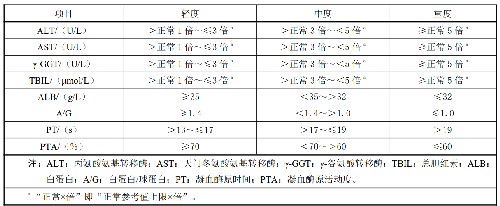
注:ALT:丙氨酸氨基轉移酶;AST:天門冬氨酸氨基轉移酶;γ-GGT:γ-穀氨酸轉移酶;TBIL:總膽紅素;ALB:白蛋白;A/G:白蛋白/球蛋白;PT:凝血酶原時間;PTA:凝血酶原活動度。
a “正常×倍”即“正常參考值上限×倍”。
6.6 6 正確使用本標準說明
參見附錄 A。
6.7 7 常見肝臟毒物品種
參見附錄 B。
7 附錄A(資料性)正確使用本標準的說明
A.1 職業性中毒性肝病是指在職業活動中,因短期接觸較大量或長期密切接觸肝臟毒物而引起的以肝功能損傷爲主要表現的中毒性疾病。大多數工業化學物引起的肝損傷是毒物的直接肝毒性所致,其特點是具有明顯劑量-反應關係。不同毒物造成的損害可不相同,如有些是單一性肝損傷,有的可連鎖引起多系統損害。急性中毒性肝損害的病理類型主要分爲肝毒型和肝內膽汁淤積型;慢性中毒性肝損害的病理變化主要爲脂肪聚積和纖維化,重症患者可進展爲肝硬化。診斷過程中應注意病因診斷,通過職業史、現場調查,瞭解接觸毒物的品種、劑量、接觸方式等情況,結合輔助檢查結果以判定致病原因。職業性急性中毒性肝病除發生在以肝臟爲主要靶器官的中毒病例外,同時可在以其他系統或器官爲主要靶器官的中毒病例中發生,並可在病程中延遲發病,應引起注意。如同時出現致病毒物所導致的其他系統損害,則對病因診斷有重要參考意義,診斷見 GBZ 77。
A.2 亞急性中毒是指接觸肝臟毒物數日至 90 d 以內出現的中毒病變。亞急性中毒性肝病的診斷與治療參照急性中毒性肝病。
A.3 急、慢性中毒性肝病診斷分級中,肝功能試驗指標異常爲診斷中毒性肝病必須具備的指標,再根據症狀、體徵或輔助檢查作出分級判定。慢性中毒性肝病的另一特殊類型,是由於急性中毒性肝病病程遷延演變而成。臨牀表現爲在急性期過後,症狀、體徵仍持續,肝功能試驗亦未恢復正常,病情時好時壞可達數年之久,多數能逐漸恢復,少數進展爲肝硬化。因其病情和急性期相銜接,故診斷一般並不困難。
A.4 黃疸是高膽紅素血癥的臨牀表現,血中膽紅素濃度增高,使鞏膜、皮膚、粘膜以及其他組織和體液發生黃染現象。血清總膽紅素的濃度可反映黃疸程度,爲此標準將總膽紅素指標分爲三級,分別列入急性中毒性肝病的分級標準,作爲判定黃疸程度的實驗室檢查重要客觀指標。
A.5 急性上消化道出血的嚴重程度與失血量呈正相關,但臨牀上對出血量的精確估計比較困難,一般採用休克指數根據血容量減少所致周圍循環衰竭的臨牀表現,特別是對血壓、心率的動態觀察來評估。休克指數=心率/收縮壓,當指數大於 1.5 時,失血 40%~50%(約 1500 mL),爲嚴重出血。此時血壓下降,收縮壓小於 80 mmHg,脈搏大於 120 次/min,血紅蛋白低於 70 g/L,出現少尿、四肢冰冷、意識模糊等臨牀症狀。
A.6 目前對中毒性肝病的診斷,尚缺乏理想的、特異性強、敏感性較高的肝功能試驗。肝功能試驗是重要的,但不是唯一的診斷指標。常見肝功能試驗有:血清丙氨酸氨基轉移酶(ALT 或GPT)、血清天門冬氨酸氨基轉移酶(AST 或 GOT)、AST/ALT 比值、血清膽紅素試驗(TBIL)、血清前白蛋白(PA)、血清膽汁酸(BA)、血清γ-谷氨酰轉肽酶(γ-GGT)、鹼性磷酸酶(ALP)、凝血酶原時間(PT)、凝血酶原活動度(PTA)及國際標準化比值(INR)等。目前,尚缺乏血清特異性肝纖維化診斷指標,常見血清標誌物有:反映細胞外間質(ECM)成分的透明質酸(HA)、Ⅲ型前膠原肽或其代謝片段(包括 PⅢP、PⅢNP、PⅢCP)、IV 型膠原或其代謝片段(包括 PIV -NP、PIV-NC1、PIV)及層粘蛋白(LN)﹔反映 ECM 改變相關酶的基質蛋白酶抑制因子-1(TIMP-1)和反映纖維化形成的相關細胞因子轉化生長因子β (TGF 1)。單一血液指標對肝纖維化評估作用有限,聯合檢測和評估可提高診斷價值。上述6 項指標中有 2 項或以上指標異常者具有肝纖維化診斷提示意義,但對纖維化分期無直接指導意義。
A.7 國際標準化比值(INR):是患者凝血酶原時間與正常對照凝血酶原時間之比的ISI 次方(ISI 爲國際敏感度指數,試劑出廠時由廠家標定),是可以校正凝血活酶試劑差異對凝血酶原時間測值進行標準化報告的方法。同一份標本在不同的實驗室,用不同的 ISI 試劑檢測,血漿凝血酶原時間值結果差異很大,但測的 INR 值相同,使測得結果具有可比性。
A.8 影像診斷技術:目前超聲、計算機 X 線斷層掃描(CT)、磁共振成像(MRI)爲腹腔實質性器官疾病診斷的主要檢查手段。急性肝病經臨牀和血清學檢查即可明確診斷,影像診斷技術可作爲參考。而慢性肝病的影像學檢查結果是其診斷依據之一。超聲診斷尤其有助於明確肝大小、邊緣結構及實質回聲情況,且不受其他因素干擾,精確度優於臨牀叩觸診,應作爲中毒性肝病診斷的重要依據及首選檢查方法。建議常規進行腹部超聲檢查,並可採用瞬時彈性成像技術評估肝纖維化程度。
1)輕度中毒:肝脾可無明顯異常改變;
2)中度中毒:可見肝內回聲增粗,肝臟和(或)脾臟輕度腫大,肝內管道(主要指肝靜脈)走行多清晰;門靜脈和脾靜脈內徑無增寬;
3)重度中毒:可見肝內回聲明顯增粗,分佈不均勻;肝表面欠光滑,邊緣變鈍;肝內管道走行欠清晰或輕度狹窄、扭曲;門靜脈和脾靜脈內徑增寬;脾臟增大;膽囊有時可見“雙層徵”。
b)CT、MRI 診斷:慢性肝病患者 CT、MRI 檢查目的主要明確有無肝硬化、腹水。在MRI 顯示的高信號區進行活檢穿刺有較大的價值,可減少穿刺的盲目性。
c)瞬時彈性成像技術:通過測量肝臟硬度值從而反映肝纖維化程度。由於其具有無創、簡便、快速、易於操作、可重複性、安全性和耐受性好的特點,目前己成爲肝炎相關肝纖維化臨牀評估的重要手段。
A.9 肝活檢病理學是明確診斷、衡量炎症活動度、纖維化程度以及判定藥物療效的金標準。必要時可行此項檢查以輔助診斷及鑑別診斷。
A.10 鑑別診斷:
a)病毒性肝炎:分爲甲型肝炎、乙型肝炎、丙型肝炎、丁型肝炎及戊型肝炎,根據流行病學史、臨牀表現及實驗室檢査等綜合分析,尤其是肝炎病毒血清學標誌物檢測結果,診斷並不困難,但應考慮兩種病因重疊作用的可能性,不能單憑肝炎病毒血清學指標陽性,即排除中毒性肝病的可能;
b)藥物性肝病:急性藥物性肝病中的肝細胞型和混合型,或活動性慢性藥物性肝病,臨牀表現與急、慢性中毒性肝病很難區別,因此,詳細詢問病史、用藥史十分重要,特別是藥物品種、劑量,以便判斷肝損害與某種藥物使用間的內在聯繫。過敏性藥物性肝病,常伴有變態反應症狀和體徵(如發熱、皮疹、水腫、血中嗜酸性粒細胞增高等),停藥後病情迅速好轉,對鑑別診斷有提示作用,必要時還可作肝活檢;
c)酒精性肝病:患者長期、大量飲酒史有重要提示作用,且多伴有慢性胃炎、周圍神經病、心血管疾患等疾病;
d)其他肝膽疾病:還應注意與其他病因引起的脂肪肝、代謝性肝病、膽道疾病等鑑別。
A.11 治療原則:病因治療,脫離肝臟毒物接觸,必要時選擇血液淨化療法或早期應用絡合劑、特效解毒劑;對症及支持治療,臥牀休息;給予抗氧化劑治療;注意改善微循環;適當選用中西藥物;針對全身及其他系統損害情況,予以合理的治療;重度肝病以綜合療法爲主,必要時可使用人工肝支持系統或肝移植。
A.12 其他處理:急性輕度中毒性肝病治癒後,可恢復原工作;急性中、重度中毒性肝病治癒後,建議脫離接觸肝臟毒物作業;慢性中毒性肝病一經診斷,應脫離接觸肝臟毒物作業;如需勞動能力鑑定,按GB/T 16180 處理。
A.13 致職業性中毒性肝病的化學毒物若已有診斷標準,則診斷及分級應以該化學毒物的標準爲依據,其中肝臟損害的診斷及分級,可參考本標準。
8 附錄B(資料性)常見肝臟毒物品種
8.1 B.1 金屬、類金屬及其化合物
黃(白)磷、磷化氫、三氧化二砷、鉈、鉛、鉻、鈹、汞、銻、銅、砷、砷化氫、有機錫、十硼烷等。
8.2 B.2 滷烴類
四氯化碳、三氯甲烷、二氯甲烷、二氯乙烷、三氯乙烷、四氯乙烷、三氯丙烷、氯乙烯、三氯乙烯、四氯乙烯、氯丁二烯、多氯聯苯、氯仿、氯萘、氟烷等。
8.3 B.3 芳香族氨基及硝基化合物
苯胺、甲苯胺、氯苯胺、甲氧基苯胺(氨基苯甲醚)、乙氧基苯胺(氨基苯乙醚)、聯苯、聯苯醚、二甲苯胺、硝基苯、二硝基苯、二硝基氯苯、三硝基苯、三硝基甲苯、硝基氯苯、硝基苯胺、2,4,6-三硝基苯甲硝胺(特屈兒)、多氯聯苯、1,4-二氯苯、2-硝基丙烷等。
8.4 B.4 其他化學物
苯、甲苯、二甲苯、甲醇、乙醇、丁醇、異丙醇、苯乙烯、乙醚、丙烯腈、丙烯醛、肼、氯苯、1,4-二氯苯、2-三氟甲基-5 氨基吡啶、2-溴基-2-硝基丙二醇、氯乙醇、五氯酚、1,1-二甲基肼、二甲基甲酰胺、二甲基乙酰胺、二噁英、二甲基叔胺、二甲基亞硝胺、亞甲基二苯胺、有機磷農藥、有機氯農藥等。
11 解讀
《職業性中毒性肝病診斷標準》(GBZ 59—2010)自頒佈實施以來,在職業性中毒性肝病的診斷中起到了積極的指導作用,維護了廣大勞動者的健康權益。本次修訂主要內容包括:
一、修改診斷原則
以“肝功能試驗指標異常”爲診斷起點,並強調靶系統爲消化系統。
二、修改和調整部分分級指標
刪除了急性中毒中“輕、中、重度黃疸”表述,調整了部分肝功能試驗指標。
三、修改附錄內容
增加了職業性中毒性肝病的定義、亞急性中毒的定義與處理、嚴重上消化道出血的判定標準、常規肝功能試驗指標;調整了B型超聲聲像異常描述;補充了常見肝臟毒物種類;簡化了鑑別診斷;刪除了臨牀救治部分。將臨牀肝病診斷標準、實驗室及輔助檢查指標和方法納入標準修訂和更新,使診斷標準更有科學性。將治療原則及處理原則列入附錄。