6 概述
椎管內寄生蟲病的外科治療國內外時有報道。根據國內的資料,以椎管內囊蟲較多,其次爲椎管內包蟲病,其他寄生蟲侵犯椎管內者罕見。侵犯到椎管內的部位以胸椎節段爲多見。椎管病變多爲單發。囊蟲多位於脊髓內或硬脊膜下,爲圓形或橢圓形,大小相當於黃豆(圖4.20.4-1);而椎管內包蟲位於硬脊膜外或硬脊膜下,直徑可大到數釐米,脊髓嚴重受壓(圖4.20.4-2)。
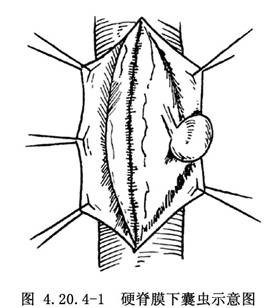

臨牀表現主要是:背痛,兩下肢麻木和無力,多見於椎管內囊蟲病人;而包蟲病人,由於脊髓嚴重受壓,多表現爲不全性和完全性截癱,二便括約肌功能障礙。MRI檢查有助於臨牀診斷,囊蟲爲脊髓內或髓外小圓形或橢圓形囊腫,T1爲低信號,T2爲高信號,周圍可有水腫帶;包蟲囊腫體積大,可佔2~3個椎骨節段,亦爲囊腫的信號表現,而且鄰近椎骨亦有吸收和破壞,鄔增繁等(1997)報告2例,術前均被診斷爲脊柱結核。在治療方面:椎管內囊蟲手術效果良好;而椎管內包蟲病術前常被誤診,故手術準備不足,術中包蟲壁一旦破裂,頭節(子囊)大量溢出,向周圍組織播散,術後復發在所難免。因此,對來自新疆、寧夏、甘肅和內蒙等牧區患椎管內囊腫的病人,應警惕其有包蟲病的可能性,做好充分準備,手術處理正確,方可治癒本病。
7 適應症
椎管內寄生蟲病手術適用於:
1.病人患背痛、進行性下肢麻木、無力,以至行路困難、二便功能障礙,MRI顯示脊髓內或髓外有小圓形或橢圓形囊腫診斷爲囊蟲者。
2.來自牧區病人,患進行性兩下肢感覺和運動障礙,二便困難。MRI檢查顯示椎管內大型囊腫,脊髓明顯受壓移位,鄰近椎骨吸收和破壞,疑診或不能排除包蟲病者。
11 手術步驟
1.以病變爲中心做背中線切口,長10~12cm,分開椎旁肌,以牽開器敞開術區。囊蟲手術時切除2個棘突和椎板;包蟲手術時由於其體積較大,需切除3個或更多棘突和椎板。如包蟲位於硬脊膜外,應從包虫部位以外的椎板開始咬除骨質,以防止或減少包蟲壁破裂。
2.囊蟲摘除時,切開硬脊膜後,即可確定病變在髓內或髓外,在手術顯微鏡下操作,完整切除後效果良好。
包蟲手術難度很大,不僅蟲體體積大,而且與硬脊膜緊密粘連,分離困難,不如腦內包蟲可以完整摘除,一旦囊壁剝破子囊溢出,播散則難避免,後果嚴重。較好的處理方法是:顯露包虫部分囊壁後,周圍以棉片保護好,抽出囊液,根據包蟲大小注入10%甲醛溶液或3%高滲氯化鈉溶液數毫升,停留10min,殺死囊內頭節,再以此液體反覆沖洗囊腔後再切除囊壁,最後以過氧化化氫液(雙氧水)沖洗術野,可能防止包蟲復發。
3.逐層縫合切口。
13 術後處理
1.術後仰臥或側臥,最好臥硬板牀。翻身時應使身體平直,避免扭曲。
2.術後應嚴密觀察有無肢體功能障礙加重,感覺平面有無上升下降,如有上升,表明脊髓功能有進一步損害,應積極找出原因,及時處理。
14 併發症
1.硬脊膜外血腫 椎旁肌肉、椎骨和硬脊膜外靜脈叢止血不徹底,術後可形成血腫,造成肢體癱瘓加重,多在術後72h內發生。即使在放置引流管的情況下也可發生血腫。如出現這種現象,應積極檢查,清除血腫,徹底止血。
2.脊髓水腫 常因手術操作損傷脊髓造成,臨牀表現類似血腫。治療以脫水、激素爲主;嚴重者如硬脊膜已縫合,可再次手術,開放硬脊膜。
3.腦脊液漏 多因硬脊膜和(或)肌肉層縫合不嚴引起。如有引流,應提前拔除。漏液少者換藥觀察,不能停止或漏液多者,應在手術室縫合漏口。
4.切口感染、裂開 一般情況較差,切口癒合能力不良或腦脊液漏者易發生。術中應注意無菌操作。術後除抗生素治療外,應積極改善全身情況,特別注意蛋白質及多種維生素的補充。特殊部位如肩胛之間,應加強肌肉層縫合。