7 概述
圓韌帶徑路肝膽管空腸吻合術用於肝外膽道癌的手術治療。
8 適應症
圓韌帶徑路肝膽管空腸吻合術適用於:
1.晚期肝門部癌不適宜於做根治性切除術者。
2.膽管癌或膽囊癌有肝十二指腸韌帶處轉移,壓迫肝外膽管,致左、右肝管匯合部以下阻塞者。
3.良性肝外膽管狹窄因技術上原因不能在肝門部施行手術者。
4.左、右肝管仍溝通或左側肝葉有增生肥大者。
10 術前準備
1.膽管腫瘤梗阻的部位和範圍應有較準確的估計,一般可以通過非侵入性的檢查方法如B型超聲、CT、MRCP等來確定,若屬必要,可於手術前行PTC以及ERCP檢查,但必須注意預防膽道感染、膽汁漏等併發症。
2.若手術前已行PTC及PTCD,應在早期適時手術,不必等待2~3周之後,因延遲手術可能併發致死性的膽道感染,並且即使引流2~3周,亦不能使肝細胞功能恢復。
3.術前PTCD一般只用在因重度梗阻性黃疸而全身情況太差不能及時施行手術的病人,在引流下應注意避免感染和補充水分與電解質的喪失。若能做到經內鏡內置管引流,則其效果優於PTCD。
4.有明顯的體重下降和營養不良的病人,術前1周開始加強靜脈內營養補給,糾正低鉀、低鈉、貧血、低蛋白血症,補充維生素K11。
5.口服膽鹽製劑。
7.術前晚口服雷尼替丁150mg。
8.放胃管和留置導尿管。
11 麻醉和體位
1.一般可用持續硬脊膜外麻醉,如果需行廣泛肝切除術,可輔以氣管內插管全身麻醉,麻醉過程應力求平穩,避免發生低血壓及缺氧等情況。
2.手術過程中注意維持足夠的尿量,以平衡鹽溶液補充液體需要,寧可略有過量而不要欠缺。
3.在黃疸較深的病人,手術開始後自靜脈內注入20%甘露醇125~250ml,以保持利尿及增加腎血灌流。
4.仰臥位。
12 手術步驟
1.開腹後,經腹腔內系統探查,以確定手術的最佳方案。
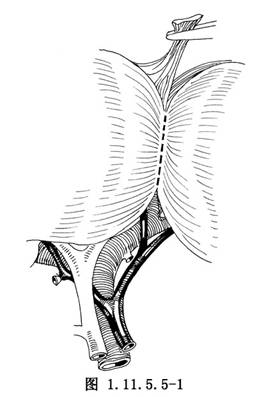
2.剪開鐮狀韌帶,切斷肝圓韌帶,結紮。肝側夾以血管鉗作爲牽引。將肝左葉向下方牽引,並用弧形拉鉤將肝向上鉤開。在肝圓韌帶的髒面,常有連接肝左內葉和左外葉間的肝組織橋,可將其切斷,兩側結紮,便可以較好地顯露肝臟的左矢狀裂,該處有左門靜脈的左矢狀部,分支至左內葉和肝左外葉(圖1.11.5.5-1)。
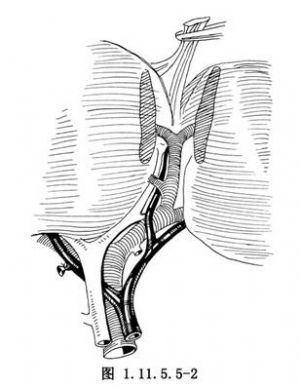
切開肝左外葉與左內葉間的肝織組橋後,向前上方牽引肝圓韌帶,剪開肝左裂處的腹膜覆蓋後,便可發現門靜脈左支的矢狀部和其通向左內葉和左外葉的分支,膽管上端癌時常可見到左內葉的擴張的小膽管(圖1.11.5.5-2)。
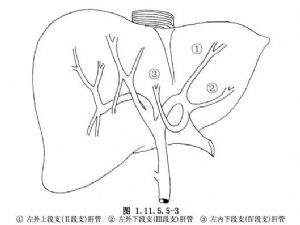
左側肝內膽管的解剖位置比較恆定,左肝管在分出肝方葉支膽管之後,便位於門靜脈矢狀部的深面,向左外葉分出上段支(Ⅱ段支)和下段支(Ⅲ段支)肝管,與門靜脈支伴行(圖1.11.5.5-3)。
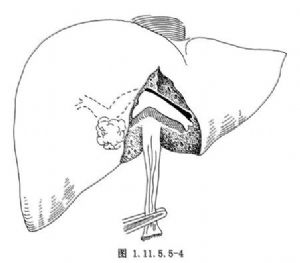
3.剪開肝圓韌帶與肝臟附着的纖維組織,直至其與門靜脈的連接處,便可見門靜脈在其囊部通向左內葉和左外葉的分支,其向外側的最淺的分支便是左外下段支,左外下段肝內膽管位於其深面;沿肝鐮狀韌帶左緣切開肝包膜,鈍性分離肝實質,便可達到擴張的左外下段肝管,在2根細牽引縫線間,穿刺抽得膽汁,證明其爲膽管無誤後,沿膽管軸向切開,逐漸向兩端擴大切口,一般可以得到長約2.0cm的開口。向肝門方向探查,若分叉部無梗阻,可以順利地探至右肝管;若爲膽管分叉部癌,則只能引流左側肝膽管系統。
圓韌帶徑路所見肝左外葉下段支與門靜脈支的關係(圖1.11.5.5-4)。
4.以4-0可吸收性人工合成縫線縫於膽管切開的前緣,縫線留長,並依次以蚊式血管鉗夾住,以減少縫合膽腸吻合口前壁時的困難(圖1.11.5.5-5)。然後手術轉向橫結腸下方,遊離一Roux-en-Y空腸襻以供吻合。

5.縫合關閉空腸襻的斷端,曠置腸襻一般長約50cm,從橫結腸及胃前方拉至上腹部與左外葉下段支肝管做側-側吻合,向肝門方向放入一剪有多個側孔的硅橡膠管;若肝門部肝管分叉已阻塞,有時亦只能放進一粗細適宜的T形管,經曠置的空腸壁穿出(圖1.11.5.5-6)。關閉結腸系膜前的間隙,在吻合口附近放置腹腔內引流。

13 術中注意要點
1.手術選擇必鬚根據腫瘤所在部位和肝左、右葉的功能代償狀況,若遇到來源於左肝管的腫瘤,肝左葉呈纖維化,雖然在手術前CT照片上顯示左葉肝內膽管明顯擴張,手術顯露亦較容易,但以其功能代償障礙,引流後降低黃疸的效果不顯著,故不宜選擇此項手術。
2.肝左外葉下段支肝管與該段門靜脈分支的關係比較恆定,尋找時亦比較容易,除了根據手術前CT照片定位外,術中可通過肝圓韌帶的始點的左側穿刺,抽出無色的膽汁,便可瞭解其位置和距離肝表面的深度。
3.肝左外葉下段支肝管位於同名的門靜脈支及肝動脈支的深面,由於血管跨過的關係,有時影響肝膽管上切開的長度並妨礙吻合術進行,需要時可向肝實質內分離,應保存肝動脈和門靜脈支免於被切斷,因爲一旦血管被切斷後,可影響該部分肝組織的血供而發生纖維化、萎縮。
4.當決定做左側的肝內膽管空腸吻合術時,切忌在肝右葉切開肝包膜、肝實質、遊離膽囊等操作去尋找右肝管,因爲如果未能達到目的,則手術後必然要發生膽汁漏和膽汁性腹膜炎。
14 術後處理
圓韌帶徑路肝膽管空腸吻合術術後做如下處理:
2.觀察每小時尿量,若尿量少,應注意補足液體;若尿量仍不增加,心血管情況穩定,可用速尿20mg靜脈內注射,重度梗阻性黃疸病人,24h尿量不應<1500ml。
3.觀察腹腔引流,術後2d內,引流液一般較多,隨後漸減。引流液有一部分是肝淋巴液。有較長時間梗阻性黃疸和肝髒功能損害的病人,術後第3~5天時,腹腔引流液常增多,呈腹水狀,腹腔內亦有遊離液體徵,病人常伴有低白蛋白血癥,低血鉀、鈉,應注意糾正電解質失衡,輸以濃縮人體白蛋白溶液及用速尿利尿,以減少腹水滲漏。若腹水滲漏仍不能停止,同時並無膽汁或感染象徵時,可拔除引流管,戳口縫閉。
4.膽管癌切除附加廣泛肝切除的病人,多不能在手術後短期內正常進食,故一般手術後均用TPN。
5.注意保持膽管引流通暢,若用U形管,術後早期便可用灌洗負壓吸引,以預防膽汁滲漏。
7.胃腸減壓持續至胃腸功能恢復。