8 適應症
硬質氣管支氣管鏡檢查法適用於:
1.咯血原因不明或部位不詳者。
2.原因不明的咳嗽。
3.有氣管或支氣管阻塞症狀或體徵,如肺不張、肺萎陷等。需要尋找病竈部位及明確其性質者。
4.肺結核已臨牀治癒,但痰中結核菌仍陽性,疑有氣管、支氣管結核者。
6.疑有氣管食管瘻者。
7.氣管切開術後長期不能堵管須尋找原因者。
12.吸引氣管、支氣管或肺膿腫內膿性分泌物,亦可做下呼吸道灌洗或局部注藥治療。
10 手術步驟
1.間接插入法 即通過直接喉鏡插入支氣管鏡。優點是口腔內分泌物不易被支氣管鏡帶入氣管內,且便於初學者及經驗少的醫生識別咽喉標誌,將窺鏡準確插入聲門。對嬰兒及幼兒一般多用此法。術者左手握直接喉鏡暴露聲門後,右手持支氣管鏡插入喉鏡內,同時將視線從直接喉鏡移到支氣管鏡內(圖9.7.2.1-1),看清聲門後,將支氣管鏡的柄倒向右側,遠端鏡口斜面向左方,看清左聲帶。當受檢者吸氣聲門開大時,鏡口尖端於聲門裂中心滑入氣管(圖9.7.2.1-2),當鏡口進抵第3~4氣管環時,直接喉鏡柄倒向左側,從右側取下喉鏡滑板,在不帶出支氣管鏡的情況下撤出喉鏡,將支氣管鏡徐徐送進(圖9.7.2.1-3)。



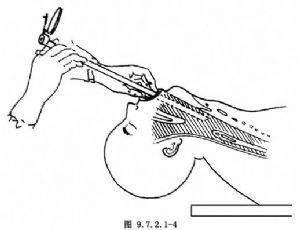
2.直接插入法 直接將支氣管鏡經口腔、喉部插入氣管、支氣管。只能在口腔、咽部清潔無病變的情況下使用,以免下行感染。術者右手持支氣管鏡,如執筆狀,其柄向前,無須執握,左手以紗布塊保護上切牙及上脣,環指及小指勾住上切牙,拇、示、中指持鏡管下端,以便固定並助推進(圖9.7.2.1-4)。將支氣管鏡插至舌根處,向前推移可見會厭上緣,將鏡脣移於會厭喉面,深入1cm,向前推託會厭,即可暴露聲門。若麻醉良好,聲門開張呈三角形黑洞,即可將支氣管鏡插入。若麻醉不足,引起喉痙攣,聲門緊閉,則可將支氣管鏡柄轉向右方,遠端鏡口斜面向左,術者注視左側聲帶,使聲門稍張,則乘機將支氣管鏡插入。
3.經氣管切開創口插入法 在緊急情況下需做氣管內吸引或鉗取痂膜,夾取較大的或帶尖刺的異物等,可通過頸部氣管切開創口插入小號支氣管鏡進行檢查、診斷及治療。
4.檢查氣管 當支氣管鏡已進入氣管後,助手須慢慢降低病人頭部。此時術者左手固定支氣管鏡於上切牙處,右手執行其他操作,如取吸引管及手術鉗等,內鏡的深入主要靠左手各手指助其下移,右手把握方向,使之穩定地緩慢向下推進,並稍加左右、上下移動,以求窺清氣管腔各壁。氣管後壁較扁平,黏膜潤滑,各軟骨環呈白色,軟骨環間黏膜則呈紅色,咳嗽時後壁膜部突入氣管中,管內呈半月形,氣流衝擊甚劇。當支氣管鏡達氣管下端時,可見一淡紅色垂直的銳嵴,爲氣管隆嵴,其位置成人位於第2肋軟骨水平,小兒位於第3肋軟骨水平。其兩側有左右主支氣管開口,但因兩主支氣管斜度關係,氣管隆嵴位於中線偏左,故左側主支氣管口不易全部查看,如欲觀其全貌,應將支氣管鏡脣部轉向左側,稍壓於氣管左側壁,同時將病人頭部移向右側。
5.檢查支氣管 一般先檢查健側支氣管,然後再查病側,旨在防止將病側傳染物帶到健側而續發感染,但支氣管異物則相反。若病變不明時,多先檢查右側再查左側。當未將支氣管鏡插入主支氣管以前,應先將支氣管鏡柄轉向檢查側,同時令抱頭助手將病人頭部向檢查側的相反方向移動,直到支氣管鏡縱軸與受檢支氣管的縱軸一致。在窺鏡內部可看到支氣管腔的周徑後,才徐徐送入支氣管鏡(圖9.7.2.1-5)。

支氣管內軟骨環不如氣管內明顯,黏膜溼潤呈淡紅色,與口腔黏膜相似,吸氣時支氣管稍增長擴大,呼氣時縮短收窄,正常可感到心臟及大血管搏動的傳導,若搏動感消失,則可能有管壁受腫瘤浸潤或外力壓迫。
若麻醉不足而有咳嗽反射,應通過支氣管鏡噴入適量表面麻醉劑,待咳嗽反射消失繼續檢查。有分泌物時應注意分泌物來自哪個分支,吸除後細細觀察,必要時留取一部分做細菌或腫瘤細胞檢查。應注意黏膜有無充血、潰瘍、瘢痕、水腫、肉芽或新生物,必要時慎重地採活檢標本,用蘸有腎上腺素的小棉球妥爲止血。檢查中若肉眼觀察不清楚,可以插入帶有光源的放大鏡,放大鏡有60°、90°、120°、180°四種角度,根據窺視的需要而選用。
各分葉支氣管開口正常外觀如圖9.7.2.1-6。

右上葉支氣管口:於氣管隆嵴平面,或在此平面下1~2cm處。右主支氣管外側壁可見一垂直嵴,嵴的外方近側爲右上葉支氣管開口,由於此支氣管與右主支氣管成90°,故欲觀其開口的全貌應將病人頭部徐徐向左側移動至相當程度,甚至可將鏡柄轉向左,使鏡端斜口向右,使上葉開口的視野增大,射入開口的亮度較爲充足。若欲進一步看清右上葉支氣管內的分段開口,宜插入90°放大鏡觀察,開口有2~4個不等。
右中葉支氣管口:位於右主支氣管前壁,約距氣管隆嵴3~5cm處,可見一水平嵴,嵴的上方近側可見扁圓形,即是右中葉支氣管開口。欲看清此孔,須將病人頭部保持輕微左斜,並略降低,支氣管鏡脣轉向支氣管前壁並稍施壓力。中葉支氣管的2個分段支氣管開口有半數可在支氣管鏡內看到,但多數病例開口位置是上下位,而不是水平位。
右下葉支氣管口:位於中葉支氣管口平面下,在檢查完中葉支氣管口之後,將病人頭部略升高,即可見下葉各個分段支氣管口,後壁的尖支與內壁的內基底支(心支)很易看到,而且很少有變異;前壁的前基底支、後外壁的外基底支、後內壁的後基底支亦或可看到,常呈三角形。
左上葉支氣管口:左主支氣管較細,與氣管所成的角度較大,所以支氣管不像右側容易送入,須將病人頭部用力右偏右轉,使支氣管鏡與左主支氣管在一條直線上。在距氣管隆嵴約5cm處的左主支氣管外側壁上有斜形嵴,相當於8點至12點的方位。其外方近側即爲左上葉支氣管口。當病人頭部極度右偏時,亦可窺見上葉支氣管口內的下支(舌支)開口處。若插入90°放大鏡,則可見到各分段開口。
左下葉支氣管口:位於上葉支氣管口平面下,其各分段支氣管開口與右側相似,但缺內基底支,故僅有四個開口可辨。
支氣管鏡檢查時,在一般情況下不須吸氧,若病人有缺氧發紺、煩躁不安時,則可在鏡後端側管上接氧氣管,少量吸氧。若檢查時一律給予大量吸氧,某些病人會出現譫妄或呼吸暫停。
11 術中注意要點
1.氣管長軸沿頸椎及胸椎的曲線下行,故在檢查時應使病人的頭部抬高,超過手術檯平面15cm;頭部後伸,使口腔、頸椎、胸椎構成一直線,以便暴露喉頭,才易插入支氣管鏡。在任何情形下,術者必須看清鏡前的腔隙才能引鏡前進。這是很重要的原則,必須嚴格遵守。
2.爲使手術順利進行,術者應從思想上、技術上和器械上做好充分準備,每件手術器械都應該事先仔細檢查,手術時能夠得心應手。
3.術者若經驗不足,有可能誤將支氣管鏡插入食管,故在未能肯定插入氣管之前,不應急於將輸氧管接通支氣管鏡,以免氧氣吹入胃內。
4.若在支氣管鏡檢查過程中,突然發生照明故障,不要輕易撤出支氣管鏡,應迅速取出燈杆進行檢查修整。最好經常保持有備用的照明燈杆。
5.術中應密切注意病人的全身情況,對年老體弱者應配有心電監護。麻醉必須安全,完善,當病人出現嗆咳時應分次噴入表面麻醉藥液,但應注意麻藥濃度,控制總量以防麻藥中毒。
6.避免任何無意義的動作或拖延,保證整個手術以最快的速度,限時完成。
12 術後處理
1.術後禁食2~4h,待吞嚥反射恢復後進食,以防食物誤入氣管。
2.術後應注意呼吸,嚴密觀察有無喉水腫,並應準備好氣管切開術器械,以備急用。兒童可於術後應用地塞米松或潑尼松和抗生素,防止喉阻塞。
3.術後應注意有無咯血,尤其是做新生物活檢術後,應臥牀休息,防止出血。
4.用安息香酊蒸氣吸入,或抗生素地塞米松氣溶吸入,每日2~3次,共2~3d。
5.咽部疼痛可對症處理。
13 述評
硬質氣管支氣管鏡檢查術,若能做到麻醉滿意、操作熟練輕巧,比較安全;但若魯莽從事、忽視要領,亦可發生各種併發症。
1.窒息 在支氣管鏡插入聲門前因喉部受刺激引起喉痙攣可致窒息。遇此情況應力求迅速將支氣管鏡插入聲門,窒息即可解除。爲此,應強調對嬰幼兒應採用間接插入法,使聲門暴露良好,易於插入。在支氣管鏡下夾取較大的異物,當支氣管鏡及異物鉗撤出聲門時異物被聲門卡住亦可致窒息,故異物鉗退出時應注意轉向,使異物的長徑與聲門軸一致,減少卡住的機會。嬰幼兒在行支氣管鏡檢查術後,不久有可能發生呼吸困難甚至窒息,乃因喉部受刺激後水腫引起。爲此爲嬰兒施行此術不應超過15min,幼兒不應超過30min;選用的支氣管鏡應合適,忌用過粗。術中動作要準確、輕柔、迅速,力求避免不必要的喉部刺激。在撤出支氣管鏡前應將氣管支氣管內的黏液等分泌物吸除乾淨。
2.喉、氣管、支氣管損傷 若操作不熟練,支氣管鏡未與檢查部位同一直軸,病人頭部位置不正或劇烈咳嗽、掙扎亂動,可引起杓狀軟骨移位、聲帶損傷、氣管或支氣管破裂等。後者將導致頸部、縱隔氣腫或氣胸,後果嚴重,常致死亡,若出現此種併發症,應立即吸氧,行胸腔閉鎖引流、縱隔切開及氣管切開術等搶救治療。
3.切牙損傷或脫落 尤易發生於未換恆牙的兒童,故術中除用紗布墊於切牙與支氣管鏡之間外,術者左手拇指應始終向上託抬鏡管,避免鏡管壓住切牙,使切牙成爲支點。
4.低氧血癥和高碳酸血癥 硬阻性呼吸困難患兒和支氣管鏡檢查過長時,可引起本症,因此小兒支氣管鏡檢查時,給高頻噴氧有時是必要的。