7 概述
螺旋狀種植體有多種,但植入手術步驟基本相同,現以瑞典Bränemark系統爲例,介紹如下:
手術器械:Bränemark種植體的手術器械主要有動力和鑽骨工具兩部分。
1.動力部分 包括快速(1500~2000r/min)馬達手機及慢速(15r/min)馬達手機(圖10.1.4.1.2-1)。

2.鑽骨工具(圖10.1.4.1.2-2) 球形磨鑽,一級裂鑽,定向擴大裂鑽,二級裂鑽,肩臺磨鑽,攻絲鑽,定向杆,深度量尺,種植體固定裝置連接器(Fixture Mount)。

9 禁忌症
一般禁忌證與葉狀種植體相同。此外,不適於下頜後磨牙種植,因爲此部位易損傷下頜管,而且磨牙區口腔上下頜空間小,難於操作。頜骨嚴重吸收者不宜直接作種植,應同時植骨加高,以免因骨質薄弱造成骨折,或穿通上頜竇及下頜管。
10 術前準備
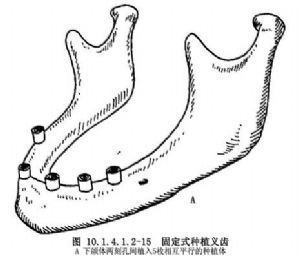
此法用於延期種植,病人拔牙後應在術後4個月方可進行種植體植入術。下頜總義齒修復者,術前應確定兩頦孔間距離,以便擬訂植入種植體數目及其間隔。
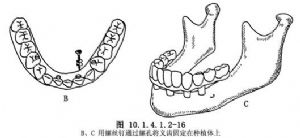
術前除全面檢查病人全身情況,如血象、血壓、脈搏、呼吸、心電圖、胸部透視、肝、腎功能等外,應重點檢查頜骨大小,頜堤弓形態,對 牙列或頜堤的咬合關係、頜間距離等,並須通過X線片瞭解頜骨大小,皮質骨及松質骨比例,上頜竇有無炎症、竇底位置;頦孔及下頜管位置。還應取上下頜石膏模型,將病人口腔
牙列或頜堤的咬合關係、頜間距離等,並須通過X線片瞭解頜骨大小,皮質骨及松質骨比例,上頜竇有無炎症、竇底位置;頦孔及下頜管位置。還應取上下頜石膏模型,將病人口腔 關係轉移到
關係轉移到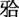 架,並在石膏模型上設計確定種植體植入的位置、數目及分佈等。牙齒應徹底檢查、治療,術前常規作清潔,口腔內消毒應用2%碘酊或0.2%碘伏,但必須用75%乙醇脫碘,因爲碘對金屬種植體有害。
架,並在石膏模型上設計確定種植體植入的位置、數目及分佈等。牙齒應徹底檢查、治療,術前常規作清潔,口腔內消毒應用2%碘酊或0.2%碘伏,但必須用75%乙醇脫碘,因爲碘對金屬種植體有害。
11 麻醉和體位
下頜取下牙槽神經、舌神經及頰神經阻滯麻醉,上頜取上牙槽前、中或後神經,齶大及鼻齶神經麻醉,局部切口也應作浸潤麻醉,以便止血。麻醉藥一般可用2%普魯卡因、2%利多卡因或0.5%布比卡因,可在麻藥中按1∶500000比例加入數滴腎上腺素。
12 手術步驟
12.1 1.第一次手術
(1)切開、剝離:在牙槽嵴頂脣側約1cm處作與其一致的弧形切口,可在頦孔前作與之垂直的輔助切口(圖10.1.4.1.2-3,10.1.4.1.2-4)。切開黏膜後沿黏膜下向牙槽嵴頂方向銳性分離約0.5cm,再切開骨膜。然後沿骨面分離暴露全部牙槽突,注意保護黏骨膜瓣及頦神經。
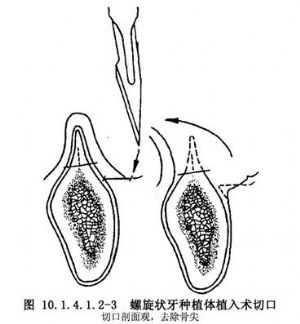

(2)製備骨窩:在預定位置,按設計方向在頜骨上由牙槽嵴頂至下頜體下緣或上頜竇底,製備與種植體相符的圓柱形骨窩。即先用球形鑽打一直徑2mm之孔洞;再用一級裂鑽擴大,然後用定向擴大鑽將距骨外緣1/2部分擴大,最後用二級裂鑽全程擴大,即成一上下等粗的骨窩(圖10.1.4.1.2-5A、B、C、D)。
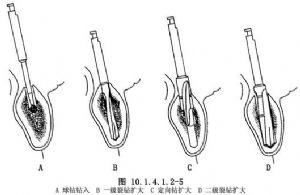
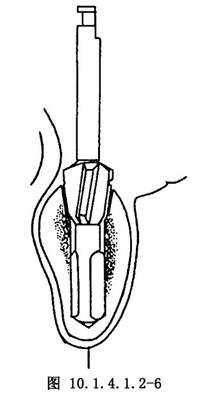
(3)擴大骨窩上口:種植體固位釘上端比螺紋體部稍粗,爲了與其符合,即用肩臺磨鑽將上口擴大(圖10.1.4.1.2-6)。
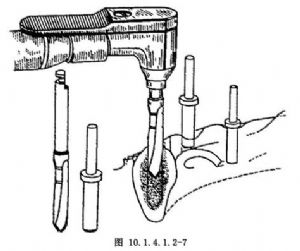
以上所有鑽孔操作過程,均需不間斷地用生理鹽水在鑽孔局部沖洗降溫。爲使幾個種植體相互平行,鑽骨過程應用定向杆作爲方向指示(圖10.1.4.1.2-7)。
(4)攻絲:將一定長度的攻絲鑽裝在慢速電動手機上,以15~20r/min速度慢慢向管形骨槽中攻入,直至底部,然後反轉退出(圖10.1.4.1.2-8)。
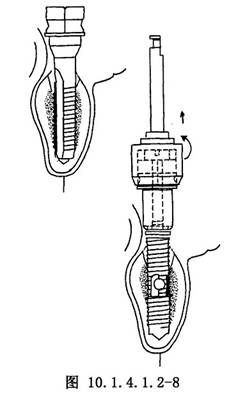
要求攻絲鑽方向要與窩洞軸心一致,尤其是最初放置鑽頭時,更應注意,不能偏斜。否則不但會改變種植體之間平行關係,而且易損壞器械。
(5)旋入種植體固位釘:將預選的種植體固位釘裝在慢速電動手機上,其長軸應與骨窩長軸一致,令其循骨窩螺紋以15~20r/min速度慢慢旋入,直至底部。旋緊後,卸下手機,再用手動扳手上緊。要求種植體固位釘就位,旋緊固定,但又不能破壞骨窩螺紋,可用金屬杆形器械敲擊其上端,如發出清脆的金屬敲擊聲,即表示就位固定滿意(圖10.1.4.1.2-9)。最後旋入覆蓋螺帽。

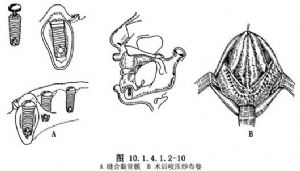
(6)關閉傷口:黏膜骨膜一次間斷縫合。要求傷口嚴密縫合,術後用紗布卷咬壓1h(圖10.1.4.1.2-10A、B)。
(7)術後處置:7d後拆線,繼續配戴原活動義齒,但應在其基託組織面相當種植體植入部位磨去一部分,作爲緩衝,以免壓傷黏膜。
12.2 2.第二次手術
第一次手術後應經常複查,一般2~3周複查1次,包括傷口癒合及黏膜情況,上頜要經過6個月;下頜4個月即可進行第二次手術,安裝基臺(abutment)。
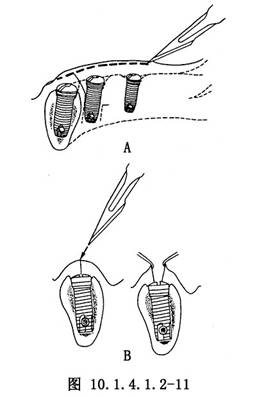
(1)切開、剝離:在覆蓋螺絲頂作與牙槽嵴一致的弧形切口,一次切開黏膜及骨膜(圖10.1.4.1.2-11A、B),並沿骨面剝離完全顯露覆蓋螺帽。
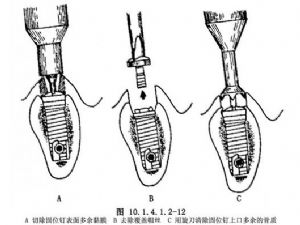
(2)安裝基臺:清理種植體表面,卸掉覆蓋螺絲,用旋轉刀及小剝離子將其表面所有骨組織及軟組織徹底清除(圖10.1.4.1.2-12A、B、C)。要求種植體裝配後其間不允許有任何其他物質,包括異物、骨渣或軟組織等,否則會導致螺絲結構鬆動,影響癒合。
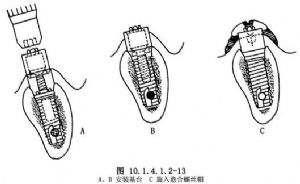
隨後根據黏膜軟組織的厚度選擇相應高度的基臺,將底部六邊形孔對準種植體固位釘上端六邊形之突起,用力旋緊基臺固定螺絲(abutment screw),用金屬桿狀器械敲擊基臺,如發出清脆的敲擊金屬聲,即證明銜接就位良好(圖10.1.4.1.2-13)。隨後旋入癒合螺絲帽(healing cap)。
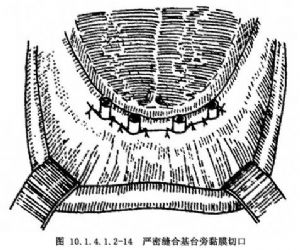
(3)縫合傷口:黏骨膜瓣復位,間斷嚴密縫合,特別是基臺周圍,應不遺留間隙,使黏膜緊緊環抱,以便爭取齦黏膜癒合良好。最後在傷口表面覆蓋紗條,頜間墊以紗布,令其咬壓1h(圖10.1.4.1.2-14)。
13 術中注意要點
Bränemark系統種植體的手術操作,要求精細、準確,術中主要注意事項如下:
1.切開下頜黏膜時注意勿損傷頦神經,尤其是下頜牙槽嵴嚴重萎縮者,頦孔位置則變淺,甚至可位於牙槽表面。
2.此種植體的固位可利用下頜骨上下兩端皮質骨,但不宜穿出下頜下緣過多,上頜牙槽嵴萎縮可儘量利用上頜竇底及鼻底骨質相對較緻密的區域,種植體可穿出竇底及鼻底,但絕對不能穿破黏膜,否則會因感染而失敗。
3.種植體植入的部位和方向要考慮到修復後義齒的咬合及覆蓋的關係;幾個種植體同時植入時還應相互平行,以便義齒橋架就位。
4.用骨鑽鑽骨時應用生理鹽水不斷沖洗鑽骨處,以防止產生高熱,一般不應超過47℃,否則會損傷骨細胞的活力。
5.Bränemark種植體系統是一套可分解組合的裝置,基臺與種植體固位釘之間不能有任何物質間隔,必須將所有骨質或纖維軟組織清除,以保證各金屬配件緊密旋緊,否則由於咬合負載而鬆脫,勢必影響組織癒合。