2 別名
vaginal hysterectomy and colporrhaphia anterior-posterior;colpohysterectomy and colporrhaphia anterior-posterior;經陰道子宮切除加前後壁修補術治療子宮脫垂;vaginal hysterectomy combined with anterior and posterior colporrhaphy
4 概述
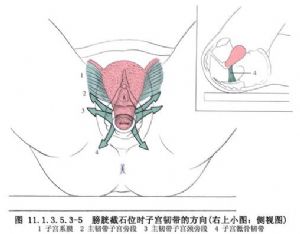
經陰道子宮切除術及陰道前後壁修補術用於子宮脫垂的手術治療。 子宮頸外口下降到坐骨棘平面以下,稱子宮脫垂。宮頸下降,未達陰道口,爲Ⅰ度輕;宮頸下降達陰道口、未出口外,爲Ⅰ度重。宮頸脫出於陰道口外,宮體仍在陰道內,爲Ⅱ度輕;宮頸及部分宮體脫出於陰道口外,爲Ⅱ度重。宮頸、宮體全部脫出於陰道口外,稱Ⅲ度子宮脫垂(圖11.1.3.5.3-1)。常伴有不同程度的陰道前、後壁膨出和宮頸延長。

1843年Esselman經陰道切除子宮以治療重度子宮脫垂,150年來術式不斷改進,麻醉、輸血及監護等技術日趨完善,經陰道子宮切除術被廣泛採用。切除了子宮,將其兩側組織的斷端縫合,即封閉其空隙,更加強盆底的支持功能;同時修補陰道前後壁,可防膀胱、直腸再度膨出,並加強肛提肌功能。切除肥大、延長的宮頸,可消除惡性病變的威脅;切除子宮,可治療功能性子宮出血、中小型子宮肌瘤等併發病。但操作比較複雜,手術需時較長,出血、感染機會較多,故應慎重(圖11.1.3.5.3-2~11.1.3.5.3-7)。





6 禁忌症
1.全身狀況不良,如嚴重心臟病、高血壓病、腎炎、糖尿病、肝硬化、肝功能損害、活動性肺結核、肺功能不全、長期咳嗽、精神異常、惡性腫瘤、出血性疾病及嚴重貧血等均不宜手術,待好轉後再考慮。
2.外陰炎、陰道炎(滴蟲、真菌或老年性)、重度宮頸糜爛或盆腔炎等,應於控制後施術。
3.子宮頸和(或)陰道潰瘍,未癒合時不宜手術;如潰瘍表淺、且位於切除範圍內者,亦可手術。
4.宮頸或宮體有惡性病變者。不宜作子宮脫垂手術。宮頸原位癌或很早期子宮體癌,可考慮經陰道切除子宮,修補陰道前、後壁。
5.月經期、妊娠期及哺乳期均不宜手術。月經淨後3~7d施術,則下次月經來潮前切口已癒合。如孕期手術,則子宮脫垂復發的可能性大。哺乳期組織脆弱,縫線易切組織,易出血,感染易擴散。
7 術前準備
1.術前數日喫富營養、易消化飲食、術前2d少渣飲食,術前晚餐少量爲宜,手術日禁早餐,以免術時嘔吐。
2.術前3d開始,每日用肥皂液輕輕擦洗陰道壁各部,後以清水衝淨,再用1∶1000新潔爾滅液沖洗,擦乾陰道壁。
3.手術前晚清潔灌腸。
4.手術前1天備皮,備皮範圍包括恥骨聯合、外陰部、大腿上1/3內側面臀部下面及肛門周圍;估計手術困難、需經腹部手術者,同時清理腹部皮膚。
9 手術步驟
9.1 1.經陰道子宮切除術及陰道前壁修補術
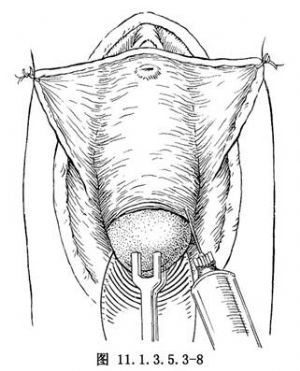
(1)常規消毒外陰及陰道,鋪蓋消毒巾。以金屬導尿管導尿。用4號絲線將兩側小陰脣縫於大陰脣外側皮膚上,以暴露前庭。用陰道拉鉤撐開陰道,暴露宮頸,再以雙爪鉗或組織鉗夾住宮頸前脣,向陰道外口牽引。注普魯卡因或生理鹽水加適量腎上腺素(高血壓者禁用)入陰道黏膜下、膀胱兩側等處(圖11.1.3.5.3-8)。陰道前壁的膀胱溝(圖11.1.3.5.3-9)下作弧形切開,兩側應達側穹窿。

(2)用彎剪刀自切口伸入陰道壁與膀胱壁之間,剪刀尖應靠陰道壁,一張一合,自膀胱分離陰道壁,小心向尿道口方向、直達尿道口下約1cm處。後縱形剪開陰道前壁。切口呈倒置的T字形(圖11.1.3.5.3-10)。

(3)用鼠齒鉗夾住已剪開的陰道前壁,向兩側牽引,暴露切口下的膀胱。鈍性分離,推開恥骨膀胱宮頸筋膜,達到恥骨直腸肌的內緣(圖11.1.3.5.3-11)。

(4)牽引子宮頸向下,可見膀胱附着於宮頸上。膀胱與宮頸交界處被覆一層筋膜,剪開此筋膜、並向兩側延伸(圖11.1.3.5.3-12)。

(5)用紗布包裹手指,分離膀胱與子宮頸間的松疏結締組織,上推達膀胱子宮腹膜反褶處,遊離膀胱(圖11.1.3.5.3-13)。

(6)用小長拉鉤將膀胱向上牽引,顯露膀胱子宮腹膜反褶,用彎血管鉗夾住腹膜,切開,並向兩側延長切口(圖11.1.3.5.3-14)。縫1針絲線留作腹膜邊緣的標記。

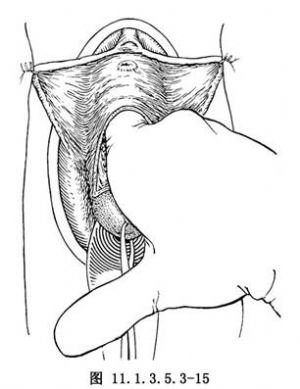
(7)推膀胱向上(圖11.1.3.5.3-15),隨即置拉鉤於腹膜腔,牽開切口,同時使膀胱向上側方,輸尿管亦隨膀胱上移,可免受損傷(圖11.1.3.5.3-16)。

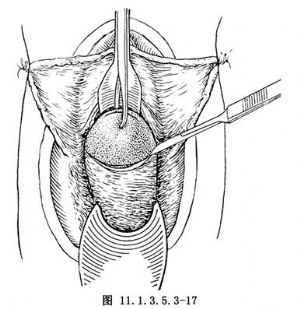
(8)將宮頸向前上方牽引,顯露宮頸後壁及陰道後穹窿。在陰道後壁與宮頸上皮接合處環形切開,兩側與前壁切口相連(圖11.1.3.5.3-17)。
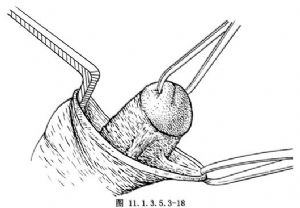
(9)向前上方牽緊子宮頸,從宮頸上剝離陰道壁,露出宮頸旁的主韌帶及後側方的子宮骶骨韌帶(圖11.1.3.5.3-18)。
(10)切開後穹窿部的腹膜,用手指向兩旁擴大切口,並伸入子宮直腸陷凹,檢查韌帶、附件及子宮有無粘連(圖11.1.3.5.3-19)。

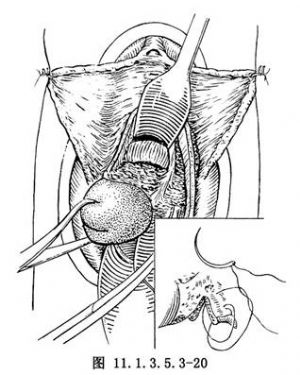
(11)用彎血管鉗夾住左側宮骶韌帶,切斷雙重縫合結紮(圖11.1.3.5.3-20)。
(12)用彎血管鉗夾住左側主韌帶,內有子宮動脈下行支,切斷,雙重縫合結紮(圖11.1.3.5.3-21)。

(14)將子宮體自前穹窿內或後穹窿內牽出,以3把長彎血管鉗緊鄰宮體左側緣夾住闊韌帶。包含輸卵管、圓韌帶和卵巢韌帶(圖11.1.3.5.3-22)。在內側1~2把鉗間切斷,用10號絲線雙重縫合、結紮。同法處理右側闊韌帶和輸卵管後,切除子宮。

(15)檢查卵巢有無異常,檢查各韌帶及輸卵管殘端有無出血、線結有無鬆脫(圖11.1.3.5.3-23)。

(16)牽引前縫於腹膜邊緣的標記線,露出腹膜切口邊緣,開始縫合盆腔腹膜(圖11.1.3.5.3-24)。

(17)用4號絲線從右側前腹膜穿針,逐一提起各殘端的牽引線,縫針逐一穿過各殘端組織,最後由後腹膜穿出,結紮。各韌帶及輸卵管殘端露於腹膜外。同法縫合左側腹膜。最後縫合兩側之間的腹膜,即關閉腹腔(圖11.1.3.5.3-25)。

(18)將兩側的圓韌帶、輸卵管、卵巢韌帶及子宮骶骨韌帶用4號絲線分別相對縫合,以加強盆底的託力。
(19)在陰道橫溝與膀胱溝之間的膀胱,如膨出嚴重,可用1-0鉻制腸線在其壁上做1次或2次荷包縫合;膨出較輕,可在膀胱表層筋膜上間斷縫合數針,均可縮小膨出的膀胱。然後將膀胱及尿道兩側的筋膜縫合於中線上(圖11.1.3.5.3-26),矯正膀胱和尿道膨出。

(20)剪除陰道前壁多餘的部分。以2-0鉻制腸線相對間斷縫合陰道壁。縫針穿過壁下各韌帶殘端,以防出現陰道壁下死腔。
9.2 2.陰道後壁修補術(Posterior Colporrhaphy)
修補陰道後壁的目的主要是將因子宮脫垂而擴大了的生殖裂孔縮小,即將兩側肛提肌緣縫合於直腸之前。
(1)將鼠齒鉗分別夾着兩側小陰脣內下方(約在前庭大腺管開口之下方),將兩鉗向中線併攏,以兩指伸入陰道、感到鬆緊適宜爲度,然後將鼠齒鉗向兩側提取拉開,用刀切開會陰皮膚與陰道後壁黏膜交界線(圖11.1.3.5.3-27)。

(2)用兩把鼠齒鉗分別鉗住橫切口的上、下緣,作爲牽引。在會陰體與陰道壁之間用剪刀稍加分離,隨即用彎剪刀沿正中線一張一合,分離陰道後壁與直腸,剪刀尖緊靠陰道後壁,避免損傷直腸(圖11.1.3.5.3-28)。

(3)用紗布包裹手指,將陰道後壁向上、外分離、暴露直腸及其側方的肛提肌(圖11.1.3.5.3-29)。

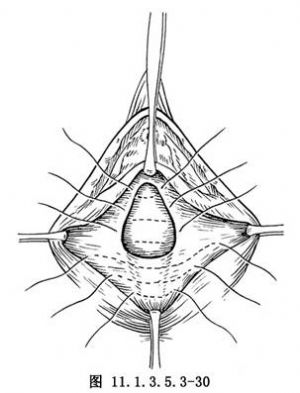
(4)直腸膨出重,在直腸壁上做一兩次荷包縫合,縮小膨出的直腸壁。後用2-0鉻制腸線,自頂端開始將直腸兩側的筋膜相對間斷縫合於直腸前的中線(圖11.1.3.5.3-30)。
(5)相對間斷縫合肛提肌內緣,在第一縫線結紮前,應先測試陰道腔,可容二指爲適宜。縫完後肛提肌裂縮小(圖11.1.3.5.3-31)。

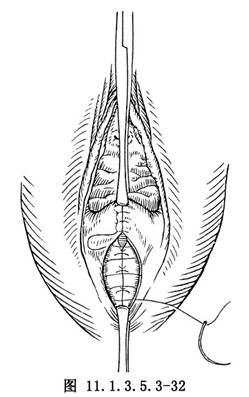
(6)沿虛線部位剪除兩側的多餘陰道黏膜。用2-0鉻制腸線、自頂端開始間斷縫合陰道壁。用絲線間斷縫合會陰的皮膚,或用腸線於皮下連續縫合(圖11.1.3.5.3-32)。手術結束後,陰道口應能通過二指。
10 術中注意要點
1.切開腹膜時,注意避免損傷膀胱。解剖關係不清楚時,以左手示、中指經後穹窿切口伸入盆腔,於子宮體前頂出腹膜反褶處,切開。
2.鉗夾子宮峽部兩側組織時,宜緊貼子宮,防止損傷輸尿管。鉗夾各韌帶、輸卵管組織不宜太多,以免滑脫。
3.各韌帶及輸卵管宜用3把鉗鉗夾,在內側1~2鉗之間切斷,殘端尚有兩鉗夾住,當不易滑脫。各殘端宜用7-0絲線縫合結紮2次,以防1次縫扎之線結滑脫。
4.各殘端在腹膜外以專用縫線相對縫合,但不宜用殘端之牽引線相互結紮,以防結紮不牢而松結。
11 術後處理
經陰道子宮切除術及陰道前後壁修補術術後做如下處理:
1.參考陰道前後壁修補術。
2.術後24h取去枕頭,頭平臥位,血壓偏低者宜垂頭仰臥位數小時,24h後平臥或半坐臥位。
3.因術時出血較多、術後亦可能出血,麻醉可致血壓降低,故應根據病情每半小時測血壓、脈搏1次,至6h平穩後,改1~2h 1次。手術經陰道進入腹腔,有感染的機會,應注意測量體溫。
4.術後當日靜脈滴入生理鹽水及5%葡萄糖液應達3000ml,術後1~2d每日靜脈滴入生理鹽水及5%葡萄糖液達2500ml。術後1~2d宜進流食,3~4d進半流質食物,第5日進普通飲食。
5.術後24h取出填塞在陰道內的紗布。
6.給予抗生素,持續1周。
12 併發症
12.1 1.出血或血腫
術時血管或殘端結紮不牢固,術後短時間內可發生大量出血,應拆開陰道壁縫線,尋找出血的血管,重新縫扎。如只少量出血,可用紗布填塞陰道壓迫止血,並用止血藥物如雲南白藥等。
12.2 2.創口感染
陰道皺襞多,故不易徹底消毒。術野小血管滲血的積聚,有利於細菌繁殖,術後有血腫形成,則更易發生感染。輕者陰道內有臭味的膿性分泌物流出,伴有陰道灼熱感;重者體溫波動、升高,陰道壁縫合處癒合不良或壞死,有膿性分泌物,可應用抗生素,引流,並保持外陰清潔。
12.3 3.泌尿道併發症
①尿少(<600ml/d),由於術後不願喝水或天熱汗多所致,應自靜脈補充生理鹽水或5%葡萄糖液;②尿道炎、膀胱炎,多因反覆導尿所致,有尿頻、尿急、血尿等症狀,給予抗生素、利尿劑等治療。