7 概述
顱腦火器性穿透傷合併顱內血腫者高達40%~50%。第二次世界大戰時Schorstein(1947)統計在傷後2~3天或更晚些清創的顱腦傷員中,顱內血腫的發生率爲4.2%。Barnett和Meirowsky報道朝鮮戰場美軍顱腦傷員治療中,認爲顱內血腫的發生率與傷後清創的時間有密切關係。傷後24~72h在後方醫院清創者,顱內血腫的發生率爲7%;傷後12~36h在後送醫院清創者,顱內血腫佔24%;傷後8h內經前方專科手術隊清創者,顱內血腫佔46%。提示顱腦火器性穿透傷顱內血腫的發生率很高,及早清創,可挽救許多傷員。火器傷顱內血腫的類型可分爲硬腦膜外、硬腦膜下、腦內、大腦縱裂(或鐮旁)和腦室內血腫5型(圖4.2.2.5-1)。
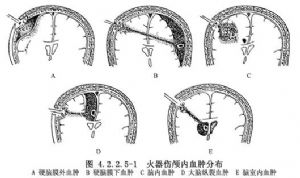
火器傷的各型血腫中以腦內(或腦傷道內)血腫爲多見,此點與閉合性顱腦傷的顱內血腫有所不同。CT掃描臨牀應用以前,戰時顱內血腫傷員的診斷主要靠顱內高壓和病竈症狀的出現,腦血管造影在戰時也多難做到。
戰時顱內血腫傷員的手術時機:傷員到達一線醫院時出現昏迷和一側瞳孔散大,應就地緊急鑽顱探查。如傷員有顱內高壓表現,可能合併顱內血腫,如後送需2~3天才可到達二線醫院時,則應在一線醫院開顱探查清除血腫;但如有直升飛機後送,對顱內高壓懷疑顱內血腫傷員,可送二線醫院,血腫清除和腦清創1次手術完成,避免傷員遭受多次手術痛苦。
8 適應症
火器傷顱內血腫清除術適用於:
1.傷員呈昏迷狀態,射入口同側瞳孔散大,或入口對側瞳孔散大,提示同側或對側存在顱內血腫,應緊急開顱探查。
10 術前準備
1.皮膚準備,先用肥皂及水洗淨頭部,手術前夕剃頭。術前禁食。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
12 手術步驟
12.1 1.頭皮切口
以射入口爲中心,多采用皮瓣切口。射入口頭皮缺損大、縫合困難、腦外露時,可採用轉移皮瓣,並設計切口。
12.2 2.顱骨處理
近入口和腦傷道近段內的血腫手術,採用擴大顱骨入口的骨窗開顱法。對於彈片或彈丸造成的對側大腦半球和同側半球遠隔部位以及大腦縱裂內的血腫,應選擇靠近血腫部位做骨瓣開顱。
12.3 3.硬腦膜切開
骨窗開顱後,硬腦膜外血腫即可被清除,而對硬腦膜下和腦內血腫,需將硬腦膜破口稍加修剪並延長切開以顯露血腫;骨瓣開顱者,尚需做硬腦膜瓣翻向與骨瓣相反的方向,以顯露硬腦膜下和腦內血腫。
12.4 4.血腫清除
一線醫院清除特急性或急性血腫中,由於各種條件的限制,應着重清除血腫,容易發現的淺部骨片可以摘除,一般不強調也不勉強做徹底腦內清創。血腫清除後傷情穩定時再送往二線醫院,再次手術完成腦清創,但專科手術隊或醫院做顱內血腫手術時,則應將血腫清除和骨片全摘除在1次手術中完成,避免多次手術。
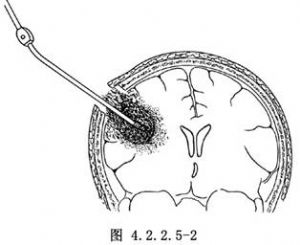
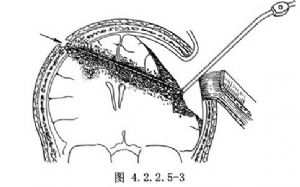
對處理近入口和傷道近段內包括腦室內血腫,經骨窗進入探查即可予以清除(圖4.2.2.5-2)。對發生於對側半球表面,同側半球遠隔部位或大腦縱裂內的血腫,經骨瓣開顱進入予以清除(圖4.2.2.5-3),血腫內和其鄰近停留的金屬異物亦一併摘除。
12.5 5.創傷縫合
一線醫院僅清除了顱內血腫,腦內骨片未摘除或未完全摘除,則硬腦膜不做縫合或修補,頭皮也不縫合或僅在其切口兩端縫合。專科手術隊在清除血腫和腦內異物後可以修補硬腦膜,頭皮做兩層縫合。
13 術中注意要點
1.血腫清除後,注意損傷的血管,如有活動性出血,以雙極電凝處理。如出血已停止,不必勉強尋找,防止增加腦損傷。
2.血腫清除中,由於前方醫院缺乏腦血管造影和CT檢查條件,不能準確地確定血腫位置。因此,如探查近側腦傷道未見血腫,則應考慮深部或遠隔部的血腫,繼續探查其他可能發生血腫的部位。
14 術後處理
1.術後有條件時,應進行ICU術後監護。無監護條件時也應嚴密觀察病人的意識、瞳孔、血壓、脈搏、呼吸和體溫變化,根據病情需要每15min~1h測量觀察1次,並認真記錄。若意識逐步清醒,表示病情好轉;如長時間不清醒或者清醒後又逐漸惡化,常表示顱內有併發症,特別是顱內出血,必要時應做CT掃描,一旦證實,應及時送手術室,清除血腫,徹底止血。有嚴重腦水腫者,則應加強脫水治療。開顱術中出血較多者,術後應注意補充血容量,維持正常血壓。但輸血、補液不宜過多過快,以免加重腦水腫。呼吸道應保持通暢,短期內不能清醒者應行氣管切開。術後應給予吸氧。
2.術後應常規攝顱骨X線平片,如腦內仍存留一些骨折片,可根據傷員的全身和創傷的局部情況,選擇適當時機再次手術。
3.累及運動區的腦損傷,癲癇的發生率很高,術後可預防性服用抗癲癇藥物3~6個月。
4.術後腦深部仍留有小彈片或少量骨片者,如恐手術加重損傷不予摘除時,爲了傷員安全,可間隔6個月~1年行CT複查,負傷超過1年,發生感染的可能性很少。
15 併發症
1.創傷感染 手術時間延遲,或清創不充分,腦內仍存留一些碎骨片、失活腦組織和凝血塊所導致。應控制感染和加強創傷局部處理,必要時再次清創。
2.腦突出 術後腦組織經骨缺損處向外呈蕈狀膨出,原因有腦腫脹和水腫,傷道性血腫或創傷局部感染等,應針對病因進行處理。由於外突的腦組織仍有生機、不宜切除,應在其周圍放置一棉圈以膠條固定保護。
3.腦膜炎 大多由於腦清創不夠徹底,遺留各種異物、失活組織和血塊等造成細菌良好繁殖條件。針對致病菌對抗生素的敏感性用藥,包括鞘內注射。
4.顱骨骨髓炎 創傷感染累及顱骨,形成邊緣性骨髓炎,亦見於來自額竇傷感染。創傷局部形成慢性竇道,常有死骨形成和合並硬腦膜外膿腫或肉芽組織。在感染被控制後,手術將炎症破壞的骨質廣泛切除到顯露正常硬腦膜處,創傷纔可治癒。
5.腦膿腫 顱腦火器傷腦內碎骨片存留者如未做清創,約有半數發生顱內感染,其中主要是腦膿腫,尤其多發生於骨片密集處。1cm以上的大彈片亦可引起腦膿腫。CT檢查可以瞭解膿腫的位置、大小和其被膜形成情況,及其與骨片或彈片的關係。治療根據膿腫被膜形成的情況,採用不同手術方法。
6.外傷性癲癇 致癲癇病竈大多位於腦膜腦瘢痕的邊緣區。應首先服用抗癲癇藥物控制,如大發作頻繁,藥物控制無效時,可以在腦電圖皮質電極的檢查下,尋找致癲癇竈,進行軟膜下橫纖維切斷或病竈切除。