6 概述
肝右葉切除術用於肝膽管結石的手術治療。 用肝部分切除治療肝內膽管結石,於1958年由黃志強教授首先創用。40餘年的實踐證明,肝部分切除術用於肝膽管結石症,兼收解除肝管梗阻(結石,尤其合併存在的肝膽管狹窄)和去除化膿性感染病竈的雙重效果,有效地提高了我國肝膽管結石的遠期治療效果。這一經驗已得到一致的肯定。
應用肝切除術治療肝內膽管結石的理論基礎,在於對肝膽管結石和(或)狹窄的深入,長時間的觀察與研究所得的認識。由於結石和(或)狹窄等阻塞因素的存在,使肝內膽管反覆發生化膿性感染,不僅加重結石和狹窄的阻塞,並加重肝實質的損害,導致肝纖維化,萎縮;感染急性發作時又易發生菌血症、感染性休克、膽源性肝膿腫、膽管潰瘍致膽道出血,病變晚期則可發生膽汁性肝硬化、門脈高壓症等一系列嚴重的後果。肝部分切除術去除阻塞和感染已造成嚴重損害的那一部分肝組織,它所帶來的好處遠優於肝內膽管結石清除術,是外科治療肝膽管結石聯合手術措施中的重要的組成部分。第三軍醫大學一院肝膽外科1963~1976年間手術並長期(平均8年)隨訪的66例採用肝部分切除術的病人,優良療效者58例爲96.6%。該院另一組1975年7月~1989年7月320例中,270例獲1~13年隨訪,遠期療效優良者爲84.6%。手術病死率爲1.8%,說明在肝膽管結石、狹窄外科治療中,肝部分切除術的重要地位與作用。
用以處理右肝管及其主要分支內結石的肝右葉切除術,具有一定的特點:①因結石阻塞和急性膽管炎反覆發作,肝右葉與其相鄰的周圍組織如膈、結腸右曲、右腎上腺、肝後下腔靜脈等有廣泛而緻密的粘連;②長時間的右肝管或其主要分支的梗阻和複發性感染常導致右肝大範圍損害,門管區纖維化,導致相應肝組織的萎縮;③左葉肝組織的代償性增大,使肝失去正常的形態和左右葉間的比例,並逐漸發生以下腔靜脈爲軸心的順時針方向的旋轉變化,從而使有病變的肝右葉被推擠至右後方,使顯露及手術分外困難;④肝右葉未表現纖維化及萎縮者,由於遠較肝左葉大而厚,加之炎症充血,致手術費時、創傷大、創面寬、出血或滲血多,術後併發症亦多。因而,肝膽管結石病施行肝右葉切除時,既要求定位準確,又要求手術技術嫺熟,而且對手術適應證的選擇也應嚴格掌握,從多方面考慮和衡量,力求手術安全順利,爭取近遠期效果優良。肝右葉內膽管結石的發生率比左葉低,因而應用肝右葉切除的機會亦相應減少。第三軍醫大學一院320例肝葉切除術中,肝右葉切除術只有34例,僅爲肝葉切除總數的10.6%,不及肝左葉切除的1/8。
7 適應症
當前對肝膽管結石病應用肝部分切除術手術指徵的掌握,較之30多年前更爲積極、靈活和廣泛,這是由於對本病認識的加深和對各種手術方式療效的評估比較及手術技術的發展的結果,主要手術指徵爲:
1.侷限於一側或一葉的肝膽管結石,難以用一般技術得到清除者。
2.一側或一葉肝膽管結石和(或)狹窄,伴有肝組織的纖維化,萎縮者。
3.一側或一葉肝膽管結石和(或)狹窄,伴有多發性肝膿腫或肝管積膿,膽(內、外)瘻形成者。
4.泛髮型肝膽管結石,以一側較爲集中或肝損害較爲嚴重者,可一側行肝部分切除,另一側行結石清除術。
5.位於一側或一葉的肝內膽管擴張伴結石者。
6.侷限於一肝段的肝膽管狹窄和(或)結石者。
7.一側或一葉肝膽管狹窄、結石或囊性擴張病伴有癌變者。
8.肝門部膽管結石和(或)狹窄爲了顯露、解剖肝門結構,需切除增生、腫大
的部分肝左內葉者。
8 禁忌症
1.肝膽管結石病,處於重症急性膽管炎狀態,尤其合併菌血症,感染性休克時,宜先行減壓、引流手術,不宜貿然施行肝部分切除術。
2.晚期病例,併發膽汁性肝硬化,門脈高壓的病人,在未得先期減壓、引流、降低門靜脈壓力以前,不宜首先施行肝部分切除術。
3.長期梗阻性黃疸、慢性脫水、電解質紊亂、並有明顯的凝血功能障礙的肝膽管結石病人,在未有效地糾正和引流以前,首先完成肝部分切除術有很大的危險性。
4.因一側膽管的長時間的梗阻、肝纖維化,萎縮,致一葉或一側(半肝)肝組織已達“自行切除”狀態的病人,若不合並結石或感染,已不需行肝部分切除。
9 術前準備
肝膽管結石、肝膽管狹窄尤其是有重症膽管炎反覆發作、長期梗阻性黃疸和膽外瘻的病人,局部和全身情況往往都較差,在進行各種檢查、診斷的同時,即應開始進行周到的手術前準備。
1.補充血容量,保持水鹽代謝和酸鹼平衡,尤其要注意對慢性失水和低鉀血癥的糾正。
2.加強和改善病人的全身營養狀態。給予高蛋白、低脂肪的飲食,並補充足夠的熱量、多種維生素。梗阻性黃疸病人要注射維生素K11。有的病人還需要補液、輸血。完全性膽外瘻和肝功能不全的病人,常需應用靜脈營養支持治療。
3.檢查凝血機制並糾正可能出現的異常。與肝功能檢查的結果一併進行綜合分析,對肝的儲備與代謝功能進行評價。
4.注意保護肝功能。反覆發作的膽道感染和長時間的梗阻性黃疸,常致不同程度的肝損害。若已有膽汁性肝硬化,更要注意積極的護肝治療。長期帶有外引流管的病人,若每日膽汁流量很多而顏色淺淡,常是肝功能不良的徵象。白、球蛋白比例的倒置,更說明整個肝的代償功能處於不利的狀況。若有脾腫大、腹水,更應先做護肝治療,待有一定好轉後,再考慮分期處理。
5.膽汁細菌學和抗菌藥物敏感性試驗的調查,以便更合理地使用抗生素。一些復雜病例,常需在術前2~3d開始全身應用抗生素,有助於防止手術或造影的激惹,激發膽管炎。若手術在膽管炎發作期進行,還應投用青黴素、甲硝唑(滅滴靈)等以控制厭氧菌的混合感染。
6.保護和支持機體的應急能力,有助於平穩渡過手術後創傷反應。這些病人屢遭膽道感染和多次手術的打擊,常有體質的耗損;而且多數有接受不同程度糖皮質激素類藥物治療的歷史,全身反應能力低下,應注意給予支持與保護。手術中應用氫化可地松100~200mg於靜脈內滴注,術後2d內可再每日靜滴50~100mg,常可收到良好的效果。
7.對帶有外引流管的病人,瘻口局部皮膚的準備要及早進行。對過長的肉芽組織,應予剪除。對局部的炎症和皮膚糜爛,要勤換敷料並於必要時溼敷。對有消化液溢出的瘻口,要應用氧化化鋅糊膏塗布保護。待瘻口清潔,皮膚健康時再行手術。
入院後應常規驅蟲。
術前宜放置胃管和導尿管。
9.處理好腹壁竇道。
10.術前做碘劑過敏試驗。
10 麻醉和體位
1.肝膽管結石病病人常有肝周圍炎症,持續硬脊膜外阻滯麻醉,不易得到滿意的肌肉鬆弛,而且牽拉肝臟,分離粘連,病人亦常有反應,有礙於手術的順利進行。因之,氣管內插管靜脈複合麻醉是最佳的麻醉方式,能滿足充分供氧,平衡通氣,穩定血壓和心肺功能,並能獲得滿意的肌肉鬆弛和良好的顯露。
2.一般取平臥位均能順利完成肝左葉手術,而肝右葉手術,尤其右後葉的肝部分切除術,由於粘連與肝變形變位,爲充分顯露肝右外後側,應取右側抬高45°的體位,並將右上臂抬高固定在頭架上。
3.肝部分切除術,尤其肝右葉的肝切除術時的輸液通道以頸靜脈或上肢靜脈爲佳,以避免翻動肝臟時,因下腔靜脈迴流受阻而引起的循環與血流動力學改變所帶來的危險。
11 手術步驟
1.病人右側墊高45°,取右肋緣下由劍突至右腋中線的長的斜切口,切斷肝圓韌帶和鐮狀韌帶後以組合拉鉤牽開右側肋弓(圖1.11.6.3.3-1)。

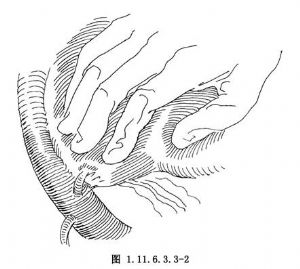
2.分離肝右葉與各組織間的粘連,向肝右方充分遊離。其右後上方應抵近肝後下腔靜脈之右側壁(圖1.11.6.3.3-2)。
3.切除膽囊後,分離並解剖肝十二指腸韌帶及肝門板,再進一步分離解剖膽囊板,使肝右葉肝門得以顯露。
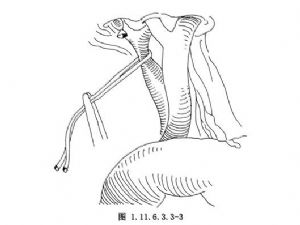
4.如能於肝橫裂之右角以血管吻合器械如心耳鉗或下腔靜脈鉗有效夾閉伴行於右肝管入肝的肝右動脈和門靜脈右幹,即可用以控制右半肝入肝血流,減少斷肝時出血,並保持手術野的清晰(圖1.11.6.3.3-3)。若因粘連、攣縮無法選擇性控制右半肝入肝血流時,則改用肝十二指腸韌帶上間歇阻斷全肝入肝血流。
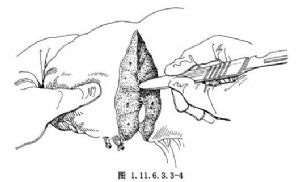
5.肝膽管結石是以炎症爲主的良性病變,肝切除術要求將因結石而狹窄梗阻或擴張的肝管和纖維化、萎縮的肝組織切除,以兼收解除梗阻、去除病竈的目的。纖維化的肝組織常有明確的界限,斷肝時應注意保護肝中靜脈,只切斷其右側分支。接近肝後下腔靜脈的結構,無須一一分離,可在距下腔靜脈1~1.5cm處斷肝(圖1.11.6.3.3-4)。