7 結腸相關解剖
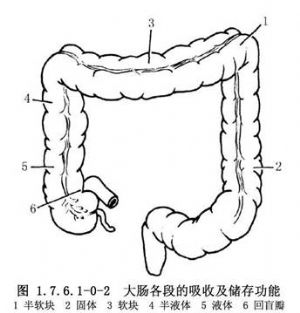
結腸長約1.5m,約爲小腸的1/4。結腸外觀上有4個特徵,易與小腸鑑別:①結腸帶:是結腸壁縱肌層集聚而成的3條縱帶,自盲腸端至乙狀結腸直腸交界處;②結腸袋:因結腸帶較短而結腸較長,引起腸壁皺縮成囊狀;③脂肪垂(腸脂垂):是結腸的髒層腹膜下脂肪組織集聚而成,沿結腸帶分佈最多,在近端結腸較扁平,在乙狀結腸則多呈帶蒂狀;④腸腔較大,腸壁較薄(圖1.7.6.1-0-1)。結腸分爲盲腸、升結腸、橫結腸及乙狀結腸等。結腸的功能主要是吸收水分和儲存糞便(圖1.7.6.1-0-2)。吸收作用以右半結腸爲主,因其內容物爲液體、半液體及軟塊樣,故主要吸收水分、無機鹽、氣體、少量的糖和其他水溶性物質,但不能吸收蛋白質與脂肪。若右半結腸蠕動降低,則加強吸收能力;橫結腸內若有硬的糞塊,常導致便祕。左半結腸的內容物爲軟塊、半軟塊或固體樣,故僅能吸收少量的水分、鹽和糖。若左半結腸腸蠕動增強,則降低吸收能力,常有腹瀉或稀便。結腸黏膜僅能分泌黏液,使黏膜潤滑,以利糞便通過。切除結腸後,吸收水分的功能逐漸由迴腸所代替,故主要對切除結腸的任何部分,甚至全部,也不致造成永久性代謝障礙。

盲腸位於右髂窩,爲升結腸的起始部,與迴腸末端相接,在其後下端有盲管狀的闌尾。迴腸突入盲腸處的黏膜折成脣狀爲迴盲瓣,它具有括約肌的作用,可防止腸內容物反流。盲腸全被腹膜所覆蓋,故有一定的活動性。若活動範圍過大,可形成移動性盲腸,並可發生扭轉,也可進入疝囊中。升結腸是盲腸的延續,上至肝右葉的下方,向左彎成結腸肝曲,其移行於橫結腸。升結腸前面及兩側有腹膜覆蓋,位置比較固定。但後面以蜂窩組織與腹後壁自右腎和輸尿管相隔。結腸肝曲內側稍上方有十二指腸降部,在右半結腸切除時,切勿損傷十二指腸,特別是有粘連時更應注意。橫結腸自結腸肝曲開始,向左在脾下極變成銳角,形成結腸脾曲,向下連接降結腸。橫結腸全被腹膜所包裹,並形成橫結腸系膜,同時藉此系膜連於腹後壁。結腸脾曲的位置較高,上方與胰尾及脾相接近,在結腸切除時須注意對胰、脾的保護。同樣,在脾破裂大出血及巨脾切除時,也應隨時防止結腸脾曲的損傷。降結腸自結腸脾曲開始,向下至左髂嵴處與乙狀結腸相接。降結腸與升結腸大致相同,只在前面和兩側被以腹膜。由於升、降結腸的後面均在腹膜之外,故在腹膜後有血腫存在時,須遊離結腸探查其腹膜外部分,以免遺漏造成嚴重後果。乙狀結腸起自左髂嵴,至第3骶椎上緣連於直腸。乙狀結腸的系膜比較長,故活動性較大,可能成爲腸扭轉的誘因之一。
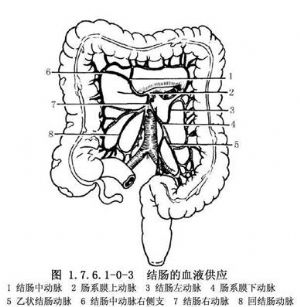
右半結腸的血液供應(圖1.7.6.1-0-3)來自腸繫膜上動脈分出的結腸中動脈的右側支、結腸右動脈和回結腸動脈。約25%病人無結腸中動脈,而由結腸右動脈的一支代替,有的病人有兩條結腸中動脈。橫結腸的血液供應來自腸繫膜上動脈的結腸中動脈。左半結腸血液來自腸繫膜下動脈分出的結腸左動脈和乙狀結腸動脈。靜脈與動脈伴行,最終注入門靜脈。有的結腸左動脈與結腸中動脈之間無吻合,也很少有邊緣動脈,此處稱Roilan點,手術時應加注意。淋巴管也與血管伴行,經過腸繫膜上、下動脈根部淋巴管至腹主動脈旁淋巴結,最後注入胸導管。因此,在根治結腸癌時,須將該部結腸動脈所供應的整段腸管及其系膜全部切除。
10 術前準備
1.飲食 術前3~5d進半流食,術前1~2d進清流食。
2.內服瀉藥 術前3d每晚口服25%硫酸鎂30ml或蓖麻油30ml。
3.機械性腸道灌洗 術前3d,每晚鹽水灌腸1次,術前晚清潔灌腸。
4.口服抗生素 下述方案可任選一種:①新黴素1g,紅黴素0.5g,術前1d 8時、14時、18時、22時各服1次;②卡那黴素1g,甲硝羥乙唑0.4g,術前3d,3次/d。
5.其他藥物 維生素K4~8mg,4次/日。注意水與電解質平衡。必要時,術前1d靜脈輸入適量的水與電解質溶液。爲避免結腸準備過程中營養供給不足,可用要素飲食替代半流食和全流食。要素飲食本身可導致輕微腹瀉,故應減少或不給瀉藥。如用要素飲食達1周左右,則口服瀉藥及腸道灌洗均可免除,但仍需服抗生素及維生素K。
6.全胃腸道灌洗法 手術前日中餐給流食,午餐後3h開始做全胃腸道灌洗。灌洗液爲等滲的電解質溶液或用溫開水1000ml加氯化鈉6g,碳酸氫鈉2.5g,氯化鉀0.75g配製的溶液,經胃管注入或口服,每小時灌入2000~3000ml,直到肛門排出的液體清潔無糞渣爲止。該法優點是快速、效果好並可免除飢餓狀態。缺點是易致腹脹,可引起水鈉瀦留,故心、肝、腎功能不全者不宜應用。
7.慢性潰瘍結腸炎患者,因術前和術後均有電解質損失,故術前應做各種血生化學檢查,如鉀、氯、鈉等測定,以便給予應有的糾正。因患者情況常不佳,應給適量高蛋白、高熱量、低渣食物,必要時給靜脈營養或要素飲食。根據病人治療情況,選擇適宜手術時間。
9.對迴腸造口患者要有特殊的心理準備,最好對已行此手術而恢復自如的病員進行訪問,並看其示範。應給病人觀看永久性迴腸造口的用具,並鼓勵病人閱讀有關這方面的資料和參加造口聯誼會的一些活動。
12 手術步驟
1.正中切口或左旁正中切口,從臍孔以上3cm或更高處開始,下達恥骨。
2.剖腹後,首先將大網膜向上翻起,靠近橫結腸結紮和切斷連於其上之血管,儘量保存大網膜;如爲癌腫病例,大網膜應與橫結腸一併切除,而不加保留。
3.遊離右半結腸。在離迴盲瓣10~15cm處,切斷迴腸末端及其系膜,切開盲腸、升結腸及肝曲外側之後腹膜,將結腸推向中線,儘量靠近腸壁切斷結腸系膜,以便以後覆蓋後腹壁顯露面,其他步驟見右半結腸切除術(圖1.7.6.1-1)。

4.遊離橫結腸及左半結腸。橫結腸亦同樣與橫結腸系膜分離,切斷脾結腸韌帶並結紮其中血管,以遊離脾曲。切斷降結腸和乙狀結腸外側之後腹膜,並將結腸向中線遊離如左半結腸切除術(圖1.7.6.1-2)。

5.切除全部結腸。根據情況,可遊離左、右輸尿管,並用橡皮片牽引保護,以防在腹膜後及盆腔中剝離組織時損傷。如無惡性病變,靠近腸壁切斷左半結腸系膜,並結紮其中血管。如直腸或左側結腸有惡性病變,則腸繫膜下動脈須靠近腹主動脈切斷和結紮,並切除左半結腸所有的腸繫膜。在直腸低處放一長直角鉗,近端亦放一長直角鉗(圖1.7.6.1-3),防止腸管切斷時污染,最後取出全部結腸。直腸殘端用粗絲線封閉(圖1.7.6.1-4)。對殘存直腸做銳性及鈍性解剖,分離至愈低愈好,使以後會陰部切除直腸時減少出血。

6.迴腸永久性造口術
(1)從迴腸末端腸壁附近開始向腸繫膜根部切開腸繫膜約8~10cm,並與兩側腸壁分離數釐米。若爲克羅恩病,應做活檢。用兩把有齒止血管鉗鉗住已剝去腸繫膜之迴腸,並在兩鉗間切除一段迴腸做病理檢查,如切去之迴腸檢查邊緣尚有病變,應再切去一段。
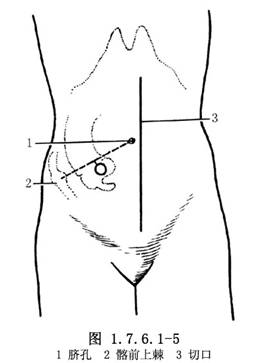
(2)在右下腹部,約在臍孔水平面下6cm,並離正中線約3cm,切去圓形皮膚一塊,其直徑約等於迴腸直徑的2/3(圖1.7.6.1-5)。
(3)通過此圓形孔,切開腹直肌鞘、腹直肌和腹膜,使迴腸近端恰能由此牽出。牽出迴腸約8~10cm,用肺葉鉗在腸腔中夾住腸壁固定一點,然後將黏膜向外翻出,以覆蓋下半段迴腸端(圖1.7.6.1-6A)。將翻轉之黏膜邊緣,用間斷縫線縫於皮膚上,其中一根縫線應穿過皮膚、黏膜和腸繫膜,而後結紮,以使外翻之黏膜獲得足夠的固定(圖1.7.6.1-6B)。爲防止膜內疝的發生和迴腸的退縮,應將迴腸近端之腸繫膜與側腹腔縫合。最後在迴腸造口處安置一透明的造口袋(一件式或兩件式均可)。

7.縫合後腹膜。結腸切除後,腹膜後顯露面應儘量覆蓋,但不應將周圍組織牽拉過緊。若切開的後腹膜邊緣不能完全縫合,則可部分覆蓋暴露面,而用縫線固定於後腹壁上。亦有人不主張縫合腹膜後顯露面。
8.關腹。最後將大網膜覆蓋小腸,若大網膜血循環受損,則應切除該部分大網膜。逐層縫合腹壁切口,腹膜腔兩側置雙導管引流,引流管分別在下腹壁兩側做小切口牽出。
13 術中注意要點
1.切口應向上腹部足夠延伸,使結腸肝曲、脾曲能清楚暴露,否則過度牽拉脆弱的腸管可導致穿孔及嚴重污染。
2.在遊離升結腸和肝曲時,應注意辨認十二指腸的腹膜後部分,用紗布鈍性從結腸系膜上將十二指腸分開。在分離中要確認右輸尿管的全長,從右腎向下至骨盆邊緣。
3.大網膜與橫結腸十分粘着,沿胃分開大網膜較沿橫結腸爲易。若術者將左手放入小網膜囊內,手掌向上,能更好地顯示胃結腸間的網膜,使操作容易進行。
4.在分離增厚的脾結腸韌帶時要特別小心,防止用力過度扯破脾包膜,儘量離開脾下極一些距離切斷脾結腸韌帶。
5.當闌尾部位和右結腸的血供切斷後,末端迴腸可被進一步遊離,在分離中要始終看清輸尿管以防損傷。
6.準備做迴腸造口時至少有7cm長的迴腸需清除血供,切斷此段迴腸的血供應十分小心,幾乎一次一根血管,保持腸繫膜緣一定距離間有較大的血管弓。對肥胖患者,需要遊離更多的數釐米無系膜的迴腸,以便能獲得必要的長度。
14 術後處理
直腸、結腸全切除、永久性迴腸造口術術後做如下處理:
2.膀胱持續引流至少1周。
3.持續使用抗生素5~7d。
4.若曾用類固醇治療,應在術後繼續使用。
5.術後應經常從透明的迴腸造口袋觀察造口是否爲粉紅及有生機的顏色。迴腸造口後應嚴格記錄出入量,同時每日測定電解質,因爲有富有電解質的液體大量丟失。若第1個24h內造口無功能或功能不佳,可用戴手套的小指伸入探查。偶有液體的過量丟失,則需靜脈補給大量液體、電解質和膠體,以維持水與電解質平衡。
15 併發症
2.迴腸造口的併發症 如同結腸造口樣,有造口脫垂、狹窄、缺血性壞死及回縮等併發症,因此在術中及術後要警惕這些併發症的發生。
3.尿瀦留 Miles術後,所有病人均出現程度不等的尿瀦留,尤以盆腔後部內臟整塊切除術後或盆腔側壁髂內淋巴結廣泛切除後更爲嚴重。其原因是:①膀胱神經供應的損害:表現爲逼尿肌鬆弛、膀胱頸收縮和膀胱膨脹感覺消失等。膀胱測壓發現在充盈膀胱時壓力不斷增高,膀胱容量增大,往往無膀胱膨脹和鑑別冷熱的感覺。多數病例在留置導尿管、不使膀胱膨脹並嚴格控制尿路感染下,逼尿肌張力多能逐漸部分恢復;術後2~3周,在排尿時如能用力收縮腹壁肌肉,並在恥骨上以手法加壓,膀胱可能較滿意地排空,形成所謂自主性神經原膀胱:最後殘餘尿逐漸減少,直至60ml以內。②膀胱後移位:直腸切除後,在盆腔後部骶骨前遺留下一個很大的空腔,在仰位時,膀胱由於缺乏支持而向後、向骶前凹傾斜移位,使膀胱和尿道成角較正常爲顯。當病人離牀後,排尿困難有時就能好轉,因此術後應儘量鼓勵病人在俯位或起立排尿。③膀胱底部及其神經供應的損傷:這可致逼尿肌暫時失去收縮力,若是輕度損傷,如在術後留置導尿管7~14d,往往能使膀胱收縮力恢復正常。
4.會陰傷口的併發症
(1)會陰部創面出血:早期出血多由於手術時止血不徹底或結紮線脫落所致,骶前靜脈叢曾損傷的病例較易發生。如出血較多,輸血不能糾正者,應再次手術止血。在全身麻醉下取頭低膀胱截石位,拆除全部縫線,用熱鹽水(50℃)沖洗創面清除血塊後,出血點以電凝或縫扎法控制,並加引流。如出血仍不易控制,可用長紗條或碘仿紗布填塞骶前腔壓迫止血。術後5~7d逐漸取出。
(2)會陰部創口延遲癒合:常見的原因爲創面感染,結紮線等異物的殘留,以及引流的外口太小所致。因此會陰部手術儘量用電刀止血,減少異物存留。如術後1個月仍有很深的會陰部竇道,應擴大外口進行詳細檢查,去除壞死組織和結紮線等異物,並對不健全創面進行搔刮。
5.急性腸梗阻 常由於:①未封閉造口腸袢與腹側壁所形成的空隙,引起內疝。若採用腹膜外結腸造口法,多可避免此併發症。②小腸與造口的結腸或盆腔腹膜等處粘連。術中若將小腸排列好,並將大網膜覆蓋好,常可減少此併發症。③盆底腹膜縫合處裂開,小腸脫出。此併發症很少見,若仔細縫合盆底腹膜,多可避免此併發症。