7 概述
近年來,由於顯微神經外科技術的提高,經翼點入路在顱內腫瘤及動脈瘤手術中的應用日益廣泛。對顱咽管瘤切除術而言,由於這種入路稍加改變就能充分地顯露視交叉前後、視神經-頸內動脈間隙及頸內動脈外側間隙,甚至小腦幕邊緣及頸內動脈分叉部附近的結構,故其適應證較寬。有人(Yasargil,1990)將其用作切除各種顱咽管瘤的主要手術入路(圖4.3.1.3.3-1~4.3.1.3.3-4)。
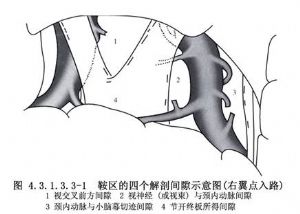

10 手術步驟
10.1 1.頭皮切口與骨瓣
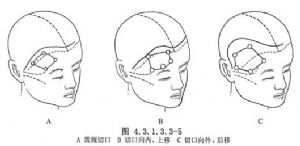
頭皮切口多在髮際內。骨瓣儘量接近顱前、中窩底部,以便抬起額葉與顳葉。蝶骨嵴外側儘量切除。有時切口和骨瓣的位置還可依腫瘤位置和大小不同而稍加改變。如腫瘤向中線擴展,在視交叉前、後瘤體較大,侵及第三腦室底部,或延至對側視神經外側者,可採用冠狀頭皮切口,骨瓣向內上方移達矢狀竇緣,即額下-翼點聯合入路。腫瘤向外擴展,達同側鞍旁,或腦室旁型顱咽管瘤及向鞍後擴展者,切口可向外、後移動,必要時暴露顳葉底部後方及小腦幕(圖4.3.1.3.3-5A~C)。
10.2 2.腫瘤顯露
切開硬腦膜後,首先應貼近額葉開放側裂池,放出腦脊液,牽開額葉和(或)顳葉,顯示同側視神經與頸內動脈。如腫瘤爲腦室旁型或瘤體較大向鞍後擴展,則應於較高處分開外側裂,並打開側裂池根部,以充分顯露頸內動脈分叉部、大腦中動脈與大腦前動脈近端,並開放視交叉前間隙、視神經-頸內動脈間隙與頸內動脈外側間隙,顯露大腦前、中動脈,後交通動脈、脈絡膜前動脈、動眼神經與向鞍旁擴展的瘤體(圖4.3.1.3.3-6)。如腫瘤位於鞍後接近中腦前方,還應切開Lilie-quist膜進入腳間池,必要時還可切開小腦幕遊離緣,打開橋腦前池及環池,顯示向鞍後延伸的瘤體及基底動脈分叉部、大腦後動脈、小腦上動脈、大腦腳和橋腦。
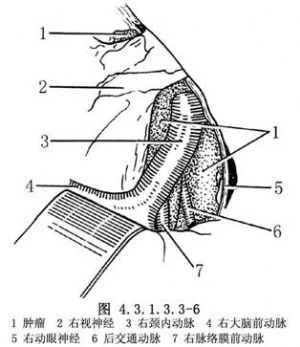
10.3 3.腫瘤切除
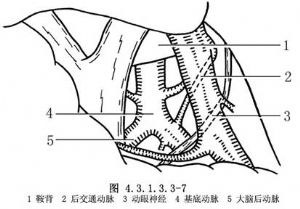
與經單側額下視交叉前方入路顱咽管瘤切除術基本相同,但由於本入路能較充分地顯露瘤體及周圍結構,故可更徹底地切除瘤體,達到全切除。但需注意保護周圍結構,採用銳性分離,每次切除的瘤塊不可過大,巨型顱咽管瘤的囊壁應分塊切除。切除每個間隙的瘤體時,均應調整好手術顯微鏡的方向,使之暴露清楚,不可鈍性分離或盲目用力牽拉。對於延伸向鞍旁的腫瘤,則應於切除視交叉前方的瘤塊後,調轉手術顯微鏡的方向,經擴大的視神經-頸內動脈間隙,或頸內動脈外側間隙進行切除。這時應注意保護後交通動脈、丘腦穿通動脈、脈絡膜前動脈,勿使損傷。動眼神經常於頸內動脈外側間隙橫行越過腫瘤表面,應於其上方或下方的間隙分別切除腫瘤。動眼神經非常脆弱,稍加牽拉便可損傷,故操作尤需輕柔。延伸至腳間池與橋腦前池的瘤塊,常與基底動脈、大腦後動脈、小腦上動脈、橋腦相粘連,須細胞分離,分塊切除(圖4.3.1.3.3-7)。
視交叉後方(前置型視交叉)的囊性腦室內及腦室旁型顱咽管瘤如採用本入路切除,則需開放側裂池、頸動脈池,顯示前置型視交叉、大腦前動脈第1段、前交通動脈和擴張的終板。由於腫瘤向前壓迫常使終板變薄,向前膨出,且顏色變黑。切開終板和一層極薄的第三腦室壁,便可顯示囊性腫瘤。穿刺囊腔,抽出囊液,分離並完全切除腫瘤囊壁。
10.4 4.關顱。
11 術後處理
1.術後嚴格記錄出入量,尿崩症是常見的併發症。如有尿崩者,可先給予雙氫克尿噻或氨苯蝶啶口服,3~5天后症狀可消失。嚴重者可給予垂體後葉素。同時還應注意血電解質變化,隨時予以糾正。
2.成人口服地塞米松10~30mg/d,2~3天后改用潑尼松5mg口服,每日3次。如垂體功能減退不明顯者,一般2周後停用。
3.預防上消化道出血。因下丘腦損傷或使用大量激素,術後消化道出血時有發生。頰骨人可有黑便,嘔吐咖啡樣物,甚至可能急性胃穿孔。遇有上述狀況應及時停用激素,給予鼻飼冰水加腎上腺素、雲南白藥等。靜脈給予維生素K。術後對可能有消化道出血傾向者,可預防性使用洛賽克靜滴。
4.對生長緩慢的兒童,可給予甲狀激素或生長激素促使兒童長高。
12 併發症
12.1 1.視力損害
是顱咽管瘤全切或次全切除最主要的神經障礙。決定其能否恢復的主要因素是手術前視力損害的程度及持續時間的長短。一般手術前視力全部喪失超過1周者,即使手術未加重視路神經組織的損傷,也不易恢復。術前尚保留部分視力且爲時不長者,如手術未加重,則術後視力視野損害多可逐漸恢復。
12.2 2.尿崩症
顱咽管瘤切除手術中,垂體柄及漏斗損傷或中斷的發生率較高,尿崩症的發生、治療與替代療法已成爲術後處理的重要課題。手術後臨牀觀察及動物實驗證實,垂體柄切斷後可出現3個時期:①即刻性多尿:在手術後數分鐘至數小時後出現,可持續數小時至數天,爲神經垂體創傷性休克所致的抗利尿激素(ADH)釋放障礙的結果。②間歇期:術後第1~3天內尿量排出正常,可能由於下丘腦-垂體神經束壞死及退行性變,使貯存於神經組織內的ADH釋放,血ADH水平重新升高所致。此期用垂體後葉素進行替代治療需減量,以免造成體內ADH水平過高,引起反彈性水中毒,出現體內水分貯留、低滲血癥、稀釋性低血鈉,造成嚴重的下丘腦與額葉水腫。因此,需結合血、尿滲透壓、尿比重與尿排出量,及時調節輸液量與ADH的替代治療。③永久性尿崩症:在手術後數日出現,由神經原退行性變達到神經核,使ADH分泌減少所致。
尿崩症的治療,主要使病人排尿量控制在每日3000ml以內。輕者可補充輸液,並給予噻嗪類藥物(如雙氫克尿塞等)。此藥爲利尿劑而治療尿崩症,其原理尚不清楚,給藥後尿量可減少一半。此外尚可給予卡馬西平、氯磺丙尿(是一種降血糖藥,有抗利尿作用)等。如損傷較重則需給予垂體後葉素(天然加壓素)作爲激素替代療法,效果較爲確切,同時注意水、電解質平衡,防止鈉瀦留,限制鈉鹽入量,補充鉀鹽。症狀持續較久者,可給予長效尿崩停。近年還有經過改良的人工合成的加壓素類似物DDAVP(desamino-8-D-arginine vasopressin,簡稱彌凝),其作用較天然垂體後葉素作用大而持久,且無血壓升高等不良反應,早期可給予其靜脈滴注劑,一次給藥後效用可持續18h。病人清醒後可改爲口服或鼻腔內噴霧,其藥量相當於靜滴的10倍。10%~15%的病人,垂體柄切斷後3年內可恢復,這可能與下丘腦視上核、室旁核內巨細胞又形成新的神經血管單位有關(Antunes,1979)。
12.3 3.垂體功能減退
嚴重者出現垂體功能低下危象,需根據病情,採取緊急的搶救措施。其中最主要的是腎上腺皮質功能減退,與手術密切相關。一般術前探查已有腎上腺皮質功能低下者,術前給予激素進行準備,術中給予補充。一般腦部手術後早期給予大劑量可的松作爲手術應激療法,繼續3~4天,然後減至維持量且改爲口服。這時給予大劑量激素,還可起到抗腦水腫的作用,可給予地塞米松或甲潑尼龍(methylprednisolone)。後者起效更迅速,15min即達血漿濃度高峯,且鹽皮質激素樣作用弱,短期使用時下丘腦-垂體-腎上腺軸無影響,較前者更適宜大劑量衝擊治療,待病情平穩後逐漸減量,且在腦水腫消退後不再爲此繼續給藥。但對於垂體柄損傷或切斷的病人,則需持續給予適當維持量(相當每日氫化可的松10~30mg)作爲替代治療,並在某些誘因(感染、疲乏等)侵襲時適當增加藥量,以免病勢加重。60%~80%垂體柄切斷的病人可發生甲狀腺功能低下,需用甲狀腺素替代治療。此外,年輕婦女及青春期男性還需給予促性腺激素的替代治療,以免其FSH、LH分泌不足而產生症狀(如婦女閉經、男子性功能低下等)。
12.4 4.下丘腦損害症狀
可表現多種多樣,如嗜睡、熱量代謝調節失常等。此外,對於經終板入路手術的病人,尤其在兒童及青年中,常於術後1~6個月出現中樞性食慾失常,表現爲貪食等,可行激素及對症治療。