4 別名
顱底區腫瘤手術;surgery of tumors of the cranial base
8 適應症
顱底腫瘤手術適用於:
1.顱內腫瘤侵犯顱底和頜面頸部,如腦膜瘤、神經纖維瘤、軟骨瘤及畸胎瘤等。
3.顱外腫瘤侵犯顱底。如上頜竇惡性腫瘤侵犯顳下窩及顱底;腮腺惡性腫瘤侵犯顱底;頜骨肉瘤、軟骨肉瘤及頜面部軟組織肉瘤累及顱底以及外耳、中耳和顳面部皮膚鱗癌侵犯顱底等。
10 術前準備
1.X線片檢查 用以了解顱、面骨受累情況,可根據腫瘤所在的部位和範圍,選擇不同投照位置的X線平片、體層片。常需作經股動脈的頸動脈和腦血管造影,藉以判斷腫瘤與頸內動脈和頸內靜脈的關係。必要時作CT掃描或磁共振成像檢查,可以更清楚地瞭解腫瘤在顱底、顱內侵犯的範圍。
2.腦神經檢查 應常規檢查Ⅰ~Ⅻ對顱神經有無功能障礙,這對分析和了解腫瘤累及的部位和性質有重要參考意義。
3.如術中有可能結紮頸內動脈者,術前要作頸動脈壓迫試驗和訓練,直至可耐受30min以上,並經腦電圖、腦血流圖及頸動脈造影,證實患側大腦已建立良好的側支循環,方可進行手術。
4.術中如需切除上頜骨或下頜骨者,術前要作好齶護板或斜面導板以及頜間結紮用裝置,以便術後戴用。
5.術前作口咽部和腫瘤的細菌培養和藥敏試驗。在術前1d給予青黴素、氯黴素或磺胺嘧嘧啶鈉,預防感染。
6.術前1~2d潔牙。用漱口藥水漱口,用抗生素液滴耳、鼻,並清潔耳道與鼻道。
8.根據手術範圍,充分備血。
12 手術步驟
12.1 1.切除顱底前區腫瘤的手術步驟
(1)切口:採用向下延至耳前的冠狀或半冠狀切口。如同時要做頸清掃者,則將切口向下延至頸部,呈S形。如需去除部分巖骨,可將切口置於耳後,橫行切斷外耳道,將耳隨同皮瓣向前翻起(圖10.15.1-8)。

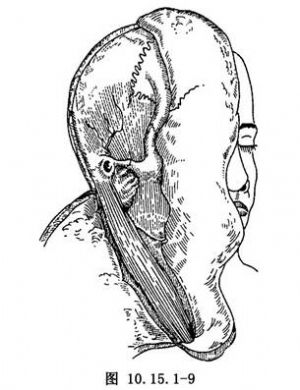
(2)翻瓣:將頭皮瓣用典型的方法翻起。在面頸部則向前翻轉皮瓣,前面解剖到眶外側緣(圖10.15.1-9)。
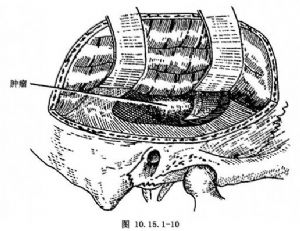
(3)開顱:掀去額顳部骨瓣。將顳葉向後拉直至顯露腫瘤。輕巧的解剖可將其分離。用咬骨鉗咬除顱骨的側面,直至顱基部,以獲得更好的顯露(圖10.15.1-10)。
(4)擴大進路:做保留面神經的全腮腺切除術。將下頜骨升支去除,以獲得良好的顯露。如計劃將下頜支重新植回,則應保持其嚼肌附麗,以維持其血供。同樣,將顴弓的前後端截斷,並移去。如此,則可能從下面看到腫瘤(圖10.15.1-11)。

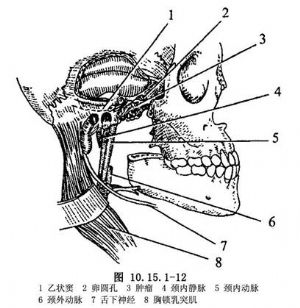
(5)頸清掃術:在一些病例,由於腫瘤已擴展至頸部或爲了便於識別進入顱底的組織,作根治性頸清掃術(圖10.15.1-12)。
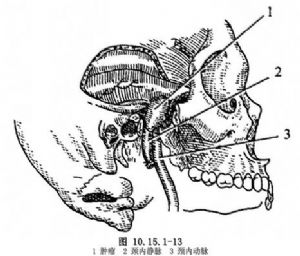
(6)顯露顱底腫瘤:從耳前開始,在面神經的深面沿着顱基部解剖直至腫瘤所在的部位,切斷頸內靜脈,保護頸動脈。在多數情況下,可以在腫瘤從顱骨穿出的周圍完全切除。在良性腫瘤,如神經纖維瘤,用咬骨鉗除去顱底,直到顯露出腫瘤及其包括的骨孔(圖10.15.1-13)。
(7)需要時應探查眶外側壁,甚至去除此壁,也可同時整塊去除眶內容物(圖10.15.1-14)。
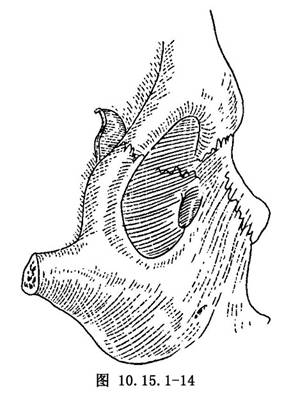
一些較惡性的腫瘤,需將顳骨巖部作部分或全部去除。有包膜的腫瘤,如神經纖維瘤,可將其剜除。
將顳骨放回原處,用金屬絲固定。腫瘤摘除所遺留的無效腔,容易形成血腫和導致感染,因此要用有良好血運的胸鎖乳突肌瓣填塞。將頭皮縫回原處,並用負壓引流。如截斷的下頜支尚保留着肌肉蒂,應放回原處,並作固定。如果完全截下,則不應放回原處,因爲它常形成死骨。
12.2 2.切除顱底中區腫瘤的手術步驟
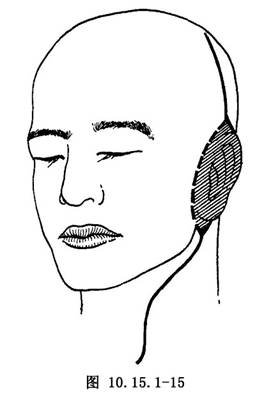
(1)切口:在頭皮上作一個很長的切口,以便於翻起顳骨瓣,切口向下至耳區,在此處常需犧牲一部分皮膚或外耳,繼續向頸部延伸,形成S形切口(圖10.15.1-15)。在多數情況下,先施行頸淋巴清除術,反使此處的手術簡化,因爲可更易查清位於顱底的組織。
(2)翻瓣、開顱:翻起頭皮皮瓣,移去顳骨骨瓣。如此則顯露了顱中窩。從顱底抬起顳葉。自鼓室蓋分起硬腦膜。此處的硬腦膜如被侵犯,顯示預後不良(圖10.15.1-16)。

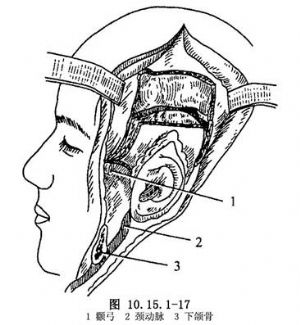
(3)擴大進路:爲了顯露,去除腮腺、面神經和部分下頜升支。切斷和結紮頸內靜脈。從下面沿着顱底進行巖骨前面的解剖。用咬骨鉗向枕骨大孔去除此區的骨質。
在巖骨的後方截除顱底骨,但要非常細心地避免損傷側竇。可將側竇分出並結紮。應在結紮頸內靜脈之前結紮側竇,如先結紮頸內靜脈會使側竇的壓力大爲增加(圖10.15.1-17)。
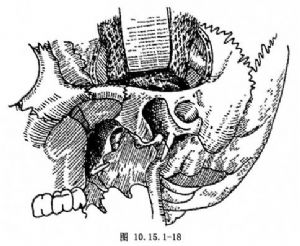
(4)顯露頸內動脈:當頸內動脈在顱內從巖骨管經破裂孔出來和當它在顱底部從下面進入骨管處顯露頸內動脈(圖10.15.1-18)。
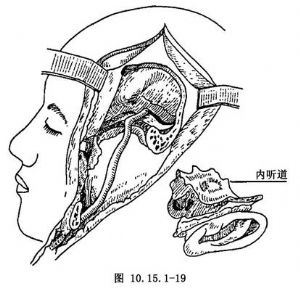
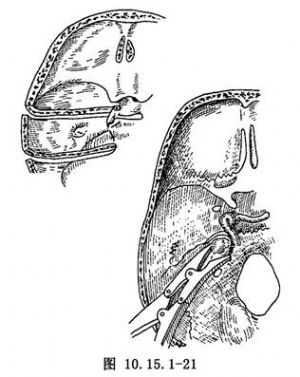
(5)去除巖骨:聯合應用骨鑽和咬骨鉗,從上面和下面進行操作,切除巖骨內管的內壁。用一個薄的金屬條牽開器保護頸內動脈,很小心地完成這一步。將巖骨輕巧地處理直至其鬆動並能與頸解剖標本一併去除(圖10.15.1-19~10.15.1-21)。

12.3 3.切除顱底後區腫瘤的手術步驟
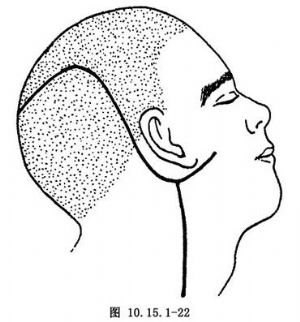
(1)切口:採用蒂在下的後頭部皮瓣,切口的前臂可向下延伸到頸部,以便顯露向下擴展的腫瘤。在耳下作一個向前的小橫切口,便於分離和確定面神經的部位(圖10.15.1-22)。
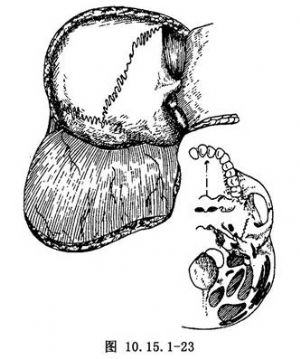
當組織瓣向下翻起時,會越來越厚,尤其是當從縱行轉變爲橫行、沿着顱底向枕骨大孔分離時。這是由於從骨面上剝離了枕肌、胸鎖乳突肌、頭長肌等許多肌肉的緣故(圖10.15.1-23)。
(2)開顱:掀起後骨瓣,用咬骨鉗咬除下面的骨質,以便推起小腦,顯露腫瘤(圖10.15.1-24)。
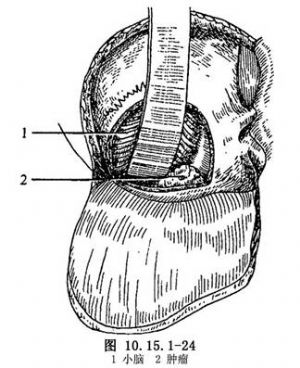
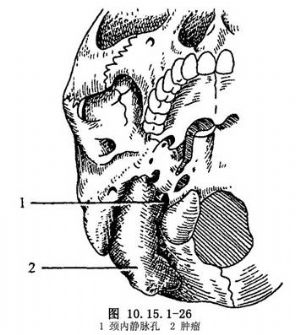
(3)顯露面神經:通過耳下橫切口,找到和拉開面神經。圖片顯示腫瘤的部位與顱底的關係(圖10.15.1-25,10.15.1-26)。

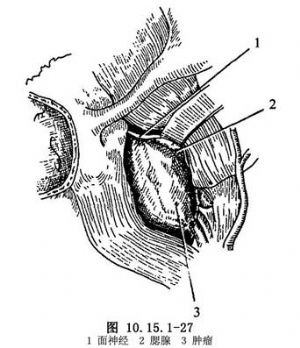
(4)顯露腫瘤:切除或拉開腮腺的下部。腫瘤位於下頜角後方,並被胸鎖乳突肌部分掩蓋。腫瘤向上擴展到顱底,並向下向內擴展。在多數病例可結紮頸內靜脈,然後從頸內動脈和咽側壁上分離腫瘤(圖10.15.1-27)。
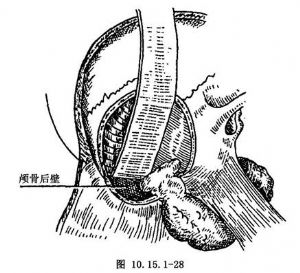
(5)切除腫瘤:向上分離至顱底頸靜脈孔處。除去後面所有的顱底骨至頸靜脈孔邊緣並去除其邊緣,整塊切除腫瘤的顱內部分、頸內靜脈和腫瘤的顱外部分。如已侵犯某腦神經,也應切除(圖10.15.1-28)。
(6)關閉傷口:即使將骨瓣放回原處,還會遺留下一些缺損。而且,由於去除了腫瘤,還有顱外的軟組織缺損。爲了修補骨缺損和消滅無效腔,以及減少感染的機會,可以採用胸鎖乳突肌肌瓣轉移,充填無效腔。關閉頭皮切口,放置負壓引流(圖10.15.1-29)。

13 術中注意要點
13.1 1.降低腦壓
腦壓偏高時難以進行顱內操作。降低顱內壓常用的方法有:①術前作腰椎穿刺引流腦脊液,並留置硅膠管以備緩慢引流;②開顱時快速靜注20%甘露醇250ml;③直接切開硬腦膜,放出適量腦脊液;④由麻醉醫生採用過度換氣的方法。
13.2 2.減少出血
顱頜聯合切除的手術失血量多達4000~5000ml,故需充分配血備用。採用低溫麻醉和降壓麻醉,術中結紮頸外動脈及有關分支等方法可以減少術中出血。顱前窩底與上頜骨聯合切除術中出血主要發生於上頜骨切除時,故應先作顱內切除爲宜。在顳下嚥旁區切除時要注意莖突深部內側的頸內動、靜脈,防止誤傷,引起大出血。頸內靜脈出血時,可先用紗布壓迫止血,細心分離破口的周圍和遠心端後,鉗夾、結紮止血。如破口已接近顱底頸靜脈孔處,其遠心端已無法結紮時,也宜暫時用紗布壓住,繼續切除腫瘤。最後可用可吸收止血紗布(綾或海綿)填壓出血處,然後用長碘仿紗條填塞,紗條一端置於皮膚切口外,術後10d小心抽除。
13.3 3.防止和處理硬腦膜撕裂
分離篩板、眶上裂或顱縫時,常因硬腦膜嵌入、粘連而易發生撕裂。如腫瘤已侵犯硬腦膜,切除後即造成硬腦膜缺損。小的硬腦膜裂口一般可直接縫合,較大的裂口需用肌肉填塞並仔細縫合。無法縫合時,需用顱骨膜、顳筋膜移植修復。
13.4 4.避免發生呼吸及循環功能障礙
如開顱時顳額部骨瓣過小,顯露不充分,操作不細心或顱內壓未降下來致硬腦膜張力大,勉強操作,常使腦組織受壓或牽拉過重,導致呼吸及循環障礙。一旦發生這種情況應立即中止手術,並針對原因及時處理,待情況好轉後再進行手術。
14 術後處理
顱底腫瘤手術術後做如下處理:
1.安排特護3d,嚴密觀察病人生命體徵的變化。
2.20%甘露醇250ml靜注2~3/d,連續3d。
3.持續或間斷給氧。
5.引流管在術後48~72h拔除。
7.鼻飼5~7d。
8.7d後拆除切口縫線。
15 併發症
15.1 1.腦脊液漏
主要原因是術中硬腦膜損傷修補不完善。少量的腦脊液漏可望在7d左右自愈。或經腰椎穿刺持續引流幾日後停止,嚴重的腦脊液漏多需作二期手術修補。
15.2 2.硬膜外血腫
主要原因是術中止血不完善,術後未置引流管或因輸血多,血凝能力差,術後未用凝血劑。術後應嚴密觀察病人的意識、瞳孔大小及對光反應、血壓、脈搏、呼吸及肢體活動情況。如有煩躁不安、意識改變、患側瞳孔散大或縮小、血壓升高、呼吸及脈搏變慢及對側肌力減弱或肢體活動異常等,應及時手術探查,處理出血點,妥善安置引流,使用凝血藥物。
15.3 3.感染
術後有可能發生腦膿腫、腦膜炎、面頸部蜂窩組織炎及肺炎等。應用敏感的抗生素及磺胺類藥物加以預防。術後多翻身,鼓勵病人咳嗽,早期下牀活動等有助於防止肺炎的發生。對於呼吸道分泌物多而黏稠,病人衰弱不易自行咳出者,應作預防性氣管造口術,加強氣管內分泌物的抽吸。