6 概述
顱內任何佔位病變,無論是腫瘤性的還是非腫瘤性的,大都需要做出病理學判斷。明確的病理學診斷是神經外科醫師決定如何治療、是否手術的依據,也是確定放療和化療的先決條件。藉助腦立體定向儀,可在手術侵襲很小的情況下,準確獲得腦內病變組織,尤其是腦內小病竈,從而明確其病理性質,進行正確的治療。目前,立體定向活檢術已得到廣泛應用。
普通X線定位的立體定向活檢術,神經系統併發症(腦室造影引起的顱內壓增高、碘過敏,穿刺造成的損傷、腦水腫、腦內血腫)爲5%~10%,而CT、MRI引導的立體定向活檢術併發症僅爲1%~4%。Kelly等(1991)報告543例腦深部腫瘤活檢:確診率達98%,死亡率0.2%,併發症0.4%。Barnett等(1997)報告218例,併發症3.7%,無手術死亡。海軍總醫院(2001)進行CT、MRI引導立體定向腦深部活檢605例,確診率爲97.5%,併發症2%,死亡率0.5%。
隨着活檢器械和診斷技術的發展,立體定向腦內病變活檢準確率不斷提高。因而對於診斷不明確的顱內深部浸潤性腫瘤,開顱手術前應考慮先行立體定向活檢術。
腦內病變活檢術採用的定向儀主要分兩類:一類爲小型,設計簡單,固定在顱骨鑽孔上,主要參照X線攝片顱骨標誌點定位;另一類爲大型,設計複雜,有一圓形或矩形框架套在病人頭部,靠螺釘尖鑽入顱骨板障將其固定,框架上的參照點供X線、CT及MRI檢測定位。此處主要介紹普通X線定位的立體定向儀手術。
7 適應症
立體定向腦內病變活檢術適用於:
1.診斷不清的腦深部佔位病變。以往採用開顱手術探查,創傷大。而立體定向活檢若證實爲惡性腦瘤,可行化療或放療;若證實爲生殖細胞瘤等對放射線敏感的腫瘤,可單純採用放療或γ刀治療。
2.腦內多發或彌散性佔位病變以及累及雙側大腦半球的佔位病變。此類病變大多難以手術切除,而立體定向活檢可爲化療、放療(包括腦瘤內放療)提供依據。
10 麻醉和體位
一般採用局麻,小兒及不配合病人可加用基礎麻醉或全身麻醉(術中吸入氧化亞化亞氮與氧的混和氣體,病人甦醒快)。
病情許可時,一般採用坐位;否則可根據腦內病變活檢部位決定病人的體位。額葉及基底節病變活檢採取仰臥位;頂葉、顳葉病變活檢採取半坐位;枕葉及小腦病變活檢採取俯臥位;鞍區病變經鼻腔活檢採取平臥仰頭位。
11 手術步驟
1.局麻後,應用細孔顱鑽(直徑3cm)鑽顱。病變在額葉、鞍區,一般採用冠狀縫前、矢狀縫旁開3cm處行鑽孔。松果體區、頂葉、顳葉、枕葉病變,多采用頂骨結節處鑽孔。腦幹病變若選用前額入路,在冠狀縫後1~2cm、中線旁3cm處鑽孔,以保證穿刺徑路與腦幹縱軸平行;若選用顱後窩經小腦入路,則在枕外粗隆下3~5cm、中線旁3cm鑽顱。
2.將立體定向儀的定位裝置固定於病人頭部。
3.用立體定向校準系統,將確定的活檢靶點換算成X、Y、Z三維座標數據。
4.用銳器刺破硬腦膜,在X線或TV監測下將立體定向活檢針(圖4.10.8-1,4.10.8-2或立體定向活檢鉗(圖4.10.8-3)深入至靶點。
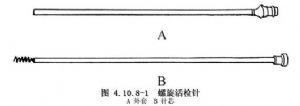
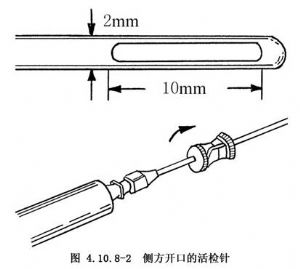
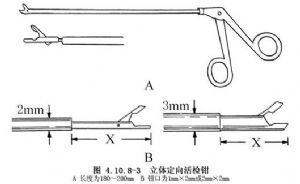
5.結合影像學診斷選擇活檢靶點。由於腫瘤中心可能是壞死組織,故活檢時應選擇病變的適當部位,留取2或3塊病變組織,以提高診斷準確率。具體操作時,可將活檢針經導向器深入至病變內5mm處採取組織,然後每深入3~5mm採取一塊組織。穿刺及採取病變組織時,進針要緩慢、輕柔;退出活檢針時若阻力明顯,應緩緩放開活檢組織,不可用力撕拉,以免傷及重要結構。
6.拔出活檢器械、止血。以小片明膠海綿貼附硬膜切口,或經活檢器外套管送入活檢區壓迫止血。
7.取下立體定向儀,縫合頭皮切口。