4 別名
Crohn病的末端迴腸及右側結腸切除術;節段性迴腸炎的末端迴腸及右側結腸切除術;terminal ileectomy and right colectomy for segmental ileitis;terminal ileectomy and right colectomy for crohn's disease;terminal ileectomy and right colectomy for regional enteritis
6 概述
侷限性腸炎的末端迴腸及右側結腸切除術用於炎性腸道疾患的手術治療。 此處所討論的感染性腸道疾患主要包括侷限性腸炎(Crohn病)和潰瘍性結腸炎。前者係一種原因不明的特發性慢性非特異性炎症,其病理特點主要爲節段性病變,侵犯腸壁各層,形成非乾酪性肉芽腫。約80%的病變發生在迴腸末端,也可累及盲腸、升結腸及乙狀結腸,甚至可累及消化道的各個部位。本病急性期有腹痛、腹瀉、便血,部分病例可發生穿孔;慢性期可形成腸狹窄、腸粘連及內瘻,或與鄰近臟器形成瘻管(圖12.13.3.2-0-1,12.13.3.2-0-2)。本病在無併發症出現之前應採取積極的內科治療,因爲外科手術治療效果甚差,約半數可能在術後4~5年內復發,故手術應嚴格掌握適應證。


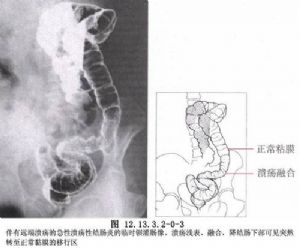
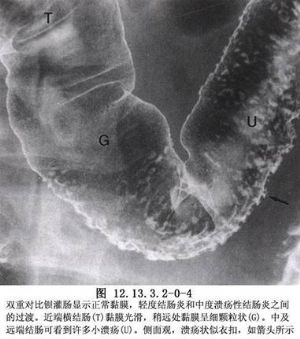
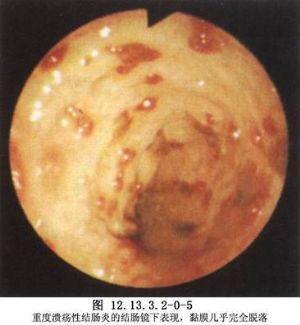
潰瘍性結腸炎是一種原因不明的結腸炎症性病變,主要波及結腸黏膜及黏膜下組織,嚴重時累及結腸全層。在兒童期患本病時症狀尤爲嚴重。該病病變多首發於直腸,然後向近端結腸蔓延,甚至可以累及整個結腸(圖12.13.3.2-0-3,12.13.3.2-0-4)。早期結腸黏膜充血、水腫,鏡下見大量單核及多核白細胞浸潤。病變進一步發展,逐漸形成小的潰瘍,融合後擴大成廣泛的不規則的大片潰瘍,潰瘍癒合後可遺留腸腔內假性息肉。腸壁纖維組織增生造成腸壁增厚及狹窄。少數嚴重病例可擴散至肌層、造成嚴重腸淤張,甚至引起中毒性巨結腸、腸穿孔及大出血,部分病例可發生癌變(圖12.13.3.2-0-5,12.13.3.2-0-6)。本病的治療以內科爲主,只有經過嚴格內科治療不能控制或出現併發症時,才需要外科手術(圖12.13.3.2-1)。


7 適應症
1.侷限性腸炎(Crohn病)在下列情況下適宜於手術治療 ①合併大量出血或穿孔;②嚴重中毒症狀;③急性腹痛,不除外外科急腹症時;④經長期內科治療無效合併腸梗阻、內瘻形成及嚴重的肛周病變者以及腸外瘻及腹腔感染性包塊時。如病兒因本病致生長發育遲緩,建議在兒童時期儘早施行手術。
2.潰瘍性結腸炎下列情況下適宜於手術治療 ①經系統內科治療1年以上仍無效者;②合併大出血、腸穿孔或中毒性巨結腸;③腸梗阻,經非手術治療不能緩解時;④病程較長,疑有惡性變時;⑤本病同時有關節炎、膿皮病、虹膜炎等全身性併發症者;⑥患本病的兒童生長發育停頓者。
術前經過各種檢查後,根據病變的特點,按照下列原則,選擇合理的手術方式:①對於侷限性腸炎,如出血、穿孔波及的範圍不大,不屬於多發性病變時,且病兒一般情況好,可行一期腸切除腸吻合術;如病變在回盲部或右半結腸,爲防止一期術後吻合口瘻,多主張切除右半結腸後做迴腸及橫結腸造口術。只有廣泛的結腸病變時才選擇全結腸切除或次全結腸切除及迴腸造口術。②對於潰瘍性結腸炎,如病兒一般情況不好,不能耐受大手術時,先行迴腸造口術,待症狀緩解、病情好轉後再行腸切除術。對嬰幼兒病例行結腸次全切除及迴腸造口術。
8 術前準備
1.感染性腸道疾患經過系統的內科治療或出現併發症時,除急診手術外,一般在手術前先做必要的消化道檢查(如鋇餐、鋇灌腸、纖維腸鏡等),瞭解病變的性質及侵犯的範圍,以便合理的選擇手術方式。
2.積極地改善病兒的一般狀況 如糾正貧血、低蛋白血症、水電解質平衡紊亂或嚴重中毒症狀,包括輸血、輸液、輸注血漿及白蛋白等。
10 手術步驟
1.切口 臍下右側的橫切口或右下腹腹直肌切口(圖12.13.3.2-2)。
2.探查小腸及結腸,瞭解受累腸管的範圍(本病最常見的部位是末端迴腸)、病變腸管肥厚狹窄,有或無瘻管形成(圖12.13.3.2-3)。

3.距病變近端5cm處鉗夾切斷迴腸,遊離升結腸,切開升結腸外側腹膜,直達右曲。以絲線結紮血管,切開升結腸系膜,結紮右結腸動脈及回結腸動脈,在右曲附近鉗夾切斷結腸,然後將受累腸管、升結腸及末端迴腸一併切除(圖12.13.3.2-4)。

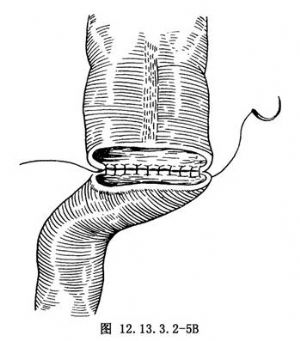
4.將末端小腸與結腸做端端吻合,以2-0絲線間斷全層縫合,外加漿肌層縫合。然後以絲線間斷縫合系膜裂孔(圖12.13.3.2-5A~C)。


11 術中注意要點
1.有合併症的感染性腸疾患,病情危重,一般狀態差,故術中應根據病兒的全身情況選擇合理的手術方式,否則可導致嚴重後果,如休克、吻合口瘻、感染擴散,甚至死亡。