6 概述
在椎板裂隙中,尤其是腰骶部常有椎旁肌嵌入椎板的缺損處,局部有異常的軟骨、骨質增生、黃韌帶增厚、硬脊膜外瘢痕、纖維帶粘連,這種瘢痕與粘連常累及脊髓與馬尾神經,既造成病變節段與其上、下段的椎管狹窄,也構成脊髓局部粘連,構成脊髓栓系綜合徵。在這種情況下常合併有終絲增厚或合併脂肪瘤,更加重對脊髓與馬尾神經的牽拉作用。有時脊髓圓錐脫出到膨出囊並緊密粘着於囊壁,馬尾神經形成扭曲。因此產生下肢運動、感覺及肢體營養障礙和膀胱、肛門括約肌功能障礙。臨牀表現爲下肢部分癱瘓、馬蹄足畸形、大小便失控或排尿、排便困難等。隱性脊柱裂佔脊柱裂中的多數,常位於腰骶部,表面的皮膚可有色素斑、血管痣與皮膚小凹、竇道、皮下脂肪包塊或毛髮增生。大多數單純隱性脊柱裂不出現症狀,一部分病人在發育成長過程中逐漸顯出神經功能缺失症狀。其發病機制是因爲胚胎髮育過程中,脊柱與脊髓的增長不同步,脊柱的增長較脊髓爲快,出生後也是如此。正常胚胎3個月時,脊柱與脊髓等長;20周時,圓錐位置上升至腰4~5椎體水平;40周時升至腰3平面;至胎兒出生時圓錐位於腰1~2平面。如胚胎期已經存在上述脊柱裂病理情況,使脊髓圓錐與馬尾神經早期即構成栓系,終絲也相應縮短,就會限制脊髓末端隨脊柱的增長而上升。隨着年齡的增長,脊柱變長,而脊髓仍然固定在脊柱裂的病變處,致使脊髓與馬尾神經所受牽拉與受壓愈來愈重,遂產生神經組織缺血、變性,而繼發嚴重的神經功能障礙。成年人有時在腰部向前強屈時加重牽拉,可突然誘發脊髓損害症狀。由此可見,處理這種病變重點在於以手術解除椎管狹窄、脊髓與馬尾神經栓系,爲神經功能的恢復創造條件。
10 麻醉和體位
兒童多采取基礎加局麻,少數採用插管全麻,注意保持呼吸道通暢。成人採用局麻或強化加局麻。局麻多用普魯卡因(0.25%~0.5%)或酌加長效局部麻醉劑(如布匹卡因等)。麻藥中加少量副腎素。在傷口範圍內由深及椎板至皮下、皮內做分層浸潤注射,基本可達到術中無痛,並減少出血量。
11 手術步驟
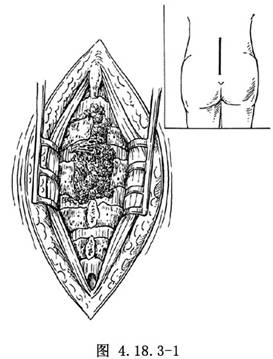
1.切口 隱性脊柱裂引起神經功能障礙者,病變多位於腰骶椎,以腰5和骶1、2脊柱裂最爲多見。一般採用棘突上直切口,上起腰5棘突平面,下至骶椎中部,沿棘突和椎板剝開兩側椎旁肌,顯露棘突和椎板的缺損處(圖4.18.3-1)。
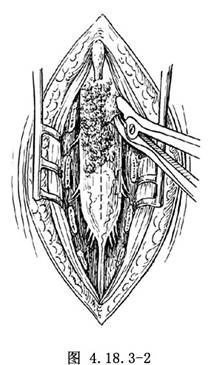
2.擴大椎板切除 按通常椎板切除術的方法,將脊柱裂病變區及上、下1~2個椎板予以切除(圖4.18.3-2)。同時切除病變區的異常軟骨、增生骨質、增厚的黃韌帶、瘢痕、纖維帶等造成椎管狹窄和脊髓受壓的所有病理性組織,使硬脊膜囊充分遊離,出現腦脊液波動,以徹底解除脊髓受壓與牽拉。
3.切斷牽引脊膜囊的外終絲,在脊膜囊兩側探查腰骶神經根,如存在粘連時,應予遊離和鬆解。
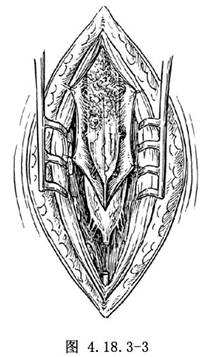
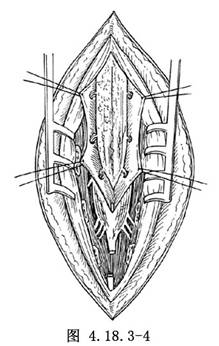
4.如有瘢痕組織粘連帶引向脊膜內並影響脊髓功能,需切開硬脊膜囊。在手術顯微鏡下探查脊髓與馬尾神經,並將粘連與瘢痕銳性分離(圖4.18.3-3),內終絲緊張牽繫脊髓圓錐者應予切斷(圖4.18.3-4)。仔細止血,生理鹽水衝淨傷口,嚴密縫合硬脊膜,其上覆蓋止血海綿。
5.如探查發現椎管內硬脊膜下存在上皮樣囊腫、皮樣囊腫或畸胎瘤時,用棉片保護四周,雙排縫線牽引腫瘤囊壁,正中切開腫瘤包膜,用刮匙將囊內容物徹底刮除,沖洗乾淨。然後遊離包膜,在手術顯微鏡下,儘可能將腫瘤包膜完全切除。如切除困難,可將腫瘤包膜與硬脊膜緣做袋形縫合,使內容物向外引至硬脊膜外腔。
12 術中注意要點
1.對嬰幼兒手術時注意保證輸液、輸血,避免因出血過多、且補血不及時而發生休克。
2.俯臥位下手術,應隨時觀察呼吸,保持呼吸道通暢,防止發生窒息。
3.一定要用細針、細線嚴密縫合硬脊膜,以免發生腦脊液漏或由此繼發傷口感染和腦(脊)膜炎。