2 英文參考
repair of tracheo-esophageal fistula and primary esophageal anastomosis through thoracic approach
7 概述
食管與氣管自胚胎早期原腸發育而來,從胚胎第3周開始,前呼吸管或氣管從後消化器官或食管分化。在胚胎第4~5周,原腸兩側出現側方生長的嵴,從隆嵴水平向頭側生長形成氣管,逐漸向內折,在中線相遇並使氣管與食管分開。內折不完全或不聯合就造成兩管交通或先天性食管氣管瘻。瘻管常見的部位是在隆嵴水平之上,即在內折開始的水平。
食管氣管瘻產生的原因不很清楚,有人認爲於食管分化階段,若孕婦患某種疾病或胚胎受到某些有害因素的影響,可引起這種畸形的產生。
患有食管氣管瘻的病兒,約50%的病例合併有其他先天性畸形,包括脊柱、肛門、心臟、腎臟及肢體的畸形,其原因尚不能確切解釋。
先天性食管閉鎖及食管氣管瘻的發生率約在1∶2000~4000。
食管閉鎖的病理解剖分類方法甚多,公認的分類法如下(圖5.6.1.1.1.1-0-1)
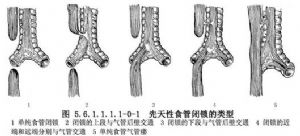
Ⅰ型:單純食管閉鎖,而無食管氣管瘻存在,上、下兩盲端之間的距離一般較遠,佔4%~8%,多見於男嬰。
Ⅱ型:食管閉鎖的上段與氣管後壁的中部下方交通形成瘻管,下端食管則成爲盲端。佔0.5%~1%。
Ⅲ型:食管閉鎖的上段終止成盲端,下段食管於氣管分叉或在其上方0.5~1cm處,經氣管後壁通入氣管。上段食管盲端擴大,管壁肥厚具有豐富的血液供應;而下段食管往往發育不全,管壁極薄口徑較細,血供亦差,尤以接近氣管處更爲明顯。瘻一般見於氣管分叉處。這類畸形最多見,約佔85%~90%。
Ⅴ型:單純食管氣管瘻,不合並食管閉鎖,佔2%~5%。此型食管管腔和管壁均正常,食管與氣管間有側-側相通的瘻管,常被描述爲“H”型。實際是瘻管一端位於氣管的上方,向下斜行,與食管相通,不呈水平狀,爲“N”型。
有食管閉鎖的胎兒不能正常吞嚥羊水,使羊水的循環受到障礙,故單純食管閉鎖無瘻管的病例,其大多數(85%)孕婦發生羊水過多;有遠端瘻管者,約30%的孕婦羊水過多。另一方面,食管至氣管有瘻管的胎兒,影響到羊水正常循環,進入呼吸道的羊水,很快流向食管,失去了羊水對氣管、支氣管發育的被動支持效應,胎兒氣管中軟骨的數量相對的減少,氣管容易被壓迫或萎陷,是術後肥大的近端食管壓迫氣管引起呼吸困難的原因。
食管閉鎖的臨牀表現是唾液過多,餵食後可立即發生嘔吐、嗆咳併發紺。有遠端瘻管的嬰兒,氣體可經瘻管進入胃及消化道,使腹部膨脹增大。因唾液流入呼吸道及胃液反流經瘻管進入呼吸道,加之膈上升壓迫肺臟,出現明顯呼吸困難。當發現這些徵象時應作進一步檢查證實。若能在嬰兒出生後餵食前就確診,可避免新生兒肺炎發生。羊水過多的母親尤其是早產兒,要考慮食管閉鎖的可能性,可經鼻腔或口腔插入半硬的F8~10號不透X線的導管,以判斷導管能否進入胃內。若食管閉鎖,在插入10cm左右時,即可感到阻力,繼續下插可使導管在盲端打圈,固定後投照X線片可以證實。由於造影劑可被吸入肺部導致嚴重肺炎,故一般不主張用造影劑檢查,必要時可經導管注入空氣作食管空氣造影。投照包括頸、胸、腹的直立位及側位X線平片,目的是明確診斷及查明盲端所在的部位,瞭解肺部情況,瞭解有無食管氣管瘻存在,證實有無骨骼及腸道畸形。本病中的30%~40%常伴有多種畸形,累及脊柱、心臟、氣管、食管、腎及肢體,形成各種畸形的組合,並約有1/3的病兒出生體重小於2.5kg(圖5.6.1.1.1.1-0-2~5.6.1.1.1.1-0-5)。
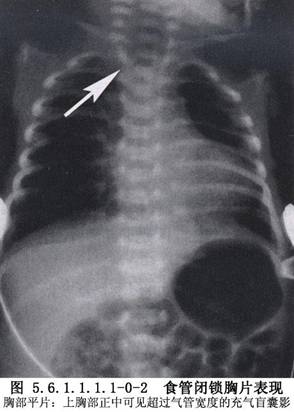

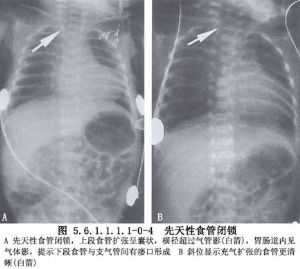

食管閉鎖及食管氣管瘻嬰兒生後生存的可能性與嬰兒體重及成熟程度有關,還須依合併畸形的嚴重程度及呼吸道併發症的情況而定。診斷確定後應手術治療,目的是防止乳汁和唾液進入呼吸道。但要做好術前準備,以改善肺部和全身情況,爲手術創造良好條件。近年來的趨勢是,不論哪種類型的病嬰,在儘量做好術前準備的前提下,爭取作一期吻合術。
10 術前準備
1.處理呼吸道 對食管上端盲袋行有效的分泌物吸引,每小時側方翻身拍背,將嬰兒放於高氧和高溼度暖箱中,應用抗生素治療肺炎。
11 麻醉和體位
1.嬰兒放置於保溫毯內,氣管內插管,全身麻醉。麻醉過程中應控制呼吸道的壓力,尤其對未行胃造口的嬰兒更應注意。否則加壓麻醉會導致胃內脹氣,使膈肌上升而影響呼吸,還會促進胃內容物反流入呼吸道內,使呼吸道管理更加困難。術中要注意及時清除鼻咽部,食管盲端及氣管內分泌物。
2.體位 左側臥位,左腋下放一軟墊,右上肢向上向前伸(圖5.6.1.1.1.1-1)。

12 手術步驟
12.1 1.沿右側肩胛下角作橫切口
①胸腔內徑路:切開肌層後第4肋間進入胸腔。用手或拉鉤將右肺向前向內拉開,在肺門後方切開縱隔胸膜,遊離並結紮切斷奇靜脈,延長縱隔胸膜切口進入後縱隔:②胸膜外徑路:經第4肋間切開肋間肌,直至見到壁層胸膜,用一溼紗布球,在胸內筋膜與壁層胸膜之間作鈍性分離,依次向第3、5肋間分離,並推開壁層胸膜。所需分離的範圍向上至胸腔頂部;向下至第6~7肋間或更低;向後至脊肋處。分離時須小心,防止胸膜破裂。置入開胸器,切斷奇靜脈,進入後縱隔後暴露食管和氣管。胸膜外途徑的優點是術後發生吻合口瘻時處理較爲容易,但胸腔內途徑具有暴露滿意,操作方便之優點,目前多采用胸腔內途徑。
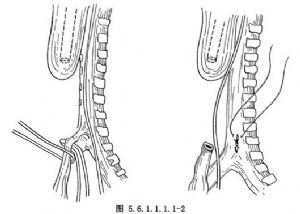
12.2 2.遊離遠段食管氣管瘻
在氣管下部近分叉處可找到。在每次呼吸時能見到瘻管處鼓起,用一紗帶做牽引,仔細遊離瘻管,距氣管約1~2mm處切斷瘻管,氣管斷端用6-0無創傷合成縫線間斷縫合瘻管。瘻管縫合處注入少量生理鹽水,同時加壓呼吸,檢查有無漏氣,必要時再加強縫合。氣管側的瘻管殘端不宜保留過長,以免形成憩室,但也不宜緊貼氣管處切斷,以免使氣管狹窄(圖5.6.1.1.1.1-2)。擬作端側吻合時,可不切斷瘻管,近氣管處以2-0號或0號絲線作雙重縫扎或結紮。下段食管血運較差,遊離不宜太多。
12.3 3.遊離食管上段盲端
如術前安放好胃管則容易尋找。找到盲袋後,在其頂端縫兩針絲線作牽引,不用鉗夾以免損傷組織,上段食管應儘可能向上分離,以減少吻合口的張力,並可確定有無另外的瘻管存在。
12.4 4.食管吻合
食管吻合的原則是避免吻合口張力,注意保留食管下段的血運。吻合前將下段食管的頂端切除少許。頂端較尖小、內腔很細時,可作斜形切口。食管壁不可鉗夾,以免損傷組織。吻合有兩種方法:端端吻合與端側吻合。
單層縫合法,是將兩段食管作一層縫線的吻合法,用6-0無損傷合成縫線做後壁全層間斷縫合,將胃管經吻合口向下插入胃內後固定,同樣縫合前壁,縫合時注意吻合口兩端的黏膜,吻合的關鍵不是縫線密集而是縫合精確(圖5.6.1.1.1.1-3)。

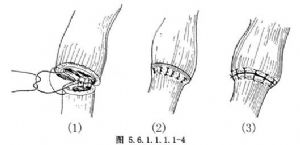
套疊縫合法,將食管近端囊的黏膜和黏膜下層與遠端的全層吻合,線結打在腔內[圖5.6.1.1.1.1-4(1)],然後將近端翻起的食管肌層與下段食管外膜縫蓋於吻合口外[圖5.6.1.1.1.1-4(2)、(3)]。
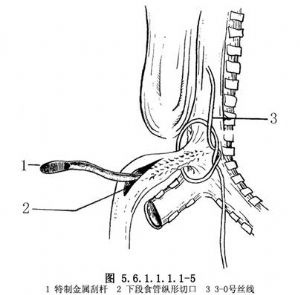
(2)端側吻合法:不切斷瘻管而僅作結紮,然後上、下段作端側吻合。爲防止瘻管結紮後復發再通,可在結紮瘻管前,用金屬刮匙通過擬作吻合的切口處輕輕刮除瘻管內的黏膜,有助於瘻管的閉合(圖5.6.1.1.1.1-5)。
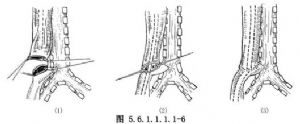
將食管上盲端拉近下段食管側壁作肌層間斷縫合。斜行切開上盲端,與切開的下段食管側壁作全層縫合,線結打在腔內。後壁縫合完成前,將食管內細塑料管通向下段[圖5.6.1.1.1.1-6(1)、(2)、(3)]。
(3)肌層延長法:若食管兩端距離較大,不能直接吻合或估計吻合後張力過大者,可在食管近端作肌層切開術,縮短食管端的間距。
先將套囊導管插入遊離的食管近端開口,荷包縫線固定,不充氣,使術者便於操縱[圖5.6.1.1.1.1-7(1)]。套囊充氣不要太多,使食管正常黏膜皺褶消失爲度[圖5.6.1.1.1.1-7(2)]。距食管開口2cm處作環行切口,用剪刀在肌層及黏膜下層間小心分離肌層,注意保護該層供養的血管[圖5.6.1.1.1.1-7(3)、(4)]。肌層切開分離後可延長1~1.5cm,食管一層縫合[圖5.6.1.1.1.1-7(5)]。

(4)延期縫合法:手術過程中若發現食管兩端距離太遠,則不能作一期吻合術。術者面臨兩個選擇;一是切斷瘻管,在食管遠端縫一金屬標記物,儘量將食管兩端對攏,另施行胃造口以維持營養。1周後以探條或水銀袋擴伸近端盲袋,待數月後食管兩端接近時,再作食管吻合術。二是切斷縫合食管氣管瘻,上端食管經頸部切口外置作食管造口術,另在腹部行胃造口術作喂飼。頸部造口處置一小袋儲存分泌物。在此期間訓練嬰兒經口進食,雖然食物均進入口袋,但對以後進食起到心理訓練的作用。待嬰兒長至12個月左右,再作二期食管重建術,選用空腸、結腸或胃大彎胃管爲替代物。
經胸膜腔手術者,應將縱隔切口縫合並覆蓋吻合口。用數針縫線將上段食管固定於椎前筋膜上,減少食管在吞嚥時的運動,降低吻合口的張力。在腋中線第6或第7肋間置胸膜腔閉式引流管,然後逐層縫合胸壁。若系經胸膜外手術者,則在後縱隔近吻合口處置一胸膜外引流管,經第5肋間切口下方從另一切口引出。
13 術後處理
1.患兒入保溫箱內以面罩吸入高濃度氧氣,肺炎可用霧化或蒸汽吸入、抗生素等治療。
2.呼吸道分泌物多者要經常改變體位,有利於體位引流,每隔15~30min經鼻孔插入導管吸引1次,導管插入深度以7~8cm爲度,過深可能吸破吻合口。若病兒有發紺和呼吸短促,應做血氣分析。若有呼吸性酸中毒,應及時氣管插管,應用機械呼吸器1~2d,吸入40%~60%氧,使動脈PaO2達到10.7~13.3kPa(80~100mmHg),PCO2<8.0kPa(60mmHg)。
3.術後48h經鼻胃管注入5%葡萄糖液3~5ml,能耐受後逐漸加大劑量,5~7d後如無胃腸脹氣可拔除胃管,用滴管給予葡萄糖液口服,每次1ml,8~9d後逐漸改爲嬰兒奶口服。
4.術後24h牀邊照胸片,肺膨脹良好可拔除胸腔引流管。術後2周行食管造影,若發現吻合口狹窄,1個月後每週行食管擴張1次。
14 併發症
14.1 1.食管吻合口瘻
吻合口瘻是食管吻合術後最常見、最嚴重的併發症。常在術後第2~7天發生,吻合口瘻出現越早,表明瘻口越大。在拔除胸腔內或胸膜外引流管前,應常規口服亞甲藍或食管造影檢查,以明確有無瘻管存在。吻合口瘻的處理要根據病兒的全身情況及瘻的大小來決定,一般多采用保守療法。吻合口瘻小者行胸腔閉式引流,並在做胃造口時通過瘻口經十二指腸將一導管送至空腸,以便餵食,還應持續吸引口咽部及胃內容物。不能施行胃造口者,應用靜脈高營養。一般在2~3周內會自行癒合。較大的瘻口,病兒情況允許時可開胸探查,拆除原來吻合口,但修補很困難,經常失敗。感染嚴重者可以將食管上端從頸部外置造口,下殘端縫合,另在腹部胃造口管飼,以後做食管重建術。
14.2 2.食管狹窄
食管閉鎖術後約有25%~50%發生吻合口狹窄,因爲大多數病例的食管上盲端較下盲端爲大,並因吻合口瘢痕癒合而使吻合口發生狹窄。最初表現爲咽部分泌物增多,隨狹窄程度的發展而出現嚥下困難,同時伴有慢性咳嗽和反覆發生吸入性肺炎。可吞對比劑及食管鏡檢查確診。經口腔或胃造口探條擴張常有效,但常須反覆施行,嚴重者應再次手術切除狹窄段行對端吻合術。
14.3 3.食管氣管瘻復發或遺留
管氣管瘻經結紮或切斷後可以在早期或晚期復發,複發率約10%,亦有可能是未曾確診而遺留的上端盲袋瘻管。臨牀表現是在進食時有持續性咳嗽,窒息及發紺等,故凡遇到反覆發作的肺炎及上呼吸道感染等症狀者要考慮到瘻管復發的可能性。小的瘻管診斷較困難,可行X線造影檢查。內鏡檢查時,通過氣管注入亞甲藍,氣管內加壓,如見到亞甲藍將食管瘻口染色,即可證實。診斷明確後不急於在術後2~3個月內施行修復術,否則手術死亡率甚高。可選擇適當時機再行修補,用胸膜或肌瓣遮蓋。
14.4 4.食管運動功能異常
術後表現爲吞嚥不暢,甚至有反流現象。食管造影見食管蠕動消失或蠕動波不協調,或逆蠕動。可喂稠食及餵食後支撐直立位,尤其在夜間。長期治療後,症狀可改善。