6 概述
頸靜脈孔區腫瘤雖然少見,但手術難度較大,因而歷來是神經外科及有關專科醫生關注的重點之一。該區腫瘤有頸靜脈球瘤、神經鞘瘤、腦膜瘤、上皮樣囊腫、皮樣囊腫、脊索瘤、軟骨瘤、橫紋肌肉瘤、惡性淋巴瘤、轉移癌等。此處以神經鞘瘤爲代表,介紹頸靜脈孔區腫瘤切除的基本方法。
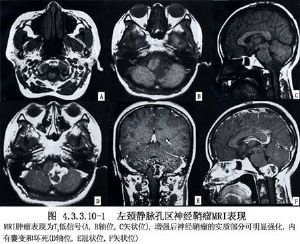
頸靜脈孔神經鞘瘤源自穿過該孔的舌咽、迷走和副神經。舌下神經雖經舌下神經管出顱,但因位置鄰近,所以有人將舌下神經鞘瘤也列入頸靜脈孔區腫瘤範疇。按腫瘤起源和部位,頸靜脈孔神經鞘瘤可分爲三型:A型:腫瘤主體位於顱內,僅部分延及顱底骨;B型:腫瘤位於顱底骨內,無或有少許顱內外延伸;C型:瘤體居顱外,僅少部分侵入顱骨或顱後窩。A型腫瘤主要表現爲聽力障礙、眩暈和共濟失調,常無明顯的後組顱神經功能障礙,易與聽神經瘤等混淆。B型和C型腫瘤較早出現後組顱神經麻痹,即頸靜脈孔綜合徵(Vernet綜合徵或Jackson綜合徵)。B型腫瘤常引起傳導性或混合性耳聾,有別於A型腫瘤所致的神經性耳聾。影像學檢查:頭顱X線片中,A型和C型腫瘤不一定引起頸靜脈孔擴大,即使擴大,邊緣也較平滑;B型腫瘤則多有明顯的骨質破壞。CT和MRI在確定腫瘤部位、大小及與鄰近結構的關係方面有重要價值。DSA有助於與血供豐富的頸靜脈球瘤、腦膜瘤相鑑別。仔細分析病人的臨牀表現和影像學檢查資料,儘可能判定腫瘤的性質和分型,對手術方案的設計有重要意義(圖4.3.3.10-1,4.3.3.10-2)。

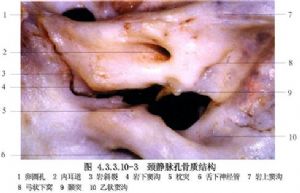
頸靜脈孔由前外側的顳骨巖部和後內側的枕骨圍成,分爲較大的居後外側的靜脈部和較小的居前內側的神經部,兩部中間有纖維橋或骨橋分開。靜脈部有頸內靜脈、迷走神經、副神經和腦膜後動脈通過,神經部有舌咽神經和巖下竇通過。少數(6%~25%)舌咽神經經神經部之前獨立的骨管出顱。覆蓋頸靜脈孔的硬腦膜有2個特徵性的穿孔,分別形成漏斗狀的舌咽神經道和篩網狀的迷走神經道,前者有舌咽神經穿過,後者有迷走神經和副神經穿過,兩道間通常有寬約0.5~4.9mm的硬膜隔。由於舌咽、迷走神經起點鄰近,且常有蛛網膜粘連,因而在腦幹附近或蛛網膜下腔很難將二者確切分開,唯有在舌咽神經道與迷走神經道間的硬膜隔處方可分辨(圖4.3.3.10-3,4.3.3.10-4)。
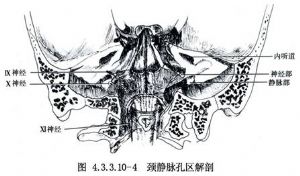
頸靜脈孔附近的硬腦膜內有乙狀竇和巖下竇。乙狀竇進入頸靜脈孔的靜脈部後延續爲頸靜脈球。巖下竇接納斜坡區的血液,形成單一或多個靜脈道,在舌咽-迷走神經間(48%),或舌咽神經前(30%),或迷走神經後(16%),或迷走-副神經間(6%)穿過,匯入頸靜脈球內側壁。
頸靜脈孔區腫瘤的手術入路,作者們意見不一。Arenberg、Neely對所有頸靜脈孔神經鞘瘤均經枕下入路切除。Kaye對A型腫瘤一般採用枕下入路,個別聯用迷路入路;對B型和C型腫瘤,則多選用枕下-迷路(或迷路下)聯合入路。House主張對聽力嚴重損害而腫瘤未延及頸部者,採用迷路入路;聽力尚好者,則取迷路後(迷路下)入路;腫瘤居顱外且延及頸部者可選用顳下窩入路。Hakuba對顱內腫瘤較小,但已侵犯第9~11顱神經或經頸靜脈孔延及顱外者,倡用乳突後-乳突聯合入路;顱內腫瘤較大者,選用枕下-迷路後聯合入路。Kinney,Cyumley則採用顳下窩-枕下聯合入路,分兩期切除腫瘤。
儘管對手術入路的意見不盡一致,但多數學者認爲,頸靜脈孔區腫瘤手術入路的選擇和手術方案的確定主要取決於腫瘤部位、大小及病人的聽力和後組顱神經功能。
11 手術步驟
11.1 1.切口
取乳突後-乳突聯合入路者,沿乳突後略呈弧形切開皮膚、皮下組織、肌肉和骨膜,在骨膜下向前後分離,顯露顳骨後部、乳突和枕骨。皮膚和皮下組織切口下端達胸鎖乳突肌前緣。
11.2 2.乳突後骨窗形成和乳突切除
在乳突上嵴後端,相當於巖上竇與橫竇匯合成乙狀竇處鑽一骨孔,再在橫竇上下和乙狀竇後鑽數孔,咬除骨孔間及鄰近的顱骨,形成一骨窗。用微型高速鑽磨除乳突,但注意保留面神經管和聽小骨(圖4.3.3.10-5)。磨去乙狀竇表面的骨質,顯露乙狀竇全長。

11.3 3.腫瘤顯露和切除
沿乙狀竇後緣切開顱後窩硬腦膜,撕破蛛網膜放出部分腦脊液後,向內上方輕輕牽開小腦半球,顯露頸靜脈孔區腫瘤,仔細辨認腫瘤與後組顱神經的關係(圖4.3.3.10-6)。如果神經與腫瘤無法分開,則只能切斷。將乙狀竇前方的顱後窩硬腦膜自巖骨後面分離後向內側牽開,磨除竇前的巖骨約0.5cm。雙重結紮巖上竇匯入處近端的乙狀竇,在結紮線之間切斷該竇。在顱底附近顯露、結紮頸內靜脈。

顯露並切除寰椎橫突,將椎動脈輕輕牽開後,磨除枕骨髁外側構成頸靜脈孔後壁和乙狀竇溝近端的枕骨,頸靜脈孔後壁開放,注意勿損傷從莖乳孔穿出的面神經。至此,經頸靜脈孔延及顱外的腫瘤已完全顯露(圖4.3.3.10-7)。腫瘤分塊切除,或連同乙狀竇、頸內靜脈遠端、第9~11顱神經一併切除。

11.4 4.縫合切口
嚴密修補、縫合顱後窩硬腦膜。用骨蠟密封殘留的乳突氣房,乳突切除後形成的殘腔用肌肉(胸鎖乳突肌)或脂肪填塞。逐層縫合肌肉、皮下組織和皮膚。
12 術中注意要點
爲了全切腫瘤,防止腫瘤復發,在頸靜脈孔區神經鞘瘤手術中,多數人主張將起源的和受累的後組腦神經與腫瘤一併切除。但也有不少學者認爲,後組顱神經切除,特別是一側第9~11顱神經全部切除,畢竟會給病人帶來諸多問題,所以凡術前無明顯後組顱神經功能障礙者(如A型神經鞘瘤),術中應採用顯微外科技術,儘量在分離切除腫瘤的同時,保留後組顱神經,即使不能全部保留,保留部分亦可。由於舌咽神經經頸靜脈孔的神經部通過,因此,切除舌咽神經鞘瘤時,有可能保留經頸靜脈孔靜脈部通過的迷走神經和副神經。
切除頸靜脈孔區腫瘤術中,面神經損傷可見於下列幾種情況:①分離切除腫瘤的顱內部分時,損傷面神經的顱內段;②切除乳突時傷及面神經的顳骨內段;③切除腫瘤的顱外部分時,損傷面神經的顱外段;④在某些手術入路中(如顳下窩入路),需做面神經移置,移置過程中,該神經會受到不同程度的損傷。術中採用顯微外科技術和面神經功能監測,可降低面神經損傷的發生率。一旦面神經損傷,應按具體情況,爭取施行重建。
完全位於顱內或完全位於顱外的頸靜脈孔區腫瘤切除後,一般不會發生腦脊液漏。但經頸靜脈孔貫通於顱內外的腫瘤切除後,腦脊液漏便是較常見的併發症之一。嚴密修復硬腦膜,採用適當材料(帶蒂肌瓣或遊離脂肪、肌塊)填充腫瘤或乳突切除後遺留的殘腔是防止該併發症的關鍵。