5 概述
經腹近端胃癌根2式胃次全切除術用於胃癌的治療。 胃癌分爲早期、進展期。早期胃癌是指癌竈僅侷限在黏膜內或黏膜下層,尚未侵及淺肌層者。病變範圍的大小,有無淋巴結轉移,均不能作爲判斷早晚的標準,惟一的標準是侵犯的深度。進展期胃癌是與早期胃癌相對而言的。凡癌竈侵及肌層以上,不論大小或有無淋巴結轉移,均屬進展期胃癌。
按照淋巴結清除範圍的不同,可將胃癌手術方式分爲根1、根2和根3三類。根是指對胃本身癌竈的徹底切除。1、2、3是指對淋巴結清除的範圍,即清除第1站、第2站或第3站淋巴結。根據原發癌竈所處部位的不同(胃竇部、胃體部和胃底部),應清除相應的第1站、第2站或第3站淋巴結所包括的範圍亦有不同(表1.5.8.2-1)。

7 禁忌症
1.臨牀已證實有遠處轉移,如鎖骨上淋巴結轉移,直腸指診觸及直腸膀胱(子宮)窩有腫物,B超、CT或胸片證實有肝或肺轉移者。
2.剖腹探查發現腹壁已有瀰漫性種植轉移,肝臟有轉移竈,腫瘤已侵犯胰腺實質或已累及腸繫膜上動脈,盆腔已有腫物種植,腹主動脈旁已有淋巴結轉移者。
8 術前準備
1.糾正貧血、腹水和低蛋白血症。可酌情給輸血、血漿或人血白蛋白,以及短期的靜脈營養,改善營養狀況。
2.對伴有不全幽門梗阻者應禁食或僅進流質飲食,同時給予3~5d的洗胃。
5.手術日晨放置鼻胃管。
10 手術步驟
10.1 1.手術切口
以上腹正中由劍突向下繞臍左側到臍下4cm爲最常用的切口,可自由延伸,達到充分顯露的要求。
10.2 2.剖腹探查
除上文中提及的以外,重點探查賁門食管處腫瘤的範圍。若膈下食管受累不足2cm者,即可經腹切除;若膈下食管受累超過4cm者,經腹手術難以切盡,需考慮開胸手術。若脾門處淋巴結轉移,脾胃韌帶處有腫瘤受累者,需考慮同時切除脾及胰尾。
10.3 3.遊離胃大彎側
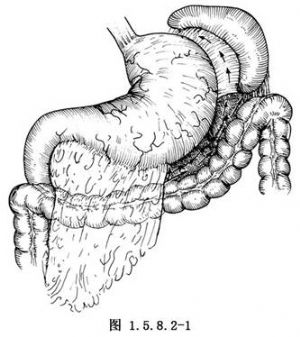
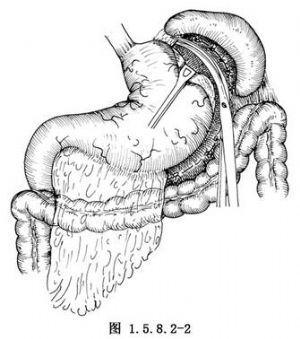
由橫結腸中部上緣切開胃結腸韌帶,向左離斷大網膜,直至結腸脾曲,繼續離斷胃脾韌帶(圖1.5.8.2-1),直至賁門左側。此處可用剪刀將食管及左側之腹膜剪開,一般無血管,可不必用鉗夾離斷(圖1.5.8.2-2)。
10.4 4.離斷小網膜
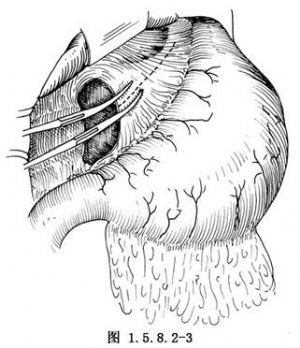
由肝十二指腸韌帶內側剪開小網膜,勿切斷胃左動脈,將小網膜儘量切除,上端至賁門右側,用剪刀剪開食管前右側之腹膜,使之與左側相通(圖1.5.8.2-3)。
10.5 5.離斷胃體
在相當於胃大彎之無血管區遠側貼近胃壁離斷兩支胃網膜血管。在相對應之胃小彎處貼近胃壁,距腫瘤下緣6cm以上處切斷胃左動脈向遠之分支。用XF型縫合器在大彎側鉗夾並切斷胃體(圖1.5.8.2-4)。小彎側用有齒血管鉗鉗夾後切斷胃體(圖1.5.8.2-5)。


10.6 6.處理胃左動脈
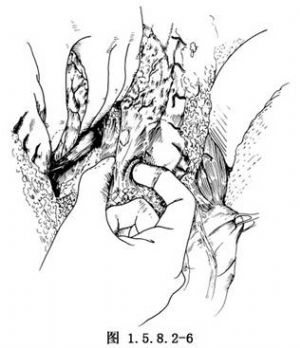
將離斷之近端胃翻起牽向上方,助手用手將胰腺輕輕拉向另側,顯露胃左血管起始部(圖1.5.8.2-6)。用剪刀剪開前後兩葉腹膜,在胃左靜脈及動脈根部分別遊離此兩血管,先結紮切斷胃左靜脈,用粗線結紮胃左動脈根部及遠側1cm處,再切斷胃左動脈,其殘留端加貫穿縫合一針(圖1.5.8.2-7)。

10.7 7.離斷食管
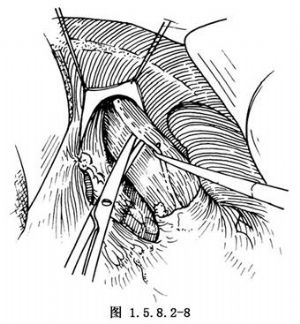
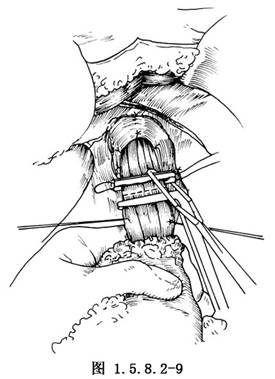
將近端胃翻起向頭端牽拉,在膈肌角剪開附着之後腹膜,此處無重要血管,可銳性分離至食管後方,將食管左前及右後之迷走神經幹切斷,可將膈下之食管遊離出6~8cm(圖1.5.8.2-8)。讓麻醉師將胃管退出到食管上部,用無創鉗在賁門上5cm處鉗夾食管(或用荷包縫合鉗在賁門上3處鉗夾食管),用氣管鉗或大直角鉗夾食管遠端後,將其離斷(圖1.5.8.2-9)。將切除之近端胃整個標本去除。在食管切端處做一荷包縫合(圖1.5.8.2-10)。將合適之管狀吻合器的抵針座插入食管腔,插入時應用兩把組織鉗鉗夾食管切緣,另用一長平鑷夾住食管正前側,先將抵針座之一半圓斜行放入,後邊轉動邊全部插入(圖1.5.8.2-11),收緊並結紮荷包縫線(圖1.5.8.2-12)。



10.8 8.遠端胃與食管做吻合
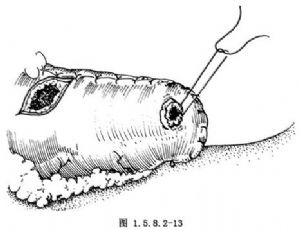
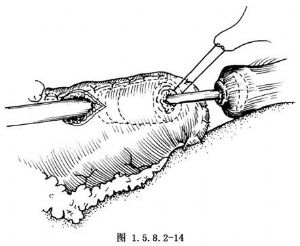
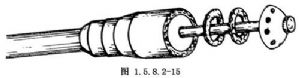
將遠端胃小彎側之有齒血管鉗去除,胃壁出血之血管均加以縫扎。在胃大彎側形成之管狀胃距末端4cm處前壁(或後壁)做一荷包縫合(圖1.5.8.2-13)。在其正中將胃壁切開一小口,將吻合器抵針座之中心杆插入此小口,收緊並結紮荷包縫線(圖1.5.8.2-14)。將管狀吻合器的主體由胃小彎之切口插入,將抵針座之中心杆插入吻合器主體之中心。待中心杆與吻合器對位銜接後,轉動吻合器尾部之螺旋,使胃與食管緊接。此時應用手檢查胃與食管交接處一圈是否均光滑,無不規則的組織突出。打開保險,握緊切割吻合刀具,切割吻合一次完成轉松螺旋,將吻合器主體連同中心杆抵針座一併(或分別)取出,檢查證實有2個完整的組織環被切下(圖1.5.8.2-15)。一般可不必再加固縫合,將胃管放下,末端5cm留在胃腔內,用3-0不吸收線分兩層間斷內翻縫合胃小彎處切口,吻合結束(圖1.5.8.2-16)。

10.9 9.放置引流
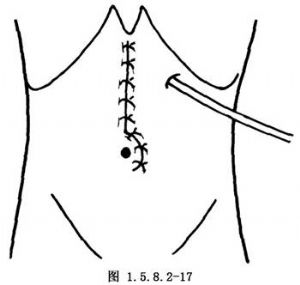
在吻合口左側膈下放置香菸及乳膠引流管各1根,由左肋緣下另做戳口引出(圖1.5.8.2-17)。
10.10 10.關閉腹部切口與遠端胃次全切除術同。
11 術後處理
經腹近端胃癌根2式胃次全切除術術後做如下處理:
1.保持胃管通暢,持續引流,一般在術後48~72h排氣後可拔除。
2.適量給予抗生素,防止切口感染,術後3~5d無感染跡象者即可停用。
3.根據引流液的多少,定時更換敷料,保持局部清潔。香菸引流可在術後48h拔除,乳膠引流管則視引流量而定,一般在術後1周內拔除。
4.術後早期需用靜脈維持營養,在拔除胃管後可開始口服清淡的流質飲食。後改爲流質至半流質飲食。一般在術後5~7d即可進半流質飲食。
12 併發症
12.1 1.術後吻合口漏
若患者術前已有幽門梗阻,長期進食不足,營養狀況低下,手術操作時吻合口有較大張力,縫合不夠確切,術後可能出現吻合口漏。一般在術後5~7d出現。如腹腔引流管尚未拔除,可由引流管處流出胃腸內容物,有侷限的腹膜炎現象,吞服亞甲藍可進一步證實。一旦出現吻合口漏,應禁食,將腹腔引流管改爲雙套管沖洗吸引,用全腸外營養支持治療。絕大多數病例的漏經上述治療後可在3~4周內癒合。
12.2 2.切口感染
本手術爲污染手術,若術中對切口防護不夠完善,在實施胃腸吻合過程中有胃腸液外溢,就可能發生切口感染。一般在術後1周左右出現。多數是在皮下層的感染,應將有感染部位的切口敞開,充分引流。
12.3 3.腹腔內殘留感染
若手術後放置的引流管引流不暢,或引流管拔除過早,使部分滲液積存於局部,有可能導致腹腔局部感染。表現爲體溫升高,白細胞總數及中性粒細胞比例升高,可有或無侷限的腹痛或腹部壓痛,一般較難確診。多次用B超掃描腹部,可能發現局部有積液的暗區。一旦確診,可通過B超引導穿刺證實後加以引流。