3 概述
變性近視(degenerative myopia)又稱病理性近視(pathologic myopia)。近視眼可分爲生理性近視或稱單純性近視,屈光度一般不超過-6D屈光度,且進展緩慢,到20歲左右即可穩定,眼底改變較輕。如果軸性近視度數大於-6D屈光度,稱爲高度近視(excessive myopia),近視程度隨着年齡增長逐漸加深,可高達20~35屈光度,文獻上報道最高可達60屈光度。變性近視不同於一般的近視性屈光不正,除高度近視外,還具有以下特點:
①視功能異常:視力不能完全矯正、光敏度降低、暗適應不良、視野改變和電生理異常。
②伴有一系列併發症:眼球前後軸進行性延長,眼球後部擴大,脈絡膜視網膜變性,包括視盤周圍萎縮後葡萄腫、色素增殖、竈性脈絡膜萎縮、漆裂紋樣、Fuchs斑、玻璃體變性、後脫離及脈絡膜新生血管,其次有視網膜脫離、白內障和青光眼等。
9 流行病學
高度近視眼在我國常見,此外日本、 阿拉伯及猶太人亦常見,我國的患病率佔0.72%~2%,早期變性近視眼即可發現至少20%以上的患者出現周邊視網膜變性病竈,變性近視眼的周邊眼底視網膜退行性變的發生率爲38.7%,爲一般人的10倍,發生率與年齡無關,與屈光度顯著相關。病變分佈以顳側居多,主要表現爲格子狀變性(12.3%)、霜樣變性(23.1%)、牽引竈(8.4%)、囊樣變性(5.0%)及裂化(2.5%)等。
11 發病機制
絕大多數變性近視屬先天疾患,Guggenheim等對變性近視同胞間的患病率和雙親與子代間的遺傳情況進行了統計學分析,結果明顯高於低度近視,說明遺傳在變性近視的發病中起了非常重要的作用。變性近視的遺傳方式極爲複雜,報道有常染色體顯性遺傳、常染色體隱性遺傳、性連鎖遺傳等多種遺傳方式。另外,Balacca認爲變性近視的發病機制應包括作用於鞏膜膠原的各種因素,某些長期視覺障礙可以影響間腦垂體系統,改變激素平衡。這種激素平衡與鞏膜膠原不斷減弱有關,從而易患近視眼。眼底微循環障礙可致鞏膜膠原纖維破壞,從而導致鞏膜的延伸,發生變性近視。除遺傳外,後天環境如全身健康狀況、生活環境、個人習慣、長期從事近距離用眼工作等,均可助長近視程度的加深。
12 變性近視的脈絡膜萎縮的臨牀表現
變性近視的脈絡膜萎縮的主要症狀是視力減退,矯正視力差,並有視物變形和飛蚊症。變性近視患者眼球較大,角膜較正常爲凸,故前房深。瞳孔比正視眼大,對光反應較遲鈍,玻璃體變性液化混濁。變性近視眼底主要表現瀰漫性和限局性萎縮病變,後極部爲最明顯。有人根據眼軸、視功能、色覺、暗適應及熒光血管造影情況將眼底病變分爲瀰漫性、斑塊性及複合性病變3型。瀰漫性視網膜脈絡膜萎縮病變者矯正視力較好。斑塊性病變,矯正視力均在0.5以下,複合性者與斑塊性相似。
12.1 瀰漫性病變
瀰漫性病變主要有2種。
12.1.1 (1)脈絡膜瀰漫性萎縮
脈絡膜基質色素減少,整個眼底顏色較淡,色素較少,脈絡膜血管清楚可見,呈豹紋狀(tigroid fundus)眼底(圖1)。脈絡膜血管的間隙較大,血管數目較少。這種萎縮性改變在眼球後極部,特別在黃斑部明顯。視盤顳側有近視弧,弧寬一般不超過1個視盤直徑(PD)。

12.1.2 (2)漆裂樣紋
漆裂樣紋(lacquer crack)是變性近視眼底後極部常見改變。在黃斑部或後極部尚可見到黃白色或白色條紋,呈網狀或分支狀,形似漆器上的裂紋故稱。其邊界不清,呈鋸齒狀。數量不等,可與脈絡膜血管垂直或平行。漆裂紋是Bruch膜破裂和RPE萎縮所致,有的與弧形斑相連,與脈絡膜視網膜萎縮密切相關。眼底熒光血管造影早期可見透見熒光,有時可見脈絡膜大血管在其下方交叉而過,動靜脈期熒光增強,晚期可見漆裂紋處組織着色,並有較強熒光,但無滲漏。故又稱爲假性眼底血管樣條紋或?裂樣Bruch膜裂隙。通過熒光血管造影及三面鏡觀察,漆裂樣紋爲細小、不規則,有時呈斷續的淺黃色線條或粒點狀,有時呈分支狀,位於視網膜最深部。其底部常見大或中等大的脈絡膜血管橫跨而過,見於黃斑區及周圍,有的可伴有脈絡膜出血。Klein根據裂紋數量而將其分成2級:1~2條爲Ⅰ級,≥3條或呈網狀者爲Ⅱ級。依據裂紋部位分成3型:黃斑型、視盤顳側型及盤斑複合型。隨訪病變多擴大,數量增加,伴有視網膜下新生血管形成,瘢痕周圍有大片萎縮竈,有的可見覆發性出血。
漆裂樣紋可能爲Bruch膜破裂和色素上皮萎縮所致。發生機制可能與遺傳因素有關,更可能與生物力學異常,如眼軸延長、眼壓升高,眼內層變形及Bruch膜牽引撕裂等因素有關,並與血液循環障礙、年齡增長有關。爲色素上皮層-Bruch膜毛細血管層受損所致。漆裂樣紋很少直接損害功能,但可引起視物變形及相對旁中心暗點,當漆裂樣紋破裂時可出現視網膜下新生血管,引起黃斑出血,形成Fuchs斑,是視力進一步受損的先兆。漆裂紋最終誘發脈絡膜、視網膜的進一步萎縮變性。Avila漆裂樣紋的實際發生率可能更高,因爲部分可能已與深層脈絡膜萎縮區融合在一起。
12.2 侷限性病變
瀰漫性萎縮區內的一些特殊萎縮病竈即構成限局性病變,有以下幾種:
12.2.1 (1)近視弧(conus)和視盤周圍視網膜脈絡膜萎縮(circum papillary choroioretinal atrophy)
Elschnig最早指出弧形斑都是先天性的。在變性近視眼後極部向後突出,使顳側後退,改變鞏膜脈絡膜管與其所包含的視神經乾的方向,變成斜入狀態,則在視盤顳側形成近視弧,近視弧可呈環形,圍繞視盤,弧形多呈黃白色,有少許色素(圖2A)。近視弧對側視盤緣略呈棕色,境界模糊,呈嵴狀隆起的向上牽引弧(supertraction conus)。近視弧位於視盤鼻側稱爲逆向近視弧(inversive conus),位於下側稱爲Fuchs弧(Fuehsconus)。有時視盤顳側有雙重新月弧,分別爲白色和棕紅色,前者是由於視神經斜入鞏膜時直接暴露,或後極部向後突出形成後葡萄腫時,視網膜色素上皮層和脈絡膜與視神經鞏膜入口處脫離正常的連接位置所致。視盤顳側弧形斑較大者,可呈舌形向黃斑區延伸,有時可與黃斑部的黃白色萎縮斑相連。萎縮區也可見條狀色素沉着,常可見到硬化的脈絡膜血管,視網膜血管正常(圖2B)。
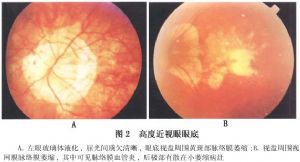
12.2.2 (2)後鞏膜葡萄腫
當變性近視眼球后部顯著增長時,其後極部可產生限局性鞏膜膨隆形成葡萄腫,其邊緣可爲斜坡形,也可呈陡峭狀。檢眼鏡檢查中,這些區域是黃白色的,圓形或不規則形,侷限或彌散,孤立或成片存在。在這些區域中有大量的色素。隨着萎縮的發展,以前被認爲是脈絡膜硬化的黃色或白色的脈絡膜血管,出現在萎縮區像血管鞘,它們的白色外觀就會被覆蓋的REP細胞所改變。近視眼性葡萄腫都伴有REP層和脈絡膜血管層萎縮,萎縮區域可以從臨牀上界定。在變性近視中75%有後鞏膜葡萄腫。在檢眼鏡下後鞏膜葡萄腫開始其邊緣影像表現爲一暗或暗棕色半月形線條。在線條上視網膜血管彎曲走行,有時後鞏膜葡萄腫邊緣呈圓形的嵴,視網膜血管在其上隆起。後鞏膜葡萄腫常見於視盤顳側,亦可包括視盤及黃斑形成環形暗線。如用間接眼底檢查則可觀察到後購買葡萄腫的全貌,立體地顯示凹陷的大小、部位和中心。後鞏膜葡萄腫分爲3型:黃斑型、視盤周圍型和盤-斑型。後鞏膜葡萄腫與漆裂樣紋有關。
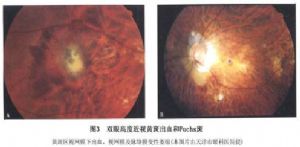
12.2.3 (3)黃斑出血與Fuchs斑
在變性近視眼黃斑常有黑斑,最初由Foster所描述,爲黃斑區脈絡膜的出血。脈絡膜萎縮重者,後極部有較廣泛的黃白色斑和圓形或橢圓形的色素斑,後者即Fuchs斑,大小1/3~3/4PD,稍隆起,中心常爲棕黑色或棕灰色,位於視盤黃斑部之間或黃斑區。這種黑色斑附近可發生出血和變性近視眼的其他改變。Fuchs斑有時擴大,變爲不規則形。Gass認爲Fuchs斑是由於Bruch膜破裂而發生視網膜下新生血管的黃斑盤狀變性。由於黃斑區裂紋提供了發生視網膜下新生血管的條件而引起黃斑盤狀脫離,最後瘢痕機化和色素增生等改變形成所謂Fuchs斑(圖3)。
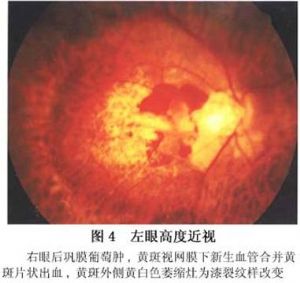
12.2.4 (4)黃斑部視網膜下新生血管
眼底血流動力學研究表明變性近視眼的微循環有明顯障礙。在正常眼黃斑區視網膜毛細血管的拱環狀排列,中間爲0.5mm直徑的無毛細血管區。變性近視眼由於眼底微循環障礙,脈絡膜毛細血管及RPE萎縮,使黃斑區毛細血管拱環呈不同程度的缺損,容易發生視網膜下新生血管(圖4)。
12.2.5 (5)黃斑囊樣變性與黃斑裂孔
檢眼鏡下,黃斑可見一個境界清楚的圓形紅斑,直徑1/3~1/2PD。紅斑周圍鄰近處視網膜稍帶灰色。如果伴有侷限性脫離,其周圍有反光圈。裂隙燈顯微鏡下觀察,若爲囊樣變性,則光切面有一菲薄的前囊壁切線;若爲裂孔,則此線中斷。裂孔外壁切線與周圍視網膜面切線有錯位。
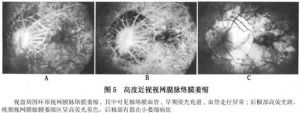
12.2.6 (6)周邊視網膜脈絡膜變性
近視眼周邊病變分爲:①瀰漫性脈絡膜退行性病竈;②帶狀脈絡膜退行性病竈;③視網膜囊樣變性。周邊退行性變的表現形式還有:①色素變性:增多的色素呈點狀或斑狀。可能與玻璃體牽引、異常的生化刺激而引起色素上皮細胞增殖有關。眼軸長者表現明顯,多見於<40歲者;②鋪路石(paving stone)樣變性:表現爲白色小原形或橢圓形邊界清晰的脈絡膜視網膜萎縮竈,可伴有塊狀色素斑。病竈中脈絡膜血管清晰可見;③格子樣變性;④不加壓變白;⑤囊樣變性及蜂窩囊樣變性等。多數病竈有一淺的漿液性脫離,血管造影呈強熒光狀態,早期有時伴有滲漏,病竈癒合後留下瘢痕,日久色素可增多。
13 變性近視的脈絡膜萎縮的併發症
14 實驗室檢查
2.組織病理學 變性近視眼球增長擴大,病變主要在赤道部特別是後極部,鞏膜變薄,在後極形成鞏膜葡萄腫。脈絡膜變薄,基質色素喪失,血管數減少,小血管和毛細血管消失。Bruch膜變薄,可發生破裂。睫狀體顯著萎縮,主要爲環形肌纖維的發育不全。脈絡膜視網膜萎縮,萎縮區的RPE完全消失。RPE顯著增生形成Fuchs,其上覆蓋着一層膠狀無細胞的滲出物。
15 輔助檢查
15.1 眼底熒光血管造影
在瀰漫性病變輕度時,動脈期後極部有點狀或線狀斑,呈漆裂紋狀。隨着時間的延長而增強亮度,但不擴大,背景熒光消失後,經久不消失,重度病變後極部有萎縮斑塊者,造影表明動脈期有廣泛的點狀、線狀或片狀熒光斑或呈強熒光區及弱熒光區。表明脈絡膜毛細血管層萎縮、可見粗大的脈絡膜血管充盈(圖5)。
15.2 吲哚青綠血管造影
變性近視患者由於眼軸的延長、鞏膜膨隆及後鞏膜葡萄腫的形成,不僅可導致一些併發症的發生,而且與之相關的脈絡膜循環也發生了改變。熒光血管造影除了在萎縮竈區域見到一些脈絡膜血管結構外,其他部位的脈絡膜血管由於被正常RPE所遮蔽而不可見。吲哚青綠血管造影則可較清楚觀察到脈絡膜血管結構。與正常眼相比,吲哚青綠血管造影顯示變性近視患眼明顯缺乏脈絡膜血管或脈絡膜血管相對灌注不良。可清楚顯示變性近視患眼的視盤周圍萎縮和黃斑區萎縮竈。吲哚青綠血管造影早期於黃斑區萎縮竈處可見進入的睫狀後短動脈及隨後的脈絡膜毛細血管充盈形態,由於萎縮區內的脈絡膜血管呈島狀無灌注或灌注不良,因此吲哚青綠血管造影晚期顯示缺乏脈絡膜毛細血管處爲明顯弱熒光,而周圍尚有脈絡膜毛細血管處呈相對強熒光。在熒光血管造影和吲哚青綠血管造影中,通過弱熒光萎縮區的脈絡膜大血管充盈早。在熒光血管造影中,萎縮區逐漸着色。在吲哚青綠血管造影中,它們保持弱熒光,萎縮區邊界清楚,沒有滲漏和着色,色素沉着區出現遮蔽熒光(圖6)。
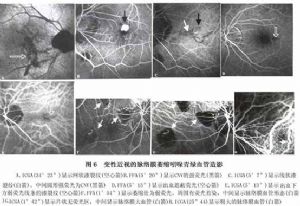
漆裂樣紋於吲哚青綠血管造影晚期呈弱熒光線條,代表了裂紋處的脈絡膜毛細血管萎縮,而熒光血管造影則可能顯示不出一些漆裂樣紋下的脈絡膜毛細血管萎縮(圖7)。在FFA顯示漆裂樣紋爲強熒光染色,而吲哚青綠血管造影爲弱熒光,原因可能是脈絡膜毛細血管減少和萎縮使得吲哚青綠分子通過漆裂樣紋的量減少,而漆紋樣裂紋及其下脈絡膜毛細血管的改變又導致內層脈絡膜循環灌注降低。

16 診斷
驗光確定屈光性質及屈光度。根據臨牀表現及其發展的規律,結合必要的輔助檢查不難做出診斷。
17 變性近視的脈絡膜萎縮的治療
目前尚無特效方法制止變性近視的進展。後鞏膜加固術的療效尚有待長期觀察,有人認爲後鞏膜加固術可阻止眼軸進行性延長和鞏膜葡萄腫的進展,起到穩定近視度數,阻止和改善黃斑部視網膜變性的發生和發展,增加視網膜、脈絡膜的血液循環而起到改善視錐細胞,雙極細胞及其他細胞的功能、挽救視力的作用。對黃斑部視網膜下新生血管,在中心凹處時可做激光(氪激光或氬激光)治療,但遠期療效不佳。近年來對脈絡膜新生血管可採用:①激光治療:新生血管將影響中心視力時,可考慮激光治療,僅適合黃斑中心凹以外的新生血管;②經瞳孔溫熱療法(transpupillary thermotherapy,TTT):治療脈絡膜新生血管並取得良好的效果,此法利用高溫(44℃)引起血管栓塞的理論,用低能量的810nm不可見光激光作用於視網膜,使激光在深層吸收,局部緩慢升溫,最終導致脈絡膜新生血管封閉;③光動力學療法(photo dynamic therapy,PDT):通過靜脈注射能與脈絡膜的內皮細胞特異性結合的光敏劑,當光照射後,激活光敏劑,產生光氧化反應殺傷內皮細胞。從而選擇性地消除新生血管膜,而且不傷及視網膜和脈絡膜組織。