5 手術步驟
同常規玻璃體手術。
6 手術時機的選擇
1.非穿通性外傷
⑴嚴重的玻璃體出血,嚴密觀察1.5~3個月,如無增殖病變及視網膜牽引玻璃體出血難以吸收者,3個月後可考慮手術。
⑵屈光間質混濁,B超發現視網膜或黃斑牽引或視網膜脫離,應立即行玻璃體手術。
⑶屈光間質混濁部分吸收,後極部眼底可見,周邊網膜有移動牽引但張力不大,可嚴密觀察至3~6個月手術。
2.穿通性眼外傷
⑴角鞏膜緣型傷或眼球貫通傷伴玻璃體出血者,立即修復前部傷口,2周後考慮玻璃體手術。
⑶球內異物傷,無明顯眼內炎。如爲扁平部傷口,異物爲磁性,可從原傷口吸出;如爲非磁性異物,可先關閉傷口,2周後行玻璃體手術取出異物。
7 操作要點
1.選擇扁平部鞏膜切口時要避開外傷瘢痕處鞏膜,尤其是放灌注針頭時更應注意。
2.有睫狀膜形成或前節紊亂的無晶狀體眼應選用6mm灌注針頭。
3.環紮帶應放置在赤道前1~2mm。
4.嚴重的玻璃體混濁,術中難以辨認視網膜時,應將切割刀頭保持在玻璃體中央,缺口向上使其始終在直視下操作。
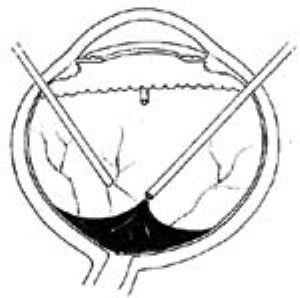
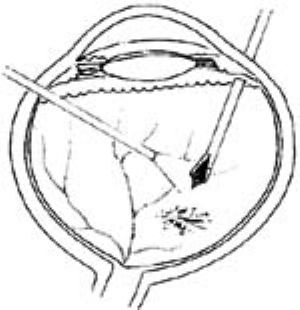
5.術中出血較多模糊視野時,可只吸不切,視野清晰後再操作;如有活動性出血,可停止切割,升高灌注瓶或用雙極電凝止血。如仍不能奏效,可先行氣液交換,看到出血點後用電凝止血(圖1)。
 |  |
| 圖1 | 圖2 |
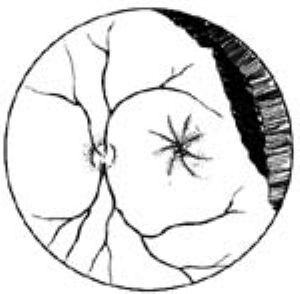
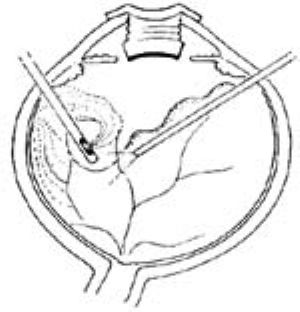
6.遇到“血池”,應儘可能靠近其表面吸出,距離血池太遠抽吸則效率不高,同時易形成漩渦。插入血池內吸引則易損傷視網膜(圖2)。
 |  |
| 圖3 | 圖4 |
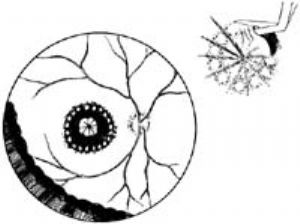
應只剝離或鬆解“荷包”表面的膜及牽引,用廉狀鉤由周圍向“荷包”中央分離,對那些無法分離的視網膜嵌塞可行視網膜切開術(Retinotomy)(圖4)。
周邊部視網膜嵌塞及切除範圍如(圖5)。
 |  |
| 圖5 | 圖6 |
8.有球內異物存留者,無論是金屬或非金屬,磁性異物或非磁性異物,應用玻璃體手術均能順利取出,其優點是直觀、不損傷視網膜和脈絡膜、不需另外做鞏膜切口、不需考慮異物的大小及性質。
⑴2.0mm以下的異物用玻璃體異物鉗夾住後可直接由扁平部切口取出。
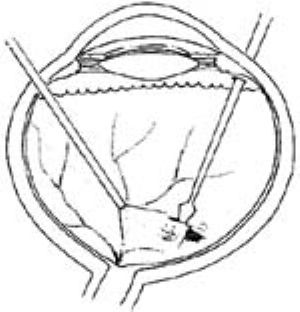
⑵2.0~5.0mm的異物用異物鉗取出時需擴大扁平部鞏膜切口才能取出。位於視網膜下的異物需切開視網膜(圖6)。
 |  |
| 圖7 | 圖8 |
⑶對於巨大異物,常需要切除晶狀體,擴大切口,並採用雙手法將異物取出(圖8)。
9.外傷性眼內炎 ①切割前先在炎症濃密處取標本送細菌培養並做藥敏試驗和細菌塗片檢查。②採用低吸力、快頻率切割。③剝膜時要用銳鉤或玻璃體剪刀,防止過度牽拉造成醫源性裂孔。④應用新的切割頭,切勿太靠近視網膜操作,因視網膜異常脆弱,容易形成裂孔。⑤切割周邊玻璃體時應格外小心,避免牽拉鋸齒緣造成鋸齒緣離斷。⑥玻璃體切割完畢後注入抗生素和糖皮質激素。⑦常規做預防性環扎。
8 外傷性眼內炎的藥物療法及處理原則
1.擬診爲外傷性眼內炎處理原則
⑴立即行前房或玻璃體腔穿刺,行房水或玻璃體塗片染色並送細菌培養及藥敏試驗。
⑶局部用藥可根據炎症反應情況採取結膜下注射、球旁註射及玻璃體腔注射,對那些炎症反應過重者可應用糖皮質激素。
⑸對那些炎症反應重,局部及全身應用抗生素後病情依然惡化者,應考慮行房水及玻璃體再培養或行玻璃體切除術。
2.藥物療法
⑴局部點藥 常用0.25%~0.5%慶大黴素眼藥水,0.25%諾氟沙星眼藥水,0.25%氯黴素眼藥水等,每日4~6次點眼。
⑵結膜下用藥 可用慶大黴素20mg加萬古黴素25mg或氯林可黴素25mg加慶大黴素20mg。球結膜下注射每日2次。
⑶玻璃體內用藥 採用玻璃體腔注射,常用慶大黴素200μg加林可黴素250μg或萬古黴素1μg加丁胺卡那黴素400μg。炎症反應重者,可在上藥中加地塞米松200~400μg。
⑷全身用藥 常用頭孢唑啉鈉2~3g,或青黴素鈉鹽800~1200萬單位,加入100ml生理鹽水中靜脈滴注,每日1~2次,連續5~7天。
⑸如爲真菌感染,可用兩性黴素B、黴可唑或Kataconazole治療。
[眼外傷中臨時性人工角膜鏡的應用]
 |
| 圖9 |
臨時性人工角膜鏡用於伴有角膜混濁的玻璃體手術,術中將混濁的角膜鑽下,置放臨時性人工角膜鏡,通過此鏡完成玻璃體手術全部操作,然後行穿透性角膜移植(圖9)。