2 別名
全胃切除、食道空腸機械吻合術;食道空腸機械吻合術伴胃全部切除術;食管空腸機械吻合術伴胃全部切除術;stapled esophagojejunostomy with complete gastrectomy
7 術前準備
1.加強營養,給予高脂肪、高蛋白飲食。由於有下嚥困難,常常影響患者的全身狀況。少數患者在完成術前放療使梗阻解除之後,2周之內能增加體重2~3kg。
2.幫助患者增加活動量以增強體質,練習在牀上小便及有效的咳嗽。
5.術前1d準備皮膚。
6.術前晚上灌腸1次,給予安眠藥。手術日晨下胃管,注射術前用藥。
7.準備做結腸代食管的患者要行腸道準備,方法爲:術前3d改爲半流飲食,術前1d進流食。術前3d起口服鏈黴素0.5g、甲硝唑0.4g,每日3次,同時給予維生素K。另外一種快速準備腸道的方法爲:術前1d進流食,夜間及手術日晨各清潔灌腸1次,術前1d下午1,3,5,7點鐘各服新黴素1g及甲硝唑0.4g。
9 手術步驟
1.患者取右側臥位,左胸後外側切口,切除左第8肋骨,經第8肋牀進胸。或行左胸腹聯合切口,經第7或第8肋間進胸。
2.首先進行探查,如發現賁門癌已累及胃底及胃小彎側大部,近端胃切除不能徹底切除腫瘤者,可行全胃切除術(total gastrectomy)。全胃切除的範圍應包括食管下端、全胃、大網膜、小網膜和腹腔淋巴結,必要時切除脾臟。如癌腫累及橫結腸或胰尾,可以同時將部分結腸或胰尾予以切除。
3.去除切除標本,常規縫合關閉十二指腸殘端。食管—空腸Roux-en-Y式吻合術用EEA吻合器完成。
4.提起空腸,剪斷Treitz韌帶,距該韌帶約30~35cm處切斷空腸,在空腸繫膜內鉗夾、切斷並結紮1級血管弓,保留一定的血管分支。
5.在結腸中動脈無血管區的橫結腸系膜上做一切口,將空腸遠側斷端經此切口上提至胸腔,準備與食管下端行端側吻合術。
6.將不帶抵釘座的吻合器的裝釘頭插至空腸遠側斷端的腸腔內,距其斷端約5cm的系膜對側緣腸壁上用尖刀片做一小切口,將吻合器的中心杆經此小切口向外引出[圖5.6.6.3.2-1(1)]。
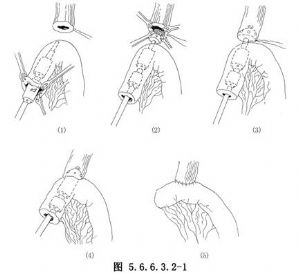
7.食管近側斷端用荷包縫合器或手工連續繞邊全層縫合法做一荷包縫線,針距爲2~3cm,一般縫8~10針即可。
8.在中心杆上安裝抵釘座,並將抵釘座連同中心杆插至食管近側斷端的食管腔內;收緊荷包縫線後打結,使食管殘端固定在吻合器的中心杆上。荷包縫線之縫合及結紮要穩妥牢固,以防食管殘端滑脫[圖5.6.6.3.2-1(2)、(3)]。
9.逐漸旋緊吻合器主體機尾端的螺絲旋鈕,調節抵釘座和裝釘頭之間的距離,使被吻合的空腸壁與食管殘端對準、合攏。
10.擊發吻合器,完成食管-空腸端側的切割和機械吻合術[圖5.6.6.3.2-1(4)]。吻合口內徑的大小隨裝釘頭直徑大小而定。如選用28mm裝釘頭,吻合口內徑爲18mm;如選用25mm者,其吻合口內徑則爲15mm。
11.旋鬆吻合器尾端的螺絲旋鈕,並向上推動空腸遠側端,從空腸遠側斷端腸腔內退出吻合器,檢查被切割的組織環(即被切除的中心杆上的食管環和被環形刀具切除的空腸壁是否完整,並用左手示指伸入空腸遠側斷端腸腔內至吻合口處進行觸診。如觸診或從胃管內注氣試驗發現吻合口有缺損或泄漏,用細絲線內翻縫合法予以修補。如吻合滿意,便用胃腸縫合器(GIA)關閉空腸遠側斷端[圖5.6.6.3.2-1(5)]。
13.空腸近側斷端與空腸遠端做端側吻合(圖5.6.6.3.2-2)。
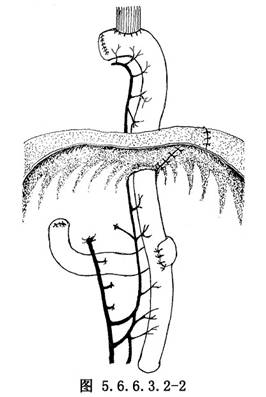
14.吻合結束後,縫合膈肌,將食管裂孔與空腸周圍予以縫合固定,並將橫結腸系膜處的切口與空腸袢用間斷縫合法予以固定,以免發生內疝。
15.常規安置胸腔引流,逐層關胸(腹)。